Inhaltsverzeichnis
Umfassende Einführung in die 5-ALA/ICG-Molekularfluoreszenzbildgebungstechnologie in der medizinischen Endoskopie
Die molekulare Fluoreszenzbildgebung hat sich in den letzten Jahren zu einer revolutionären Technologie in der medizinischen Endoskopie entwickelt. Durch die spezifische Bindung spezifischer Fluoreszenzmarker (wie 5-ALA, ICG) an erkranktes Gewebe ermöglicht sie eine präzise Visualisierung der Diagnose und Behandlung in Echtzeit. Im Folgenden finden Sie eine umfassende Analyse der technischen Prinzipien, klinischen Anwendungen, komparativen Vorteile, repräsentativen Produkte und zukünftigen Trends.
1. Technische Grundlagen
(1) Der Wirkungsmechanismus von Fluoreszenzmarkern
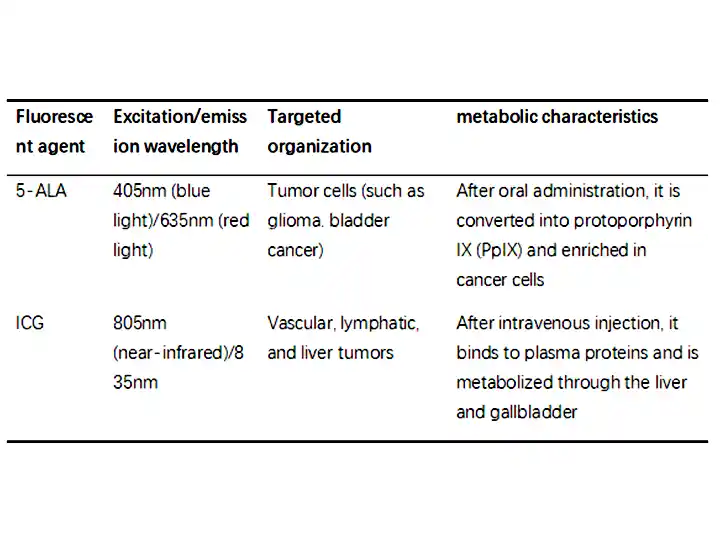
(2) Zusammensetzung des Abbildungssystems
Anregungslichtquelle: LED oder Laser mit spezifischer Wellenlänge (z. B. Blaulichtanregung von 5-ALA).
Optischer Filter: filtert Störlicht heraus und erfasst nur Fluoreszenzsignale.
Bildverarbeitung: Überlagerung von Fluoreszenzsignalen mit Weißlichtbildern (z. B. Echtzeit-Fusionsanzeige des PINPOINT-Systems).
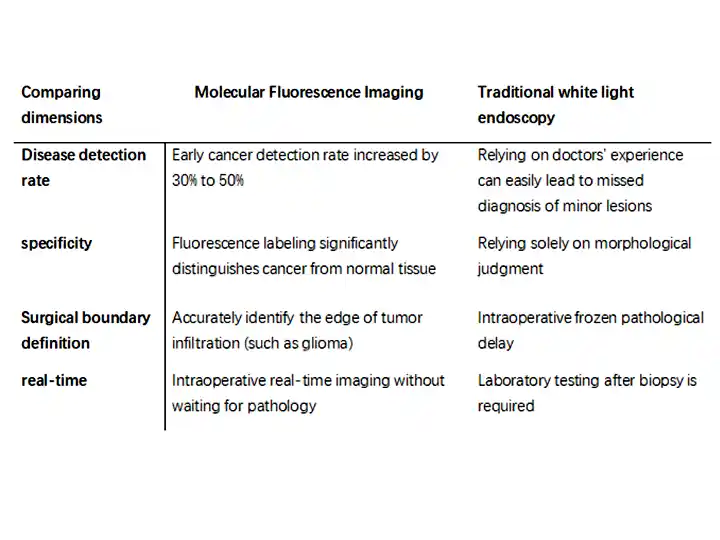
2. Wesentliche Vorteile (im Vergleich zur herkömmlichen Weißlicht-Endoskopie)
3. Klinische Anwendungsszenarien
(1) 5-ALA-Fluoreszenzendoskop
Neurochirurgie:
Gliomresektionschirurgie: Durch die Fluoreszenzmarkierung der Tumorgrenzen mit PpIX wird die Gesamtresektionsrate um 20 % erhöht (bei Zulassung zur Verwendung mit GLIOLAN).
Urologie:
O Diagnose von Blasenkrebs: Fluoreszenzzystoskopie (z. B. Karl Storz D-LIGHT C) senkt die Rezidivrate.
(2) ICG-Fluoreszenzendoskop
Hepatobiliäre Chirurgie:
Leberkrebsresektionschirurgie: präzise Resektion von ICG-Retentions-positiven Bereichen (z. B. Olympus VISERA ELITE II).
Brustoperation:
Sentinel-Lymphknotenbiopsie: ICG-Tracing ersetzt radioaktive Isotope.
(3) Multimodale gemeinsame Anwendung
Fluoreszenz+NBI: Olympus EVIS X1 kombiniert Schmalbandbildgebung mit ICG-Fluoreszenz, um die Diagnoserate von Magenkrebs zu verbessern.
Fluoreszenz+Ultraschall: ICG-Markierung von Pankreastumoren unter Kontrolle der endoskopischen Ultraschalluntersuchung (EUS).
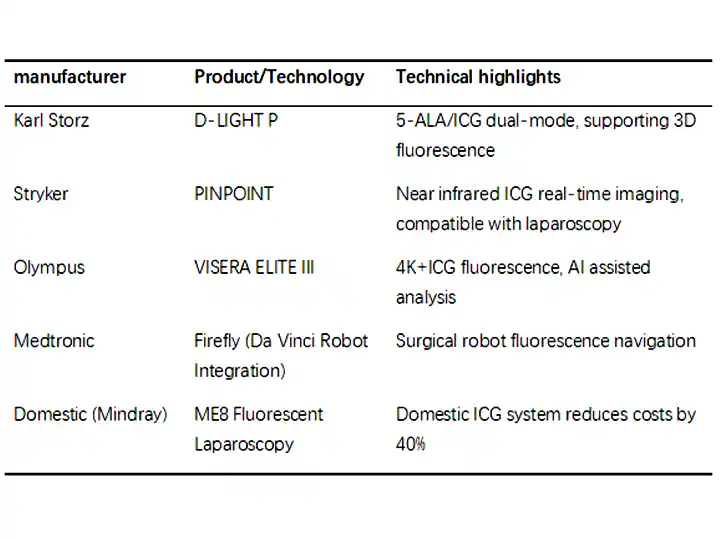
4. Vertretung von Herstellern und Produkten
5. Technische Herausforderungen und Lösungen
(1) Dämpfung des Fluoreszenzsignals
Problem: Die Dauer der 5-ALA-Fluoreszenz ist kurz (ca. 6 Stunden).
Lösung:
O Intraoperative Verabreichung in Chargen (z. B. Mehrfachperfusion bei Blasenkrebsoperationen).
(2) Falsch positiv/falsch negativ
Problem: Entzündungen oder Narbengewebe können die Fluoreszenz verwechseln.
Lösung:
Multispektrale Analyse (z. B. Unterscheidung von PpIX und Autofluoreszenz).
(3) Kosten und Popularisierung
Problem: Der Preis für Fluoreszenz-Endoskopiesysteme ist hoch (ungefähr 2 bis 5 Millionen Yuan).
Durchbruchrichtung:
Inländischer Ersatz (z. B. Mindray ME8-System).
Einweg-Fluoreszenz-Endoskop (z. B. Ambu aScope ICE).
6. Zukünftige Entwicklungstrends
(1) Neue Fluoreszenzsonde: Tumorspezifische Fluoreszenzmarkierung mit Antikörpern (wie z. B. auf EGFR ausgerichtete Sonden).
(2) Quantitative KI-Analyse: Automatische Einstufung der Fluoreszenzintensität (z. B. mithilfe der ProSense-Software zur Beurteilung der Tumormalignität).
(3) Nanofluoreszenztechnologie: Die Markierung mit Quantenpunkten (QDs) ermöglicht eine synchrone Bildgebung mehrerer Ziele.
(4) Tragbarkeit: Tragbares Fluoreszenz-Endoskop (wie es beispielsweise für Screenings in Krankenhäusern verwendet wird).
zusammenfassen
Die Technologie der molekularen Fluoreszenzbildgebung verändert das Paradigma der Tumordiagnose und -behandlung durch „präzise Markierung + Echtzeit-Navigation“:
Diagnose: Die Erkennungsrate von Krebs im Frühstadium hat sich deutlich erhöht, wodurch unnötige Biopsien reduziert wurden.
Behandlung: Der Operationsrand ist präziser, wodurch das Risiko eines erneuten Auftretens verringert wird.
Zukunft: Mit der Diversifizierung der Sonden und der Integration von KI wird erwartet, dass es zu einem Standardwerkzeug für die „intraoperative Pathologie“ wird.
Copyright © 2025.Geekvalue. Alle Rechte vorbehalten.Technische Unterstützung: TiaoQingCMS