สารบัญ
1、 ความก้าวหน้าครั้งสำคัญในด้านการวินิจฉัย
1. การส่องกล้องแคปซูลไร้สาย (WCE)
หยุดชะงัก: แก้จุดบอดของการตรวจลำไส้เล็กได้อย่างสมบูรณ์และแทนที่กล้องตรวจลำไส้เล็กแบบดันแบบดั้งเดิมที่เจ็บปวด
การอัพเกรดทางเทคนิค:
การวินิจฉัยด้วย AI เช่น PillCam SB3 ของ Given Imaging ที่มาพร้อมกับเทคโนโลยีอัตราเฟรมแบบปรับได้ AI จะทำเครื่องหมายจุดเลือดออก/แผลโดยอัตโนมัติ (ความไว>90%)
การส่องกล้องตรวจกระเพาะอาหารด้วยแคปซูลควบคุมด้วยแม่เหล็ก (เช่น NaviCam จาก Anhan Technology): การควบคุมการหมุนของแคปซูลอย่างแม่นยำด้วยสนามแม่เหล็กภายนอกทำให้สามารถตรวจสอบกระเพาะอาหารได้อย่างครอบคลุม และความแม่นยำในการคัดกรองมะเร็งกระเพาะอาหารในระยะเริ่มต้นนั้นเทียบได้กับการส่องกล้องตรวจกระเพาะอาหารแบบดั้งเดิม (>92%)
แคปซูลตรวจชิ้นเนื้อ (ระยะทดลอง) เช่น แคปซูลไมโครแคลมป์ที่พัฒนาโดยทีมวิจัยเกาหลีใต้ ซึ่งสามารถควบคุมระยะไกลสำหรับการสุ่มตัวอย่างได้
2. เทคโนโลยีการส่องกล้องย้อมสีอัจฉริยะ
การถ่ายภาพแบนด์แคบ (NBI):
หลักการ: แสงสเปกตรัมแคบ 415 นาโนเมตร/540 นาโนเมตรช่วยเพิ่มความคมชัดของหลอดเลือดในเยื่อบุผิว
ผลกระทบที่ไม่พึงประสงค์: อัตราการตรวจพบมะเร็งกระเพาะอาหารระยะเริ่มต้นเพิ่มขึ้นจาก 45% จากการส่องกล้องด้วยแสงสีขาวแบบธรรมดาเป็น 89% (ตามมาตรฐาน JESDS ของญี่ปุ่น)
การสร้างภาพการเชื่อมโยง (LCI):
ข้อได้เปรียบ: อัลกอริทึมที่ได้รับการจดสิทธิบัตรของฟูจิมีอัตราการจดจำโรคกระเพาะอักเสบผิวเผินและเมตาพลาเซียของลำไส้สูงกว่า NBI ถึง 30%
3. การส่องกล้องด้วยเลเซอร์แบบคอนโฟคอล (pCLE)
จุดเด่นทางเทคนิค: เส้นผ่านศูนย์กลางของหัววัดมีขนาดเพียง 1.4 มม. (เช่น ระบบ Cellvizio) ทำให้สามารถสังเกตระดับเซลล์แบบเรียลไทม์ด้วยกำลังขยาย 1,000 เท่า
คุณค่าทางคลินิก:
ระบุภาวะหลอดอาหารผิดปกติของ Barrett ได้ทันทีเพื่อหลีกเลี่ยงการตรวจชิ้นเนื้อซ้ำ
ค่าพยากรณ์เชิงลบสำหรับการติดตามการก่อมะเร็งลำไส้ใหญ่คือ 98%
2、 โซลูชันปฏิวัติวงการในด้านการรักษา
1. การผ่าตัดแยกเนื้อเยื่อด้วยกล้องเอนโดสโคป (ESD)
ความก้าวหน้าทางเทคโนโลยี:
มีดไฟฟ้าแบบไบโพลาร์ (เช่น FlushKnife BT): การให้น้ำเกลือจะช่วยลดความเสี่ยงในการเกิดการทะลุ
เลเซอร์ CO ₂ ช่วย: การระเหยของชั้นใต้เยื่อเมือกอย่างแม่นยำ ปริมาตรเลือดออก <5 มล.
ข้อมูลทางคลินิก:
อัตราการผ่าตัดเพื่อรักษาโรคมะเร็งกระเพาะอาหารระยะเริ่มต้นให้หายขาดอยู่ที่มากกว่า 95% และอัตราการรอดชีวิต 5 ปีเทียบได้กับการผ่าตัดแบบดั้งเดิม (มากกว่า 90%)
ผลการศึกษาของ DDW ในสหรัฐอเมริกาแสดงให้เห็นว่าอัตราการผ่าตัดโดยรวมของเนื้องอกการพัฒนาทางด้านข้างของลำไส้ใหญ่ (LST) ที่มีขนาดใหญ่กว่า 3 ซม. อยู่ที่ 91%
2. การผ่าตัดผ่านกล้องผ่านโพรงธรรมชาติ (หมายเหตุ)
เทคนิคการผ่าตัดตัวแทน:
การผ่าตัดถุงน้ำดีผ่านกระเพาะอาหาร: ใช้กล้องเอนโดสโคปหลายช่อง Olympus TriPort และรับประทานอาหาร 24 ชั่วโมงหลังการผ่าตัด
การผ่าตัดไส้ติ่งทางทวารหนัก: ทีมงานเกาหลีใต้รายงานความสำเร็จกรณีแรกของโลกในปี 2023
อุปกรณ์หลัก: แคลมป์ปิดชั้นเต็ม (เช่น OTSC) ®) แก้ไขปัญหาท้าทายที่ใหญ่ที่สุดของหมายเหตุ - การปิดช่องว่าง
3. การผ่าตัดตัดเนื้อเยื่อทั้งชั้นด้วยกล้องเอนโดสโคป (EFTR)
ความก้าวหน้าในการบ่งชี้: การรักษาเนื้องอกเนื้อเยื่อเกี่ยวพันของกระเพาะอาหาร (GIST) ที่มีต้นกำเนิดจากชั้นกล้ามเนื้อภายใน
กุญแจสำคัญทางเทคนิค: การผ่าตัดผ่านกล้องแบบส่องกล้องและการผ่าตัดผ่านกล้องร่วมกัน (LECS) ช่วยให้มั่นใจได้ถึงความปลอดภัย
เครื่องมือเย็บแบบใหม่ (เช่น OverStitch)™) ช่วยให้เย็บได้เต็มชั้น
3. แผนบูรณาการสำหรับการวินิจฉัยและการรักษาเนื้องอก
1. การทำลายเนื้อเยื่อด้วยคลื่นวิทยุนำทางด้วยกล้องเอนโดสโคป (EUS-RFA)
การรักษามะเร็งตับอ่อน: เข็มเจาะ 19G ถูกนำเข้าสู่หัววัด RF และอัตราการควบคุมในบริเวณนั้นอยู่ที่ 73% (เนื้องอก ≤ 3 ซม.)
เมื่อเทียบกับการผ่าตัดแบบเปิด อัตราภาวะแทรกซ้อนลดลงจาก 35% เหลือ 8% การผ่าตัดมะเร็งตับ: การทำลายเนื้องอกในกลีบคอเดตของตับด้วยการผ่าตัดลำไส้เล็กส่วนต้น
2. การผ่าตัดส่องกล้องแบบเรืองแสงนำทาง
เทคโนโลยีการติดฉลาก ICG: การฉีดเข้าเส้นเลือดดำก่อนผ่าตัด การส่องกล้องด้วยแสงอินฟราเรดใกล้ (เช่น Olympus OE-M) เพื่อแสดงระยะการระบายน้ำเหลือง ความสมบูรณ์ของการผ่าตัดต่อมน้ำเหลืองระหว่างการผ่าตัดมะเร็งกระเพาะอาหารดีขึ้น 27%
โพรบเรืองแสงแบบกำหนดเป้าหมาย (ระยะทดลอง): เช่น โพรบที่ตอบสนองต่อเอนไซม์ MMP-2 ที่จะติดฉลากการแพร่กระจายขนาดเล็กโดยเฉพาะ
4. นวัตกรรมในสถานการณ์ฉุกเฉินและการดูแลวิกฤต
1. เลือดออกทางเดินอาหารเฉียบพลัน
ผงห้ามเลือดเฮโมสเปรย์:
ภายใต้การพ่นแบบส่องกล้อง จะสร้างเกราะป้องกันทางกล โดยมีอัตราการหยุดเลือด 92% (เลือดออกแบบ Forrest Grade Ia)
คลิปเหนือขอบเขต (OTSC):
O Bear Claw design ปิดแผลด้วยรูพรุนขนาดเส้นผ่านศูนย์กลางสูงสุด 3 ซม.
2. การส่องกล้องเพื่อแก้ไขภาวะลำไส้อุดตัน
ตัวยึดโลหะขยายเอง (SEMS):
สะพานบำบัดสำหรับการอุดตันของลำไส้ใหญ่ที่เป็นมะเร็ง โดยมีอัตราการบรรเทาอาการมากกว่าร้อยละ 90 ภายใน 48 ชั่วโมง
ขายึดตัดเลเซอร์แบบใหม่ (เช่น Niti-S)™) ลดอัตราการเลื่อนลงเหลือ 5%
5、ทิศทางเทคโนโลยีในอนาคต
1. ระบบการตัดสินใจแบบเรียลไทม์ด้วย AI:
เช่นเดียวกับ Cosmo AI ™ ที่สามารถจดจำความเร็วในการถอนตัวโดยอัตโนมัติในระหว่างการตรวจด้วยกล้องลำไส้ใหญ่ ช่วยลดการวินิจฉัยอะดีโนม่าผิดพลาด (ADR เพิ่มขึ้น 12%)
2. กล้องเอนโดสโคปแคปซูลแบบย่อยสลายได้:
กรอบโลหะผสมแมกนีเซียม + เปลือกกรดโพลีแล็กติก ละลายในร่างกายภายใน 72 ชั่วโมงหลังการตรวจสอบ
3. ไมโครโรบอทเอนโดสโคป:
หุ่นยนต์โอริกามิจาก ETH Zurich สามารถพัฒนาให้เป็นแพลตฟอร์มการผ่าตัดสำหรับการสุ่มตัวอย่างได้
ตารางเปรียบเทียบผลทางคลินิก
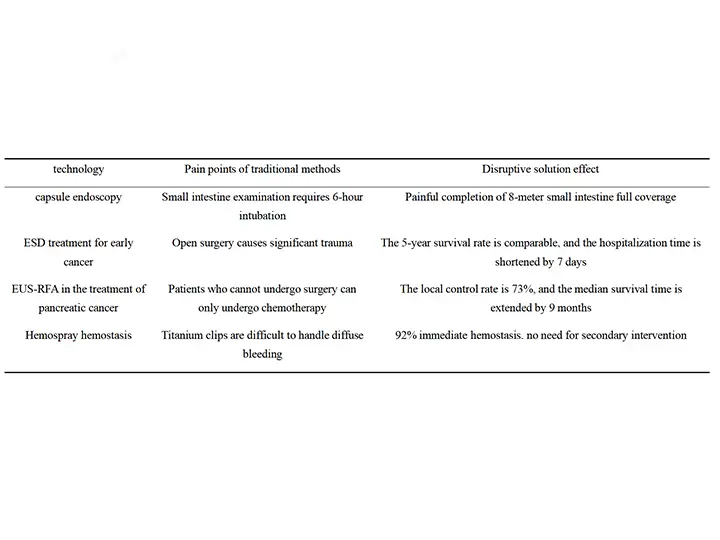
ข้อควรพิจารณาในการดำเนินการ
โรงพยาบาลรากหญ้า: ควรให้ความสำคัญกับการติดตั้งอุปกรณ์ส่องกล้องตรวจกระเพาะอาหารด้วยแม่เหล็กแบบแคปซูลควบคุม+ระบบห้ามเลือด OTSC
โรงพยาบาลชั้น 3: ขอแนะนำให้จัดตั้งศูนย์รักษามะเร็งแบบรุกรานน้อยที่สุด ESD+EUS-RFA
ทิศทางการวิจัย: มุ่งเน้นการวิเคราะห์ทางพยาธิวิทยาด้วย AI แบบเรียลไทม์ + การส่องกล้องด้วยหุ่นยนต์ที่ย่อยสลายได้
เทคโนโลยีเหล่านี้กำลังสร้างกระบวนทัศน์การวินิจฉัยและการรักษาโรคระบบทางเดินอาหารขึ้นใหม่ผ่านสามแนวทางหลัก ได้แก่ แบบไม่รุกราน แม่นยำ และชาญฉลาด การประยุกต์ใช้จริงจำเป็นต้องผสมผสานกับความแตกต่างของผู้ป่วยแต่ละรายและการเข้าถึงทรัพยากรทางการแพทย์
ลิขสิทธิ์ © 2025 Geekvalue สงวนลิขสิทธิ์การสนับสนุนด้านเทคนิค: TiaoQingCMS