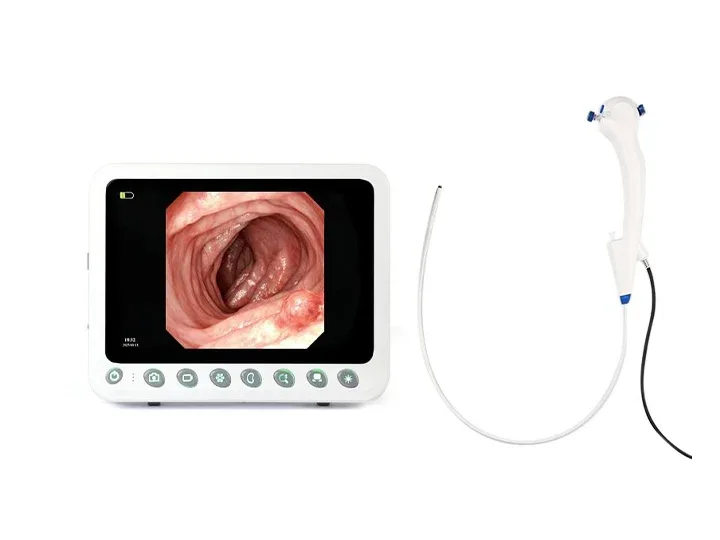
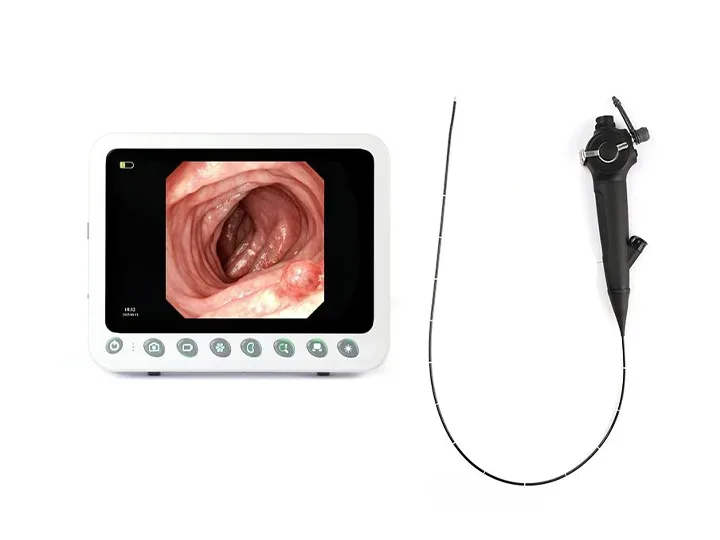
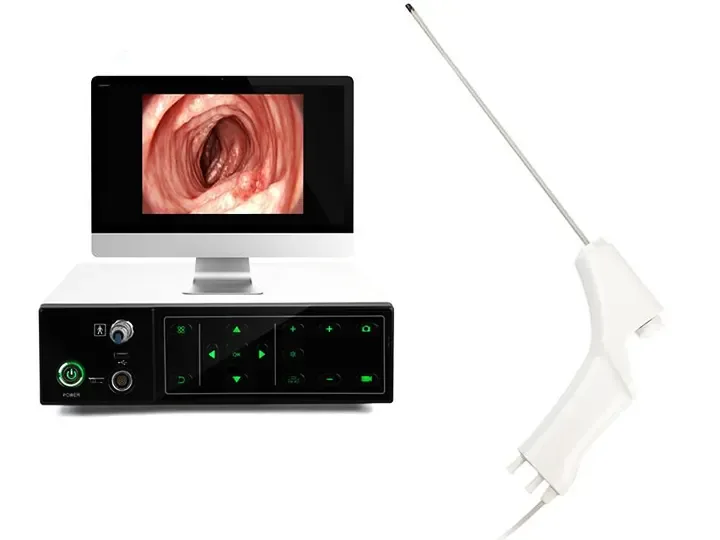
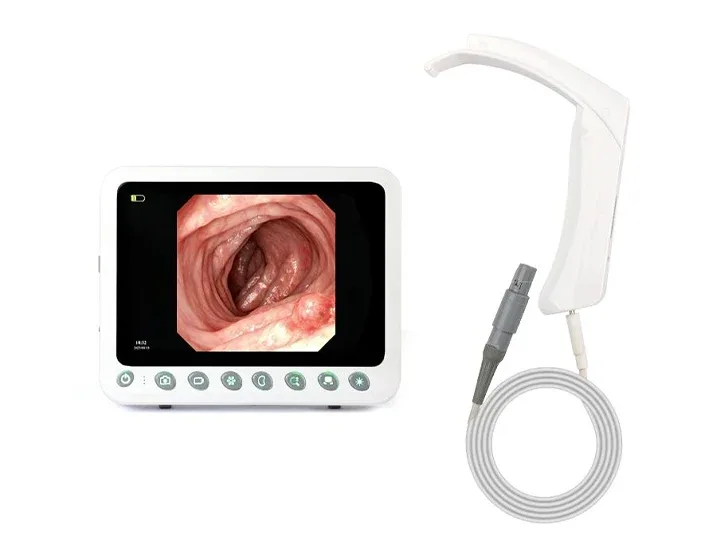
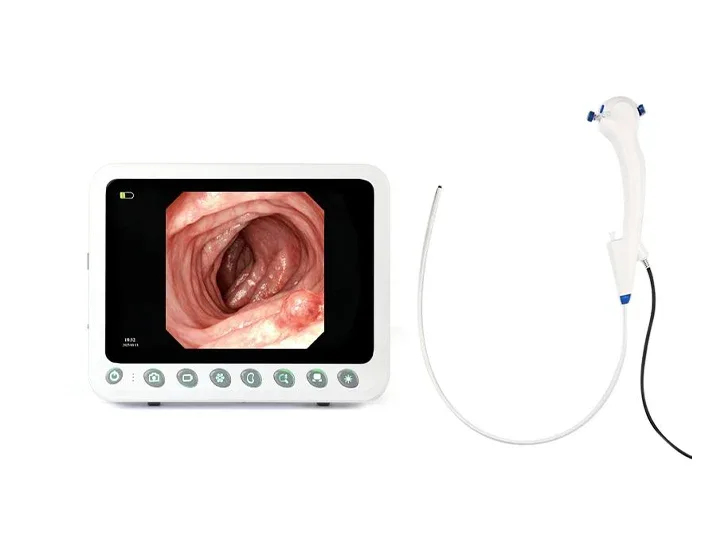
360°死角なしステアリング
左右に360°回転し、死角を効果的に排除します。
上角 ≥ 210°
下角 ≥ 90°
左角 ≥ 100°
直角 ≥ 100°
幅広い互換性
幅広い互換性:尿管鏡、気管支鏡、子宮鏡、関節鏡、膀胱鏡、喉頭鏡、総胆管鏡
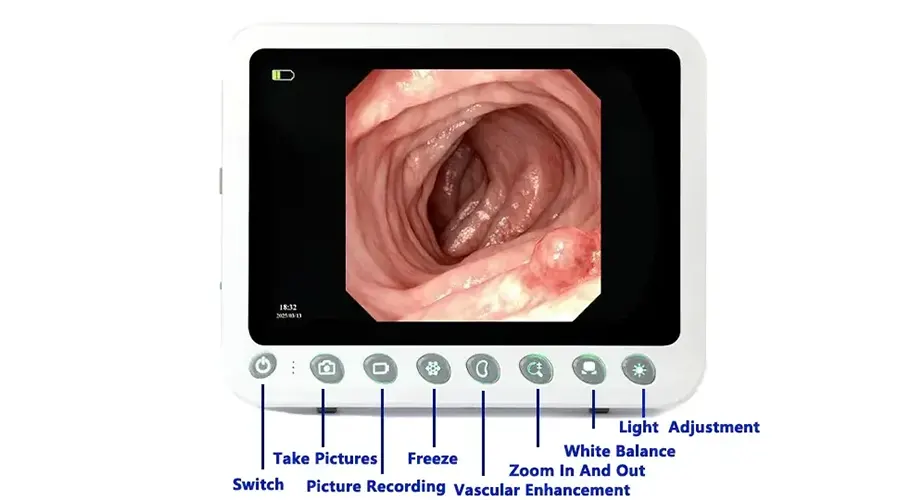
捕獲
フリーズ
ズームイン/ズームアウト
画像設定
REC
明るさ: 5段階
ワールドベース
マルチインターフェース

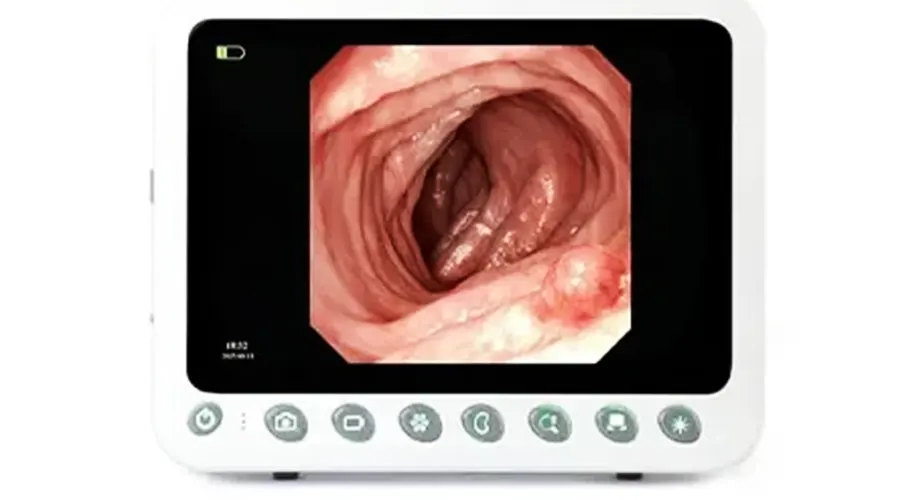
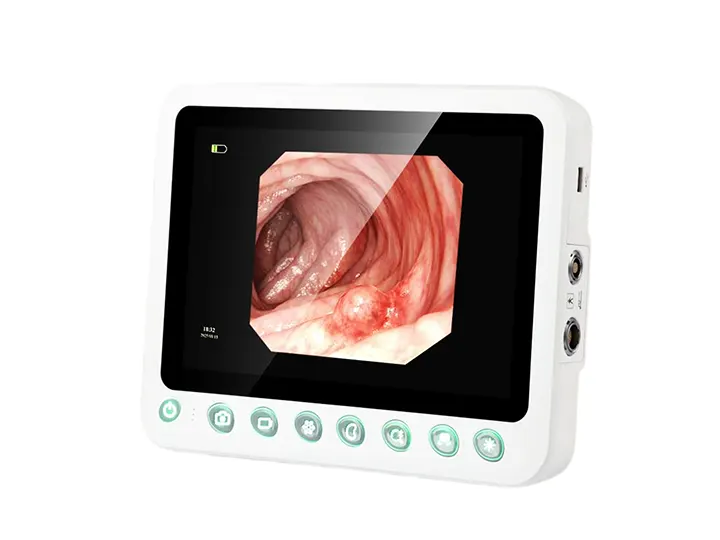
1280×800解像度の画像鮮明度
10.1インチ医療用ディスプレイ、解像度1280×800、
明るさ400以上、高解像度
高解像度タッチスクリーン物理ボタン
超高応答タッチコントロール
快適な視聴体験

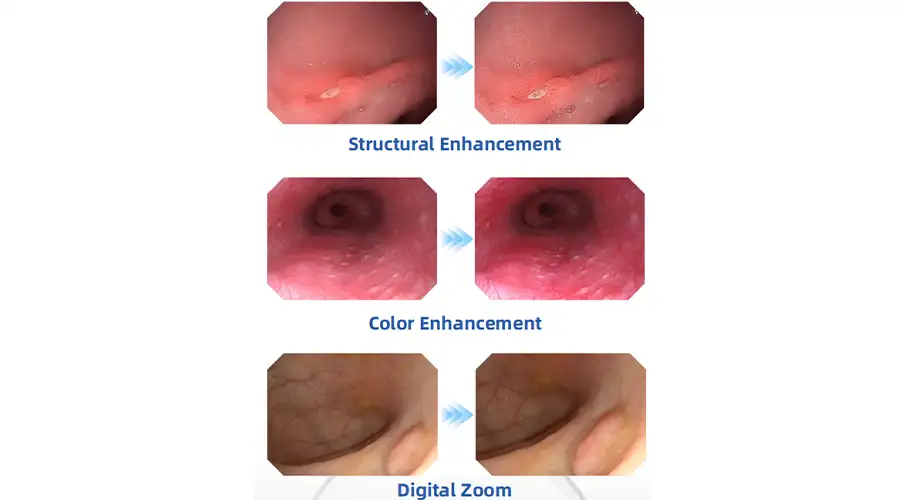
明確な視覚化で確実な診断
構造強化によるHDデジタル信号
色彩の強化
多層画像処理により細部まで鮮明に映し出されます
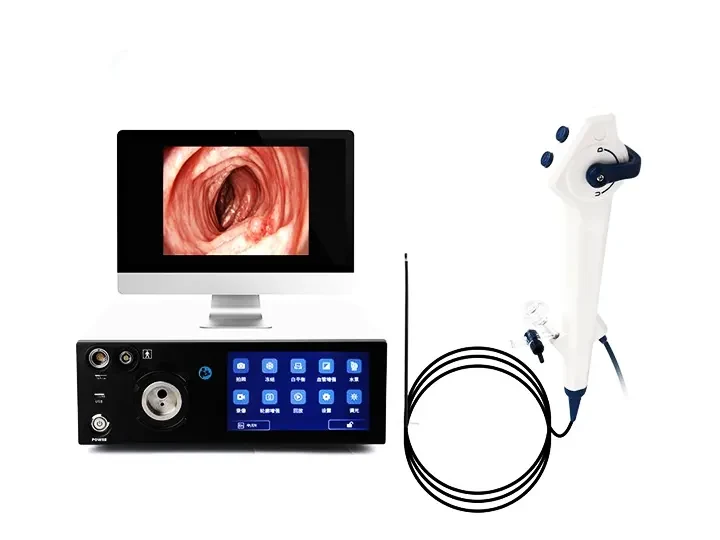
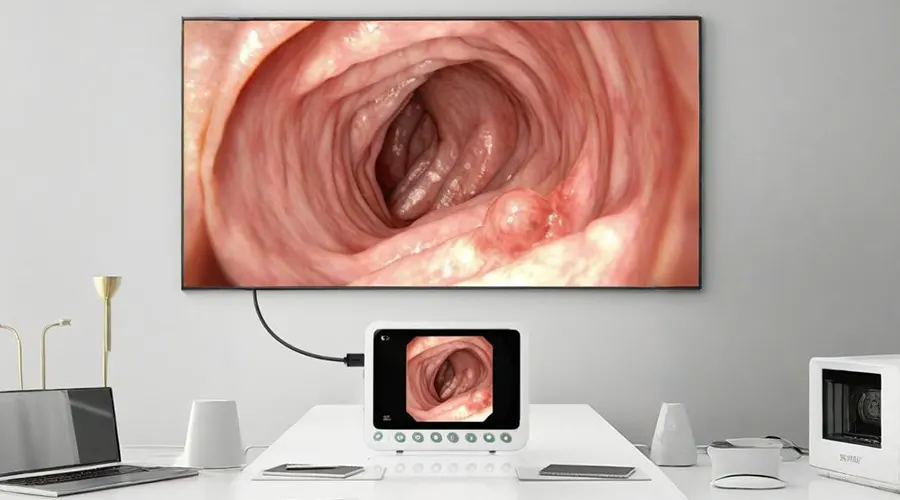
より鮮明な詳細を表示するデュアルスクリーンディスプレイ
DVI/HDMI経由で外部モニターに接続 - 同期
10.1インチ画面と大型モニターの間のディスプレイ

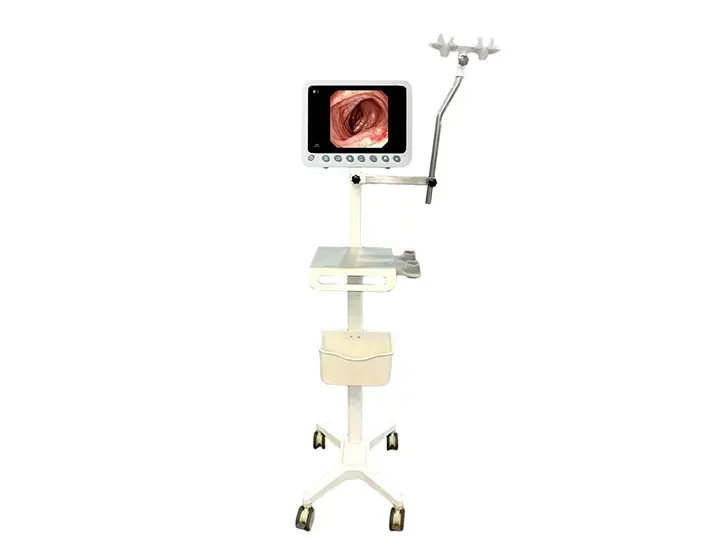
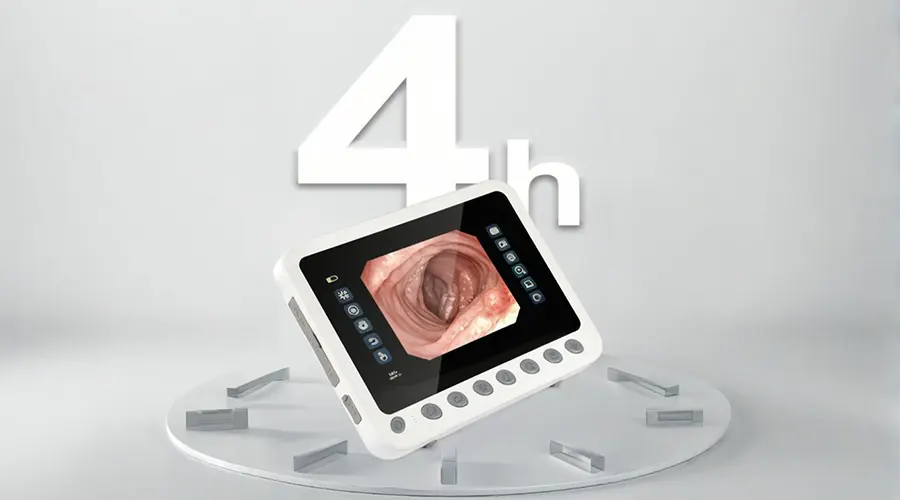
調整可能な傾斜機構
スリムで軽量なので角度調整が柔軟。
さまざまな作業姿勢(立つ・座る)に適応します。
操作時間の延長
POCおよびICU検査に最適 - 提供
便利で鮮明な視覚化を備えた医師

ポータブルソリューション
POCおよびICU検査に最適 - 提供
便利で鮮明な視覚化を備えた医師
気管支鏡は、現代の呼吸器疾患の診断と治療における中核ツールです。低侵襲性、視覚的、そして精密な技術的手段により、診断から治療までの全プロセスソリューションを実現します。以下では、技術原理、臨床応用、機器の種類、操作プロセス、そして開発動向の5つの側面からご紹介します。
1. 技術原理と装置構成
気管支鏡検査は、口や鼻から気管、気管支、さらに遠位気道まで挿入する軟性または硬性の内視鏡です。主な構成部品は以下のとおりです。
ミラー本体:極細径(2.8〜6mm)、曲げられる設計、複雑な気道の解剖学的構造に適応します。
イメージング システム: 高解像度 CMOS/光ファイバー画像伝送、白色光、NBI (狭帯域イメージング)、蛍光などのモードをサポートします。
作業チャネル: 生検鉗子、ブラシ、凍結プローブ、レーザー光ファイバー、その他の治療ツールを挿入できます。
補助システム:吸引装置、灌漑設備、ナビゲーション測位(電磁ナビゲーションEBUSなど)。
2. 臨床応用シナリオ
1. 診断分野
肺がんスクリーニング:早期の中心性肺がんを検出し、生検(TBLB/EBUS-TBNA)を誘導します。
感染症:病原体検出のために痰/気管支肺胞洗浄液(BAL)を採取します。
気道の評価:狭窄、瘻孔、異物、結核、その他の病変の診断。
2. 治療分野
異物除去:誤って異物を吸引した小児・成人の緊急治療。
ステント留置:悪性腫瘍や瘢痕による気道狭窄を緩和します。
アブレーション療法: 腫瘍または肉芽腫を除去するためのレーザー/凍結手術/アルゴンガスナイフ。
止血治療:重度の喀血を抑えるために電気凝固法または薬剤噴霧を行います。
3. 機器の種類と選択
タイプ 特徴 適用可能なシナリオ
ファイバー気管支鏡 柔軟な鏡体、細い直径(2.8~4mm)小児、末梢気道探査
電子気管支鏡 高精細画像、NBI/拡大機能対応 早期がん検診、精密生検
硬性気管支鏡 大きなチャンネル(6~9mm)、複雑な手術をサポート 大量喀血、ステント留置、レーザーアブレーション
超音波気管支鏡(EBUS)超音波スキャンと組み合わせて縦隔リンパ節を評価する肺癌のステージング(N1/N2リンパ節生検)
4. 手術手順(診断用気管支鏡を例に)
術前準備
患者は6時間絶食し、局所麻酔(リドカインスプレー)または全身麻酔を受けます。
ECGモニタリング(SpO₂、血圧、心拍数)。
侵入経路
鼻腔(より快適)または経口(より広いチャネル)。
検査手順
声門、気管、気管分岐部、左右の主気管支、亜区枝を順に観察します。
病変が見つかった後、生検、ブラッシング、または洗浄が行われます。
術後治療
気胸や出血などの合併症がないか監視し、2 時間は飲食しないでください。
V. 技術の最先端と開発動向
AI支援
AI は疑わしい病変 (上皮内癌など) をリアルタイムでマークし、診断の見逃し率を低減します。
電磁ナビゲーション気管支鏡(ENB)
「GPS」と同じくらい正確に末梢肺結節(<1cm)に到達します。
使い捨て気管支鏡
交差感染を回避し、結核やCOVID-19などの感染症に適しています。
ロボット気管支鏡
ロボットアームは安定して動作し、遠位生検の成功率を向上させます(Monarch プラットフォームなど)。

まとめ
気管支鏡技術は、より正確でインテリジェント、かつ低侵襲的な方向に発展しており、その中核的な価値は以下のとおりです。
✅ 早期診断 - 肺がんや結核などの病気の隠れた病変を発見します。
✅ 精密治療 - 開胸手術に代えて気道病変を直接治療します。
✅ 迅速な回復 - ほとんどの検査は外来患者として完了でき、同じ日に活動を再開できます。
将来的には、分子イメージングとロボット技術の統合により、気管支鏡検査は呼吸器疾患の診断と治療の中核プラットフォームになるでしょう。
よくある質問
-
内視鏡機器の消毒が不完全な場合のリスクは何ですか?
交差感染を引き起こし、病原体(B型肝炎、HIV、ヘリコバクター・ピロリなど)を拡散させる可能性があります。消毒手順(前洗浄、酵素洗浄、消毒液浸漬、高温滅菌など)を厳守することが重要です。一部の内視鏡は、エチレンオキシドまたは過酸化水素低温プラズマによる滅菌が必要です。
-
内視鏡によくある故障は何ですか?メンテナンスはどのようにすればよいですか?
故障:画像がぼやける(レンズの汚れ/センサーの損傷)、水漏れ(シールの劣化)、点灯不良(ファイバーの断線)。メンテナンス:分泌物が乾燥してパイプを詰まらせないよう、使用後はすぐに清掃してください。液体が浸透して回路を損傷するのを防ぐため、シールを定期的に点検してください。ソフトミラーの場合は過度の曲げ、ハードミラーの場合は衝撃を与えないでください。
-
開腹手術に比べて内視鏡手術(腹腔鏡検査など)の利点は何ですか?
外傷が小さく、出血も少なく、回復も早く、傷跡も小さいですが、医師の手術技術と機器の性能に依存します。
-
従来の再利用可能な内視鏡と比較した使い捨て内視鏡の利点と欠点は何ですか?
利点:交差感染がなく、消毒の必要がなく、緊急患者や高リスク患者に適しています。欠点:高コスト、環境問題(医療廃棄物の増加)、画質が若干劣る場合があります。
最新記事
-
XBX膀胱鏡サプライヤーが病院調達の品質と精度を確保する方法
XBX 膀胱鏡サプライヤーが、信頼性、安全性、一貫した画像を実現するために構築された高精度の OEM 対応内視鏡システムを病院に提供している様子をご覧ください。
-
XBX気管支鏡工場が信頼性の高いOEMシステムを提供する方法
XBX 気管支鏡工場が、高度な OEM 製造、光学精度、厳格な品質管理を通じて、どのように品質と信頼性を確保しているかをご覧ください。
-
XBX腹腔鏡が腹部手術における外科的外傷を最小限に抑える仕組み
XBX 腹腔鏡が、最新の腹部手術において、精密な画像化、最小限の切開、より速い回復を通じて、外科的外傷をどのように軽減するかをご覧ください。
-
XBX子宮鏡が子宮ポリープを検出し除去する方法
XBX 子宮鏡が子宮ポリープの正確な検出と除去を可能にし、女性のヘルスケアにおける精度、安全性、快適性を向上させる仕組みをご覧ください。
-
結石除去用 XBX フレキシブル尿管鏡とは何ですか?
XBX フレキシブル尿管鏡が 4K イメージングと人間工学に基づいた制御により、尿管結石管理のアクセス、可視性、効率性をどのように向上させるかを学びます。
おすすめ商品
-
耳鼻咽喉科医向け内視鏡機器
耳鼻咽喉科専門医のための最高品質の内視鏡機器。高精度、高耐久性、そして高度な技術により、正確な診断を実現します。
-
医療用子宮鏡検査機器
医療用子宮鏡検査機器は、子宮内視鏡検査用のHD画像を提供します。医療用内視鏡は、
-
医療用喉頭鏡機器
喉頭鏡機器の包括的な紹介上気道透析の中核ツールとして
-
医療用気管支鏡
気管支鏡検査は現代の呼吸器疾患の診断と治療の中核を成すツールであり、