ສາລະບານ
1, ຄວາມແຕກຕ່າງປະຕິວັດໃນເຕັກໂນໂລຊີວິນິດໄສ
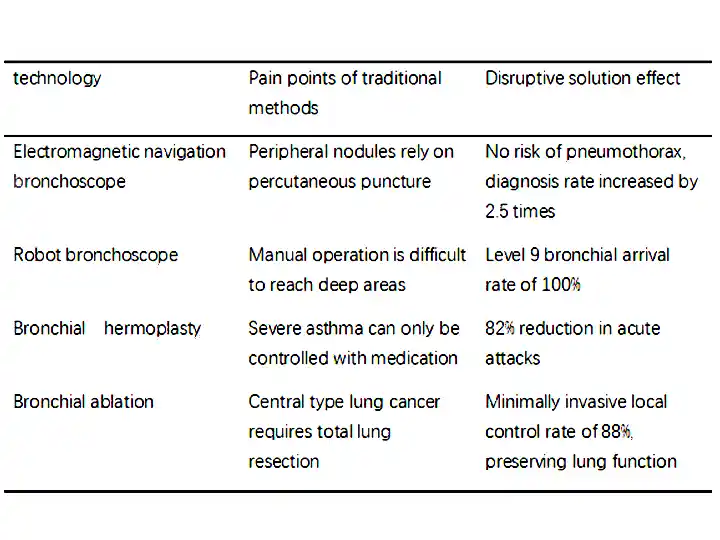
1. ການນຳທາງແມ່ເຫຼັກໄຟຟ້າ Bronchoscopy (ENB)
Disruptive: ການແກ້ໄຂສິ່ງທ້າທາຍການວິນິດໄສຂອງ nodules pulmonary peripheral (≤ 2cm), ອັດຕາຜົນບວກຂອງ biopsy ໄດ້ເພີ່ມຂຶ້ນຈາກ 30% ໃນ bronchoscopy ແບບດັ້ງເດີມເຖິງຫຼາຍກວ່າ 80%.
ເຕັກໂນໂລຊີຫຼັກ:
CT ການຟື້ນຟູສາມມິຕິ + ຕໍາແຫນ່ງແມ່ເຫຼັກໄຟຟ້າ: ເຊັ່ນ: ລະບົບນໍາທາງ SPiN Thoracic ຂອງ Veran Medical, ເຊິ່ງສາມາດຕິດຕາມຕໍາແຫນ່ງຂອງເຄື່ອງມືໃນເວລາຈິງ (ມີຄວາມຜິດພາດຫນ້ອຍກວ່າ 1 ມມ).
ການຊົດເຊີຍການເຄື່ອນໄຫວທາງເດີນຫາຍໃຈ: SuperDimension ™ ລະບົບກໍາຈັດຜົນກະທົບຂອງການໂຍກຍ້າຍຂອງລະບົບຫາຍໃຈຜ່ານການຈັດຕໍາແຫນ່ງ 4D.
ຂໍ້ມູນທາງຄລີນິກ:
ຄວາມຖືກຕ້ອງຂອງການວິນິດໄສສໍາລັບ nodules pulmonary 8-10mm ແມ່ນ 85% (ການສຶກສາ Chester 2023).
ການປະເມີນຜົນທາງ cytological ຢ່າງໄວວາໃນສະຖານທີ່ປະສົມປະສານ (ROSE) ສາມາດຫຼຸດຜ່ອນເວລາປະຕິບັດງານໄດ້ 40%.
2. ຫຸ່ນຍົນຊ່ວຍ bronchoscopy
ລະບົບຕົວແທນ:
Monarch Platform (Auris Health): ແຂນຫຸ່ນຍົນທີ່ມີຄວາມຍືດຫຍຸ່ນບັນລຸການຊີ້ນໍາ 360 °ເພື່ອບັນລຸລະດັບ 8 ຫາ 9th bronchi.
Ion (Intuitive): 2.9mm ultra-fine catheter + ເຕັກໂນໂລຊີການຮັບຮູ້ຮູບຮ່າງ, ມີຄວາມແມ່ນຍໍາຂອງ 1.5mm.
ຂໍ້ດີ:
ອັດຕາຜົນສໍາເລັດຂອງການໄດ້ຮັບ nodules ຈາກ lobe ເທິງຂອງປອດໄດ້ເພີ່ມຂຶ້ນເປັນ 92% (ທຽບກັບພຽງແຕ່ 50% ກັບກ້ອງຈຸລະທັດແບບດັ້ງເດີມ).
ຫຼຸດຜ່ອນອາການແຊກຊ້ອນເຊັ່ນ: pneumothorax (ອັດຕາການເກີດ<2%).
3. Confocal Laser Endoscopy (pCLE)
ຈຸດເດັ່ນທາງດ້ານວິຊາການ: Cellvizio ® 100 μ m probe ສາມາດສະແດງໂຄງສ້າງ alveolar ໃນເວລາທີ່ແທ້ຈິງ (ຄວາມລະອຽດ 3.5 μ m).
ສະຖານະການແອັບພລິເຄຊັນ:
ຄວາມແຕກຕ່າງໃນທັນທີລະຫວ່າງມະເຮັງປອດໃນບ່ອນຢູ່ ແລະ ໂຣກ hyperplasia atypical adenomatous (AAH).
ໃນ vivo ການປະເມີນທາງ pathological ຂອງພະຍາດປອດ interstitial (ILD) ເພື່ອຫຼຸດຜ່ອນຄວາມຕ້ອງການສໍາລັບການຜ່າຕັດ biopsy ປອດ.
2, ການແກ້ໄຂການລົບກວນໃນພາກສະຫນາມຂອງການປິ່ນປົວ
1. Endoscopic lung cancer ablation
ການລ້າງໄມໂຄເວຟ (MWA):
ນໍາພາໂດຍການນໍາທາງແມ່ເຫຼັກໄຟຟ້າ, bronchial ablation ບັນລຸອັດຕາການຄວບຄຸມທ້ອງຖິ່ນຂອງ 88% (≤ 3cm tumor, JTO 2022).
ເມື່ອປຽບທຽບກັບການປິ່ນປົວດ້ວຍລັງສີ: ບໍ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກປອດບວມດ້ວຍລັງສີ ແລະມັນເໝາະສົມກັບມະເຮັງປອດສ່ວນກາງຫຼາຍກວ່າ.
Cryoablation:
ລະບົບ Rejuvenair ຈາກ CSA Medical ໃນສະຫະລັດແມ່ນໃຊ້ສໍາລັບການ recanalization frozen ຂອງອຸປະສັກທາງອາກາດສູນກາງ.
2. Bronchoplasty (BT)
Disruptive: ການປິ່ນປົວດ້ວຍອຸປະກອນສໍາລັບ refractory asthma, ເປົ້າຫມາຍການ ablation ກ້າມເນື້ອກ້ຽງ.
ລະບົບ Alair (ວິທະຍາສາດ Boston):
ການຜ່າຕັດສາມຄັ້ງຫຼຸດຜ່ອນການໂຈມຕີພະຍາດຫືດສ້ວຍແຫຼມ 82% (AIR3 Trial).
ຄໍາແນະນໍາສະບັບປັບປຸງ 2023 ແມ່ນແນະນໍາສໍາລັບຄົນເຈັບ GINA ຊັ້ນ 5.
3. ການປະຕິວັດ stent ທາງອາກາດ
ວົງເລັບສ່ວນບຸກຄົນການພິມ 3D:
ໂດຍອີງໃສ່ການປັບແຕ່ງຂໍ້ມູນ CT, ແກ້ໄຂ stenosis ທາງອາກາດທີ່ສັບສົນ (ເຊັ່ນ: stenosis post tuberculosis).
ການທໍາລາຍວັດສະດຸ: stent ໂລຫະປະສົມ magnesium ທີ່ສາມາດຍ່ອຍສະຫຼາຍໄດ້ (ຂັ້ນຕອນການທົດລອງ, ດູດຊຶມຢ່າງເຕັມສ່ວນພາຍໃນ 6 ເດືອນ).
stent eluting ຢາ:
stents ເຄືອບ Paclitaxel ຍັບຍັ້ງການ regrowth tumor (ການຫຼຸດຜ່ອນອັດຕາການ restenosis ໂດຍ 60%).
3, ການນໍາໃຊ້ໃນສະຖານະການທີ່ສໍາຄັນແລະສຸກເສີນ
1. ECMO ສົມທົບກັບ bronchoscopy
ຄວາມແຕກຕ່າງດ້ານເຕັກໂນໂລຊີ:
ສະຫນັບສະຫນູນໂດຍ ECMO ແບບພົກພາ (ເຊັ່ນ: ລະບົບ Cardiohelp), bronchoalveolar lavage (BAL) ແມ່ນປະຕິບັດສໍາລັບຄົນເຈັບ ARDS.
ການກວດສອບຄວາມປອດໄພຂອງການປະຕິບັດງານສໍາລັບຄົນເຈັບທີ່ມີດັດຊະນີອົກຊີເຈນ <100mmHg (ICM 2023).
ຄຸນຄ່າທາງດ້ານຄລີນິກ: ຊີ້ແຈງເຖິງເຊື້ອພະຍາດຂອງພະຍາດປອດບວມຮ້າຍແຮງ ແລະ ປັບລະບົບຢາຕ້ານເຊື້ອ.
2. ການແຊກແຊງສຸກເສີນສໍາລັບ hemoptysis massive
ເຕັກໂນໂລຊີ hemostatic ໃຫມ່:
Argon plasma coagulation (APC): hemostasis ບໍ່ຕິດຕໍ່ກັບຄວາມເລິກທີ່ສາມາດຄວບຄຸມໄດ້ (1-3mm).
freezing probe hemostasis: -40 ℃ ອຸນຫະພູມຕ່ໍາການປິດເຮືອເລືອດອອກ, ອັດຕາການເກີດໃຫມ່ <10%.
4, ທິດທາງສໍາຫຼວດຊາຍແດນ
1. ການຖ່າຍພາບໃນການຖ່າຍຮູບໂມເລກຸນ:
ການຕິດສະຫຼາກ fluorescent ຂອງພູມຕ້ານທານ PD-L1 (ເຊັ່ນ: IMB-134) ເພື່ອສະແດງພູມຕ້ານທານ microenvironment ໃນເວລາທີ່ແທ້ຈິງຂອງມະເຮັງປອດ.
2. AI ການນໍາທາງໃນເວລາຈິງ:
ລະບົບ Johnson&Johnson C-SATS ວາງແຜນເສັ້ນທາງ bronchial ທີ່ດີທີ່ສຸດໂດຍອັດຕະໂນມັດ, ຫຼຸດຜ່ອນເວລາປະຕິບັດງານ 30%.
3. ກຸ່ມຫຸ່ນຍົນຈຸນລະພາກ:
microrobots ແມ່ເຫຼັກຂອງ MIT ສາມາດນໍາຢາໄປສູ່ເປົ້າຫມາຍ alveolar ສໍາລັບການປ່ອຍ.
ຕາຕະລາງປຽບທຽບຜົນກະທົບທາງດ້ານຄລີນິກ
ຄຳແນະນຳເສັ້ນທາງການຈັດຕັ້ງປະຕິບັດ
ໂຮງໝໍຂັ້ນຕົ້ນ: ມີເຄື່ອງກວດຈັບ ultrasound bronchoscopy (EBUS) ສໍາລັບຂັ້ນຕອນ mediastinal.
ໂຮງໝໍຊັ້ນສາມ: ສ້າງຕັ້ງສູນແຊກແຊງຫຸ່ນຍົນ ENB+ ເພື່ອປະຕິບັດການວິນິດໄສແບບປະສົມປະສານ ແລະການປິ່ນປົວມະເຮັງປອດ.
ສະຖາບັນຄົ້ນຄ້ວາ: ສຸມໃສ່ການຖ່າຍຮູບໂມເລກຸນແລະການພັດທະນາ scaffoldable biodegradable.
ເທັກໂນໂລຍີເຫຼົ່ານີ້ກໍາລັງປັບປຸງການປະຕິບັດທາງຄລີນິກຂອງການແຊກແຊງທາງເດີນຫາຍໃຈໂດຍຜ່ານສາມຂັ້ນຕອນທີ່ສໍາຄັນ: ການຈັດສົ່ງທີ່ຊັດເຈນ, ການວິນິດໄສອັດສະລິຍະ, ແລະການປິ່ນປົວແບບຮຸກຮານຫນ້ອຍທີ່ສຸດ. ໃນ 5 ປີຂ້າງຫນ້າ, ດ້ວຍການພັດທະນາຂອງ AI ແລະ nanotechnology, ການວິນິດໄສແລະການປິ່ນປົວຂອງ nodules pulmonary ອາດຈະບັນລຸ "ການຄຸ້ມຄອງວົງປິດທີ່ບໍ່ແມ່ນ invasive".
ສະຫງວນລິຂະສິດ © 2025.Geekvalue ສະຫງວນລິຂະສິດ.ສະຫນັບສະຫນູນດ້ານວິຊາການ: TiaoQingCMS