តារាងមាតិកា
1. របកគំហើញបដិវត្តន៍ក្នុងបច្ចេកវិទ្យារោគវិនិច្ឆ័យ
1. Electromagnetic Navigation Bronchoscopy (ENB)
ការរំខាន៖ ការដោះស្រាយបញ្ហាប្រឈមក្នុងការធ្វើរោគវិនិច្ឆ័យនៃដុំពកសួត (≤ 2cm) អត្រាវិជ្ជមាននៃការធ្វើកោសល្យវិច័យបានកើនឡើងពី 30% ក្នុងការថតឆ្លុះតាមបែបប្រពៃណីដល់ជាង 80%។
បច្ចេកវិទ្យាស្នូល៖
ការស្ថាបនាឡើងវិញបីវិមាត្រ CT + ទីតាំងអេឡិចត្រូម៉ាញេទិក៖ ដូចជាប្រព័ន្ធរុករក SPiN Thoracic របស់ Veran Medical ដែលអាចតាមដានទីតាំងរបស់ឧបករណ៍ក្នុងពេលជាក់ស្តែង (មានកំហុសតិចជាង 1mm)។
សំណងចលនាផ្លូវដង្ហើម៖ SuperDimension ™ ប្រព័ន្ធលុបបំបាត់ផលប៉ះពាល់នៃការផ្លាស់ទីលំនៅផ្លូវដង្ហើមតាមរយៈទីតាំង 4D ។
ទិន្នន័យគ្លីនិក៖
ភាពត្រឹមត្រូវនៃការធ្វើរោគវិនិច្ឆ័យសម្រាប់ដុំពកសួត 8-10mm គឺ 85% (ការសិក្សា Chester 2023) ។
ការវាយតម្លៃស៊ីតូឡូស៊ីរហ័សនៅនឹងកន្លែងរួមបញ្ចូលគ្នា (ROSE) អាចកាត់បន្ថយពេលវេលាប្រតិបត្តិការបាន 40% ។
2. មនុស្សយន្តជំនួយ bronchoscopy
ប្រព័ន្ធតំណាង៖
Monarch Platform (Auris Health)៖ ដៃមនុស្សយន្តដែលអាចបត់បែនបាន សម្រេចបាន 360° steering ដើម្បីឈានដល់កម្រិត 8 ដល់ 9th bronchi ។
អ៊ីយ៉ុង (វិចារណញាណ)៖ 2.9mm ultra-fine catheter+shape sensing technology, with the puncture precision 1.5mm.
គុណសម្បត្តិ៖
អត្រាជោគជ័យនៃការទទួលបាន nodules ពីផ្នែកខាងលើនៃសួតត្រូវបានកើនឡើងដល់ 92% (បើធៀបនឹង 50% ជាមួយនឹងមីក្រូទស្សន៍បែបប្រពៃណី)។
កាត់បន្ថយផលវិបាកដូចជា pneumothorax (អត្រាកើត<2%)។
3. Confocal Laser Endoscopy (pCLE)
ការបន្លិចបច្ចេកទេស៖ Cellvizio ® ការស៊ើបអង្កេត 100 μm អាចបង្ហាញរចនាសម្ព័ន្ធ alveolar ក្នុងពេលវេលាជាក់ស្តែង (គុណភាពបង្ហាញ 3.5 μ m) ។
សេណារីយ៉ូនៃកម្មវិធី៖
ភាពខុសប្លែកគ្នាភ្លាមៗរវាងមហារីកសួតនៅនឹងកន្លែង និងជំងឺលើសឈាម atypical adenomatous hyperplasia (AAH)។
នៅក្នុង vivo ការវាយតម្លៃរោគសាស្ត្រនៃជំងឺសួត interstitial (ILD) ដើម្បីកាត់បន្ថយតម្រូវការសម្រាប់ការធ្វើកោសល្យវិច័យសួតដោយការវះកាត់។
2. ដំណោះស្រាយរំខានក្នុងវិស័យព្យាបាល
1. ការវះកាត់មហារីកសួត Endoscopic
ការរំលាយមីក្រូវ៉េវ (MWA)៖
ដឹកនាំដោយការរុករកអេឡិចត្រូម៉ាញេទិក ការលុបបំបាត់ bronchial សម្រេចបាននូវអត្រាគ្រប់គ្រងក្នុងតំបន់ 88% (≤ 3cm tumor, JTO 2022)។
បើប្រៀបធៀបទៅនឹងការព្យាបាលដោយវិទ្យុសកម្ម៖ មិនមានហានិភ័យនៃជំងឺរលាកសួតដោយវិទ្យុសកម្មទេ ហើយវាកាន់តែស័ក្តិសមសម្រាប់ជំងឺមហារីកសួតកណ្តាល។
Cryoablation៖
ប្រព័ន្ធ Rejuvenair ពី CSA Medical នៅសហរដ្ឋអាមេរិកត្រូវបានប្រើសម្រាប់ការកកស្ទះផ្លូវដង្ហើមកណ្តាល។
2. Bronchoplasty (BT)
ការរំខាន៖ ការព្យាបាលដោយឧបករណ៍សម្រាប់ជំងឺហឺត refractory កំណត់គោលដៅធ្វើឱ្យសាច់ដុំរលោង។
ប្រព័ន្ធ Alair (វិទ្យាសាស្ត្របូស្តុន)៖
ការវះកាត់ចំនួនបីបានកាត់បន្ថយការវាយប្រហារនៃជំងឺហឺតស្រួចស្រាវបាន 82% (AIR3 Trial)។
គោលការណ៍ណែនាំដែលបានធ្វើបច្ចុប្បន្នភាពឆ្នាំ 2023 ត្រូវបានណែនាំសម្រាប់អ្នកជំងឺ GINA ថ្នាក់ទី 5 ។
3. បដិវត្តន៍ stent ផ្លូវអាកាស
ការបោះពុម្ព 3D តង្កៀបផ្ទាល់ខ្លួន៖
ដោយផ្អែកលើការប្ដូរតាមបំណងទិន្នន័យ CT ដោះស្រាយការស្ទះផ្លូវដង្ហើមស្មុគ្រស្មាញ (ដូចជាជំងឺក្រិនក្រោយជំងឺរបេង)។
របកគំហើញសម្ភារៈ៖ stent យ៉ាន់ស្ព័រម៉ាញេស្យូមដែលអាចបំបែកបាន (ដំណាក់កាលពិសោធន៍ ស្រូបបានពេញលេញក្នុងរយៈពេល 6 ខែ)។
ស្តុបដកគ្រឿងញៀន៖
Paclitaxel coated stents រារាំងការដុះឡើងវិញនៃដុំសាច់ (កាត់បន្ថយអត្រា restenosis 60%) ។
3. កម្មវិធីក្នុងស្ថានភាពធ្ងន់ធ្ងរ និងគ្រាអាសន្ន
1. ECMO រួមបញ្ចូលគ្នាជាមួយ bronchoscopy
របកគំហើញបច្ចេកវិទ្យា៖
គាំទ្រដោយ ECMO ចល័ត (ដូចជាប្រព័ន្ធ Cardiohelp) ការលាង bronchoalveolar lavage (BAL) ត្រូវបានអនុវត្តសម្រាប់អ្នកជំងឺ ARDS ។
ការផ្ទៀងផ្ទាត់សុវត្ថិភាពប្រតិបត្តិការសម្រាប់អ្នកជំងឺដែលមានសន្ទស្សន៍អុកស៊ីហ្សែន <100mmHg (ICM 2023)។
តម្លៃព្យាបាល៖ បញ្ជាក់ភ្នាក់ងារបង្ករោគនៃជំងឺរលាកសួតធ្ងន់ធ្ងរ និងកែសម្រួលរបបថ្នាំអង់ទីប៊ីយោទិច។
2. អន្តរាគមន៍សង្គ្រោះបន្ទាន់សម្រាប់ hemoptysis ដ៏ធំ
បច្ចេកវិទ្យា hemostatic ថ្មី៖
ការ coagulation ប្លាស្មា Argon (APC): hemostasis មិនប៉ះជាមួយនឹងជម្រៅដែលអាចគ្រប់គ្រងបាន (1-3mm) ។
ការស៊ើបអង្កេត hemostasis ត្រជាក់៖ -40 ℃ សីតុណ្ហភាពទាបបិទសរសៃឈាម អត្រាកើតឡើងវិញ <10% ។
4. ទិសដៅរុករកព្រំដែន
1. ការឆ្លុះរូបភាពម៉ូលេគុល៖
ការដាក់ស្លាក fluorescent នៃអង្គបដិប្រាណ PD-L1 (ដូចជា IMB-134) ដើម្បីបង្ហាញមីក្រូនៃប្រព័ន្ធភាពស៊ាំនៃជំងឺមហារីកសួត។
2. ការរុករកតាមពេលវេលាជាក់ស្តែង AI៖
ប្រព័ន្ធ Johnson&Johnson C-SATS ធ្វើផែនការដោយស្វ័យប្រវត្តិនូវផ្លូវ bronchial ល្អបំផុត ដោយកាត់បន្ថយពេលវេលាប្រតិបត្តិការបាន 30% ។
3. ចង្កោមមនុស្សយន្តខ្នាតតូច៖
មីក្រូរ៉ូបូតម៉ាញេទិករបស់ MIT អាចដឹកថ្នាំទៅកាន់គោលដៅ alveolar ដើម្បីបញ្ចេញ។
តារាងប្រៀបធៀបប្រសិទ្ធភាពគ្លីនិក
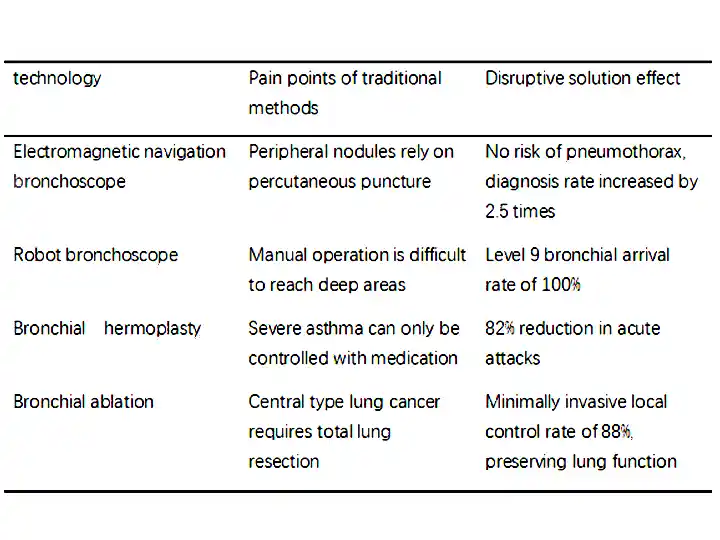
ការណែនាំផ្លូវអនុវត្ត
មន្ទីរពេទ្យបឋម៖ បំពាក់ដោយអ៊ុលត្រាសោ bronchoscopy (EBUS) សម្រាប់ដំណាក់កាល mediastinal ។
មន្ទីរពេទ្យថ្នាក់ទីបី៖ បង្កើតមជ្ឈមណ្ឌលអន្តរាគមន៍មនុស្សយន្ត ENB+ ដើម្បីអនុវត្តការធ្វើរោគវិនិច្ឆ័យរួមបញ្ចូលគ្នា និងការព្យាបាលជំងឺមហារីកសួត។
ស្ថាប័នស្រាវជ្រាវ៖ ផ្តោតលើរូបភាពម៉ូលេគុល និងការអភិវឌ្ឍន៍រន្ទាដែលអាចបំបែកបាន
បច្ចេកវិទ្យាទាំងនេះកំពុងផ្លាស់ប្តូរការអនុវត្តគ្លីនិកនៃការធ្វើអន្តរាគមន៍ផ្លូវដង្ហើមតាមរយៈរបកគំហើញសំខាន់ៗចំនួនបី៖ ការសម្រាលកូនច្បាស់លាស់ ការធ្វើរោគវិនិច្ឆ័យឆ្លាតវៃ និងការព្យាបាលដែលរាតត្បាតតិចតួចបំផុត។ ក្នុងរយៈពេល 5 ឆ្នាំខាងមុខ ជាមួយនឹងការអភិវឌ្ឍនៃ AI និងបច្ចេកវិទ្យាណាណូ ការធ្វើរោគវិនិច្ឆ័យ និងការព្យាបាលនៃដុំពកសួតអាចសម្រេចបាន "ការគ្រប់គ្រងរង្វិលជុំដែលមិនរាតត្បាត" ។
រក្សាសិទ្ធិ © 2025.Geekvalue រក្សាសិទ្ធិគ្រប់យ៉ាង។ជំនួយបច្ចេកទេស៖ TiaoQingCMS