विषयसूची
कोलोनोस्कोपी में पॉलीप, बृहदान्त्र की आंतरिक परत पर बनने वाले ऊतक की असामान्य वृद्धि को कहते हैं। इन पॉलीप्स का पता आमतौर पर कोलोनोस्कोपी प्रक्रिया के दौरान चलता है, जिससे डॉक्टर सीधे बड़ी आंत को देख पाते हैं। हालाँकि कई पॉलीप्स हानिरहित होते हैं, लेकिन अगर उनका पता नहीं लगाया गया और उन्हें हटाया नहीं गया, तो कुछ कोलोरेक्टल कैंसर का रूप ले सकते हैं। कोलोनोस्कोपी, बृहदान्त्र पॉलीप्स की पहचान और उपचार के लिए सबसे प्रभावी तरीका है, इससे पहले कि वे गंभीर स्वास्थ्य समस्याएँ पैदा करें।
पॉलीप्स कोशिकाओं के समूह होते हैं जो बृहदान्त्र या मलाशय में बढ़ते हैं। ये आकार, आकृति और जैविक व्यवहार में भिन्न हो सकते हैं। कोलोनोस्कोपी से उन पॉलीप्स का पता लगाना संभव हो जाता है जिनका पता केवल लक्षणों से नहीं लगाया जा सकता, क्योंकि कई पॉलीप्स वर्षों तक निष्क्रिय रहते हैं।
कोलोनोस्कोपी के दौरान, कैमरे वाली एक लचीली ट्यूब कोलन में डाली जाती है, जिससे आंतों की परत का स्पष्ट दृश्य मिलता है। अगर कोई पॉलीप दिखाई देता है, तो डॉक्टर पॉलीपेक्टॉमी नामक प्रक्रिया के ज़रिए उसे तुरंत हटा सकते हैं। कोलोनोस्कोपी की यह दोहरी भूमिका—पता लगाना और हटाना—इसे कोलोरेक्टल कैंसर की रोकथाम में सर्वोत्तम मानक बनाती है।
कोलोनोस्कोपी में पॉलीप्स महत्वपूर्ण खोज होते हैं क्योंकि ये चेतावनी के संकेत के रूप में कार्य करते हैं। हालाँकि सभी पॉलीप्स खतरनाक नहीं होते, लेकिन कुछ प्रकार के पॉलीप्स घातक ट्यूमर में बदलने की क्षमता रखते हैं। इनका शीघ्र पता लगाने से रोग का विकास रुक जाता है।
सभी कोलन पॉलीप्स एक जैसे नहीं होते। इन्हें उनके स्वरूप और कैंसर बनने के जोखिम के आधार पर विभिन्न श्रेणियों में वर्गीकृत किया जा सकता है:
एडेनोमेटस पॉलीप्स (एडेनोमा): ये प्रीकैंसरस पॉलीप्स का सबसे आम प्रकार हैं। हालाँकि हर एडेनोमा कैंसर में विकसित नहीं होता, लेकिन ज़्यादातर कोलोरेक्टल कैंसर एडेनोमा के रूप में शुरू होते हैं।
हाइपरप्लास्टिक पॉलीप्स: ये आमतौर पर छोटे होते हैं और इनमें जोखिम कम होता है। ये अक्सर निचले बृहदान्त्र में पाए जाते हैं और आमतौर पर कैंसर का रूप नहीं लेते।
सेसाइल सेरेटेड पॉलीप्स (एसएसपी): ये हाइपरप्लास्टिक पॉलीप्स जैसे दिखते हैं, लेकिन ज़्यादा जोखिम वाले माने जाते हैं। अगर इनका इलाज न किया जाए, तो ये कोलोरेक्टल कैंसर का रूप ले सकते हैं।
सूजन वाले पॉलीप्स: ये अक्सर क्रोहन रोग या अल्सरेटिव कोलाइटिस जैसी पुरानी आंत्र बीमारियों से जुड़े होते हैं। ये स्वयं कैंसरकारी नहीं हो सकते, लेकिन लगातार सूजन का संकेत देते हैं।
पॉलीप्स को सही ढंग से वर्गीकृत करके, कोलोनोस्कोपी डॉक्टरों को उचित अनुवर्ती अंतराल और निवारक रणनीति निर्धारित करने में मार्गदर्शन करती है।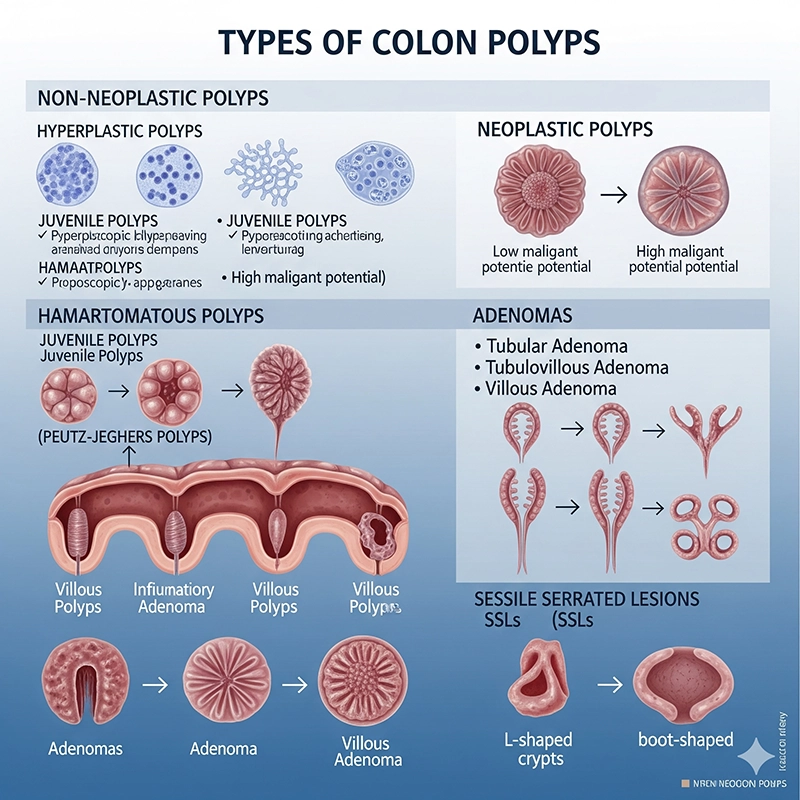
कई जोखिम कारक पॉलीप्स विकसित होने की संभावना को बढ़ाते हैं, जिनका पता कोलोनोस्कोपी के दौरान लगाया जा सकता है:
आयु: 45 वर्ष की आयु के बाद पॉलिप्स की संभावना बढ़ जाती है, यही कारण है कि इस उम्र में कोलोनोस्कोपी जांच की सिफारिश की जाती है।
पारिवारिक इतिहास: निकट संबंधियों में कोलोरेक्टल कैंसर या पॉलिप्स होने से जोखिम काफी बढ़ जाता है।
आनुवंशिक सिंड्रोम: लिंच सिंड्रोम या पारिवारिक एडेनोमेटस पॉलीपोसिस (एफएपी) जैसी स्थितियां व्यक्तियों को कम उम्र में ही पॉलीप्स होने के लिए प्रेरित करती हैं।
जीवनशैली कारक: लाल या प्रसंस्कृत मांस से भरपूर आहार, मोटापा, धूम्रपान और अत्यधिक शराब का सेवन, ये सभी पॉलिप निर्माण में योगदान करते हैं।
क्रोनिक सूजन: क्रोहन रोग और अल्सरेटिव कोलाइटिस सहित सूजन आंत्र रोग (आईबीडी) के रोगियों में प्रीकैंसरस पॉलीप्स विकसित होने की अधिक संभावना होती है।
इन जोखिमों को समझने से डॉक्टर सही समय और आवृत्ति पर कोलोनोस्कोपी की सिफारिश कर सकते हैं।
ज़्यादातर पॉलीप्स कोई लक्षण पैदा नहीं करते। यही कारण है कि शुरुआती पहचान के लिए कोलोनोस्कोपी इतनी ज़रूरी है। हालाँकि, जब लक्षण दिखाई देते हैं, तो उनमें ये शामिल हो सकते हैं:
मलाशय से रक्तस्राव: टॉयलेट पेपर या मल में थोड़ी मात्रा में रक्त दिखाई दे सकता है।
मल में रक्त: कभी-कभी छिपे हुए रक्तस्राव के कारण मल गहरे रंग का या चिपचिपा दिखाई दे सकता है।
आंत्र की आदतों में परिवर्तन: लगातार कब्ज, दस्त, या मल के आकार में परिवर्तन अंतर्निहित पॉलीप्स का संकेत हो सकता है।
पेट में असुविधा: यदि पॉलिप्स बड़े हो जाएं तो ऐंठन या अस्पष्टीकृत दर्द हो सकता है।
लौह-अल्पता से होने वाला एनीमिया: पॉलिप्स से धीमी गति से रक्त की हानि से थकान और एनीमिया हो सकता है।
क्योंकि ये लक्षण अन्य पाचन समस्याओं के साथ ओवरलैप हो सकते हैं, कोलोनोस्कोपी यह पुष्टि करने का निश्चित तरीका प्रदान करती है कि क्या पॉलिप्स मौजूद हैं।
कोलोनोस्कोपी का एक सबसे बड़ा फ़ायदा यह है कि इसमें एक ही प्रक्रिया के दौरान पॉलीप्स को हटाया जा सकता है। इस प्रक्रिया को पॉलीपेक्टॉमी कहते हैं। पॉलीप को काटने या जलाने के लिए कोलोनोस्कोप में छोटे उपकरण डाले जाते हैं, आमतौर पर मरीज़ को दर्द महसूस नहीं होता।
हटाने के बाद, पॉलीप को पैथोलॉजी लैब में भेजा जाता है, जहाँ विशेषज्ञ इसके प्रकार और उसमें कैंसर-पूर्व या कैंसरग्रस्त कोशिकाएँ हैं या नहीं, यह निर्धारित करते हैं। परिणाम भविष्य के प्रबंधन का मार्गदर्शन करते हैं।
कोई पॉलिप नहीं मिला: हर 10 साल में कोलोनोस्कोपी दोहराएं।
कम जोखिम वाले पॉलीप्स पाए गए: 5 वर्षों में अनुवर्ती कार्रवाई।
उच्च जोखिम वाले पॉलीप्स पाए गए: 1-3 वर्षों में दोहराएं।
दीर्घकालिक स्थितियां या आनुवंशिक जोखिम: कोलोनोस्कोपी की सिफारिश हर 1-2 वर्ष में की जा सकती है।
यह व्यक्तिगत कार्यक्रम यह सुनिश्चित करता है कि नए या बार-बार होने वाले पॉलिप्स का शीघ्र पता लगाया जा सके, जिससे कैंसर का जोखिम बहुत कम हो जाता है।
कोलोनोस्कोपी सिर्फ़ एक निदान उपकरण से कहीं बढ़कर है। यह कोलोरेक्टल कैंसर की सबसे प्रभावी रोकथाम रणनीति है:
शीघ्र पहचान: कोलोनोस्कोपी द्वारा पॉलिप्स की पहचान उनके लक्षण प्रकट होने से पहले ही कर ली जाती है।
तत्काल उपचार: पॉलिप्स को उसी प्रक्रिया के दौरान हटाया जा सकता है, जिससे भविष्य में जटिलताओं से बचा जा सकता है।
कैंसर की रोकथाम: एडेनोमेटस पॉलीप्स को हटाने से कोलोरेक्टल कैंसर का खतरा काफी कम हो जाता है।
सार्वजनिक स्वास्थ्य पर प्रभाव: नियमित कोलोनोस्कोपी कार्यक्रमों से कई देशों में कोलोरेक्टल कैंसर की दर में कमी आई है।
मरीजों के लिए, कोलोनोस्कोपी उनके स्वास्थ्य पर भरोसा और नियंत्रण प्रदान करती है। स्वास्थ्य सेवा प्रणालियों के लिए, यह जीवन बचाने और उन्नत कैंसर को रोककर उपचार लागत को कम करने का एक सिद्ध तरीका है।
कोलोनोस्कोपी में पॉलीप कोलन की आंतरिक परत पर एक वृद्धि होती है, जिसका अक्सर लक्षण प्रकट होने से पहले ही पता चल जाता है। हालाँकि कई पॉलीप्स सौम्य होते हैं, लेकिन कुछ में कोलोरेक्टल कैंसर बनने की संभावना होती है। कोलोनोस्कोपी इन पॉलीप्स का पता लगाने और उन्हें हटाने का सबसे अच्छा तरीका है, जो कैंसर की रोकथाम का एक प्रभावी तरीका है। पॉलीप्स के प्रकारों को समझकर, जोखिम कारकों को पहचानकर और उचित जाँच कार्यक्रमों का पालन करके, व्यक्ति खुद को सबसे अधिक रोके जा सकने वाले कैंसरों में से एक से बचा सकते हैं।
पॉलीप बृहदान्त्र की आंतरिक परत पर एक असामान्य वृद्धि है। अधिकांश पॉलीप सौम्य होते हैं, लेकिन कुछ—जैसे एडेनोमैटस या सेसाइल सेरेटेड पॉलीप्स—को अगर हटाया न जाए तो कोलोरेक्टल कैंसर में बदल सकते हैं।
कोलोनोस्कोपी से पूरे बृहदान्त्र का प्रत्यक्ष दृश्य प्राप्त होता है और डॉक्टर उन छोटे पॉलीप्स का पता लगा पाते हैं जो अन्य परीक्षणों में छूट जाते हैं। इससे उसी प्रक्रिया के दौरान उन्हें तुरंत हटाया (पॉलीपेक्टॉमी) भी जा सकता है।
इनके मुख्य प्रकार हैं: एडेनोमेटस पॉलीप्स, हाइपरप्लास्टिक पॉलीप्स, सेसाइल सेरेटेड पॉलीप्स और इन्फ्लेमेटरी पॉलीप्स। एडेनोमेटस और सेसाइल सेरेटेड पॉलीप्स में कैंसर का खतरा ज़्यादा होता है।
डॉक्टर पॉलीपेक्टॉमी करते हैं, जिसमें कोलोनोस्कोप के ज़रिए उपकरण डालकर पॉलीप को काटा या जला दिया जाता है। यह प्रक्रिया आमतौर पर दर्द रहित होती है और बेहोशी की हालत में की जाती है।
फॉलो-अप पॉलीप के प्रकार और संख्या पर निर्भर करता है। पॉलीप न होने का मतलब है 10 साल का अंतराल; कम जोखिम वाले पॉलीप के लिए 5 साल लगते हैं; उच्च जोखिम वाले मामलों में 1-3 साल लग सकते हैं। आनुवंशिक जोखिम वाले मरीजों को हर 1-2 साल में जांच की आवश्यकता हो सकती है।
कॉपीराइट © 2025.Geekvalue सभी अधिकार सुरक्षित।तकनीकी समर्थन: TiaoQingCMS