Índice
Un pólipo nunha colonoscopia refírese a un crecemento anormal de tecido que se forma no revestimento interno do colon. Estes pólipos adoitan descubrirse durante un procedemento de colonoscopia, que permite aos médicos ver directamente o intestino groso. Aínda que moitos pólipos son inofensivos, algúns poden converterse en cancro colorrectal se non se detectan e se extirpan. A colonoscopia segue sendo o método máis eficaz para identificar e tratar os pólipos de colon antes de que causen problemas de saúde graves.
Os pólipos son grupos de células que medran no colon ou no recto. Poden variar en tamaño, forma e comportamento biolóxico. A colonoscopia permite atopar pólipos que non se poden detectar só cos síntomas, xa que moitos pólipos permanecen silenciosos durante anos.
Durante a colonoscopia, insértase un tubo flexible cunha cámara no colon, o que proporciona unha visión clara do revestimento intestinal. Se se detecta un pólipo, os médicos poden extirpalo inmediatamente mediante un procedemento chamado polipectomía. Esta dobre función da colonoscopia (detección e extirpación) convértea no estándar de ouro na prevención do cancro colorrectal.
Os pólipos son achados importantes na colonoscopia porque actúan como sinais de advertencia. Aínda que non todos os pólipos son perigosos, algúns tipos teñen o potencial de transformarse en tumores malignos. A súa detección precoz impide a progresión da enfermidade.
Non todos os pólipos de colon son iguais. Pódense clasificar en diferentes categorías segundo a súa aparencia e o risco de converterse en cancerosos:
Pólipos adenomatosos (adenomas): son o tipo máis común de pólipos precancerosos. Aínda que non todos os adenomas se converten en cancro, a maioría dos cancros colorrectais comezan como adenomas.
Pólipos hiperplásicos: xeralmente son pequenos e teñen un risco baixo. Atópanse a miúdo na parte inferior do colon e non adoitan progresar a cancro.
Pólipos serrados sésiles (SSP): teñen un aspecto similar aos pólipos hiperplásicos, pero considéranse de maior risco. Se non se tratan, poden converterse en cancro colorrectal.
Pólipos inflamatorios: A miúdo están relacionados con enfermidades intestinais crónicas como a enfermidade de Crohn ou a colite ulcerosa. Pode que en si mesmos non sexan cancerosos, pero indican inflamación continua.
Ao clasificar os pólipos correctamente, a colonoscopia guía os médicos no establecemento de intervalos de seguimento axeitados e estratexias preventivas.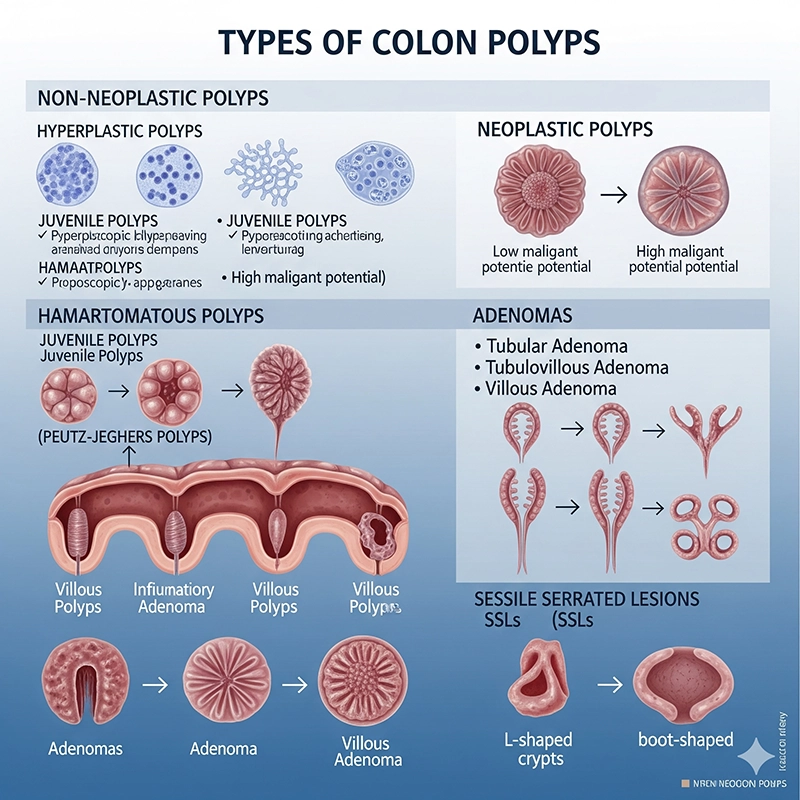
Varios factores de risco aumentan a probabilidade de desenvolver pólipos que se poden detectar durante a colonoscopia:
Idade: A probabilidade de pólipos aumenta despois dos 45 anos, polo que se recomenda a colonoscopia a esta idade.
Antecedentes familiares: Ter parentes próximos con cancro colorrectal ou pólipos aumenta significativamente o risco.
Síndromes xenéticas: afeccións como a síndrome de Lynch ou a polipose adenomatosa familiar (PAF) predispoñen ás persoas a ter pólipos a unha idade máis temperá.
Factores do estilo de vida: as dietas ricas en carne vermella ou procesada, a obesidade, o tabaquismo e o consumo excesivo de alcol contribúen á formación de pólipos.
Inflamación crónica: Os pacientes con enfermidade inflamatoria intestinal (EII), incluíndo a enfermidade de Crohn e a colite ulcerosa, teñen máis probabilidades de desenvolver pólipos precancerosos.
Comprender estes riscos permite aos médicos recomendar a colonoscopia no momento e coa frecuencia axeitados.
A maioría dos pólipos non causan ningún síntoma. Por iso a colonoscopia é tan importante para a detección precoz. Non obstante, cando aparecen síntomas, poden incluír:
Sangrado rectal: Poden ser visibles pequenas cantidades de sangue no papel hixiénico ou nas feces.
Sangue nas feces: Ás veces, as feces poden ter un aspecto escuro ou alcatranado debido a unha hemorraxia oculta.
Cambios nos hábitos intestinais: o estreñimento persistente, a diarrea ou os cambios na forma das feces poden indicar pólipos subxacentes.
Malestar abdominal: poden producirse cólicas ou dor inexplicable se os pólipos medran.
Anemia por deficiencia de ferro: a perda lenta de sangue dos pólipos pode provocar fatiga e anemia.
Dado que estes síntomas poden coincidir con outros problemas dixestivos, a colonoscopia proporciona a forma definitiva de confirmar se hai pólipos.
Unha das maiores vantaxes da colonoscopia é a capacidade de extirpar pólipos durante o mesmo procedemento. Este proceso coñécese como polipectomía. Pásanse pequenos instrumentos a través do colonoscopio para cortar ou queimar o pólipo, xeralmente sen que o paciente sinta dor.
Despois da súa extirpación, o pólipo envíase a un laboratorio de patoloxía onde os especialistas determinan o seu tipo e se contén células precancerosas ou cancerosas. Os resultados guían o tratamento futuro.
Se non se atoparon pólipos: repetir a colonoscopia cada 10 anos.
Pólipos de baixo risco atopados: seguimento en 5 anos.
Pólipos de alto risco atopados: repetir en 1–3 anos.
Enfermidades crónicas ou risco xenético: pode recomendarse unha colonoscopia con algunha frecuencia, como cada 1 ou 2 anos.
Este programa personalizado garante que os pólipos novos ou recorrentes sexan detectados a tempo, o que reduce en gran medida o risco de cancro.
A colonoscopia é máis que unha ferramenta de diagnóstico. É a estratexia preventiva máis eficaz para o cancro colorrectal:
Detección precoz: a colonoscopia identifica os pólipos antes de que presenten síntomas.
Tratamento inmediato: os pólipos pódense extirpar durante o mesmo procedemento, evitando complicacións futuras.
Prevención do cancro: a extirpación de pólipos adenomatosos reduce significativamente o risco de cancro colorrectal.
Impacto na saúde pública: Os programas de colonoscopia rutineiros reduciron as taxas de cancro colorrectal en moitos países.
Para os pacientes, a colonoscopia proporciona tranquilidade e control sobre a súa saúde. Para os sistemas sanitarios, é un método probado para salvar vidas e reducir os custos do tratamento mediante a prevención do cancro avanzado.
Un pólipo nunha colonoscopia é un crecemento no revestimento interno do colon, que a miúdo se descobre antes de que aparezan os síntomas. Aínda que moitos pólipos son benignos, algúns teñen o potencial de progresar a cancro colorrectal. A colonoscopia segue sendo o mellor método tanto para detectar como para extirpar estes pólipos, ofrecendo unha poderosa forma de prevención do cancro. Ao comprender os tipos de pólipos, recoñecer os factores de risco e seguir os calendarios de cribado axeitados, as persoas poden protexerse contra un dos cancros máis evitables.
Un pólipo é un crecemento anormal no revestimento interno do colon. A maioría son benignos, pero algúns, como os pólipos adenomatosos ou serrados sésiles, poden converterse en cancro colorrectal se non se extirpan.
A colonoscopia permite a visualización directa de todo o colon e permite aos médicos detectar pequenos pólipos que outras probas poden pasar por alto. Tamén permite a súa extirpación inmediata (polipectomía) durante o mesmo procedemento.
Os principais tipos son os pólipos adenomatosos, os pólipos hiperplásicos, os pólipos serrados sésiles e os pólipos inflamatorios. Os pólipos adenomatosos e serrados sésiles presentan un maior risco de cancro.
Os médicos realizan unha polipectomía usando instrumentos inseridos a través do colonoscopio para cortar ou queimar o pólipo. O procedemento xeralmente é indoloro e realízase baixo sedación.
O seguimento depende do tipo e número de pólipos. A ausencia de pólipos supón un intervalo de 10 anos; os pólipos de baixo risco requiren 5 anos; os casos de alto risco poden necesitar de 1 a 3 anos. Os pacientes con riscos xenéticos poden precisar controis cada 1 ou 2 anos.
Dereitos de autor © 2025. Geekvalue. Todos os dereitos reservados.Soporte técnico: TiaoQingCMS