विषयसूची
कोलोनोस्कोपी एक लचीले वीडियो कोलोनोस्कोप का उपयोग करके बड़ी आंत की जाँच है जो मॉनिटर पर उच्च-परिभाषा चित्र भेजता है। एक न्यूनतम आक्रामक मुलाक़ात में, डॉक्टर मलाशय और बृहदान्त्र की जाँच कर सकते हैं, पॉलीप्स हटा सकते हैं, छोटे ऊतक के नमूने (बायोप्सी) ले सकते हैं, और मामूली रक्तस्राव को रोक सकते हैं। कैंसर-पूर्व वृद्धि का शीघ्र पता लगाकर और उसका उपचार करके—अक्सर लक्षणों के प्रकट होने से पहले—कोलोनोस्कोपी कोलोरेक्टल कैंसर के जोखिम को कम करती है और रक्तस्राव या लंबे समय तक चलने वाले आंत्र परिवर्तनों जैसी समस्याओं का पता लगाने में मदद करती है।
कोलोरेक्टल समस्याएं वर्षों तक चुपचाप बढ़ सकती हैं। कोलोनोस्कोपिक जांच से दर्द या स्पष्ट लक्षण दिखने से बहुत पहले ही छोटे पॉलीप्स, छिपे हुए रक्तस्राव या सूजन का पता लगाया जा सकता है। औसत जोखिम वाले वयस्कों के लिए, एक ही जांच के दौरान कैंसर-पूर्व पॉलीप्स को हटाने से कैंसर को रोकने में मदद मिलती है। जिन लोगों को मलाशय से रक्तस्राव, आयरन की कमी से एनीमिया, मल परीक्षण सकारात्मक, पुराना दस्त, या पारिवारिक इतिहास है, उनके लिए तुरंत कोलोनोस्कोपी कारण स्पष्ट करती है और उपचार का मार्गदर्शन करती है। संक्षेप में, कोलोनोस्कोप आपके डॉक्टर को एक ही सत्र में निदान और उपचार करने में सक्षम बनाता है।
मलाशय से रक्तस्राव, लगातार पेट दर्द, मल त्याग की आदतों में परिवर्तन, अस्पष्टीकृत वजन घटना
सकारात्मक एफआईटी या मल डीएनए परीक्षण जिसकी पुष्टि कोलोनोस्कोपी द्वारा की जानी चाहिए
आयरन की कमी से होने वाला एनीमिया या बिना किसी स्पष्ट कारण के लंबे समय तक रहने वाला दस्त
“पॉलीप → कैंसर” मार्ग को अवरुद्ध करने के लिए एडेनोमा को हटाता है
बायोप्सी को लक्षित करता है ताकि निदान तेज और अधिक सटीक हो
एक ही दौरे के दौरान समस्याओं का उपचार (रक्तस्राव नियंत्रण, फैलाव, टैटू बनाना)
| परिदृश्य | कोलोनोस्कोपिक लक्ष्य | विशिष्ट परिणाम |
|---|---|---|
| औसत-जोखिम स्क्रीनिंग | पॉलीप्स ढूंढें/हटाएं | यदि सामान्य हो तो वर्षों में वापसी |
| सकारात्मक मल परीक्षण | स्रोत खोजें | बायोप्सी या पॉलीप हटाना |
| लक्षण मौजूद हैं | कारण स्पष्ट करें | उपचार योजना और अनुवर्ती कार्रवाई |
ज़्यादातर औसत जोखिम वाले वयस्कों को दिशानिर्देशों में बताई गई उम्र में ही स्क्रीनिंग शुरू कर देनी चाहिए क्योंकि उम्र बढ़ने के साथ उन्नत पॉलीप्स होने की संभावना बढ़ जाती है। अगर किसी रिश्तेदार को कोलोरेक्टल कैंसर या उन्नत एडेनोमा था, तो स्क्रीनिंग अक्सर पहले शुरू हो जाती है—कभी-कभी रिश्तेदार की निदान उम्र से 10 साल पहले। वंशानुगत सिंड्रोम या लंबे समय से चली आ रही सूजन आंत्र रोग से पीड़ित लोगों को एक अनुकूलित योजना की ज़रूरत होती है जो कम उम्र में शुरू हो और बार-बार दोहराई जाए। अपना पारिवारिक इतिहास साझा करें ताकि आपका कार्यक्रम आपके अनुरूप बनाया जा सके।
अपने देश या क्षेत्र के लिए अनुशंसित आयु से शुरुआत करें
यदि परीक्षा सामान्य और उच्च गुणवत्ता वाली है, तो मानक अंतराल का पालन करें
स्वस्थ आदतों (फाइबर, गतिविधि, धूम्रपान निषेध) के साथ रोकथाम में सहयोग करें
पारिवारिक इतिहास: औसत से पहले शुरू होता है
आनुवंशिक सिंड्रोम (जैसे, लिंच): बहुत पहले शुरू होते हैं, अधिक बार दोहराते हैं
अल्सरेटिव कोलाइटिस/क्रोहन कोलाइटिस: वर्षों की बीमारी के बाद निगरानी शुरू करें
कई रिश्तेदारों को कोलोरेक्टल कैंसर है या बहुत कम उम्र में इसका निदान हुआ है
एडेनोमा या दाँतेदार घावों का व्यक्तिगत इतिहास
गैर-आक्रामक परीक्षणों के बावजूद लगातार रक्तस्राव या एनीमिया
| जोखिम समूह | विशिष्ट शुरुआत | नोट्स |
|---|---|---|
| औसत जोखिम | दिशानिर्देश आयु | सामान्य परीक्षा होने पर लंबा अंतराल |
| एक प्रथम श्रेणी का रिश्तेदार | पहले शुरू | सख्त अनुवर्ती कार्रवाई |
| वंशानुगत सिंड्रोम | बहुत जल्दी | विशेषज्ञ निगरानी |
आवृत्ति सुरक्षा और व्यावहारिकता का संतुलन बनाती है। यदि सामान्य, उच्च-गुणवत्ता वाली जाँच में कोई पॉलीप्स नहीं दिखाई देता है, तो अगली जाँच आमतौर पर वर्षों बाद होती है। यदि पॉलीप्स पाए जाते हैं, तो अंतराल उनकी संख्या, आकार और प्रकार के आधार पर कम हो जाता है; उन्नत लक्षणों का अर्थ है निकट अनुवर्ती। सूजन आंत्र रोग, गंभीर पारिवारिक इतिहास, या अपर्याप्त तैयारी भी समय सीमा को कम कर सकती है। आपकी अगली नियत तारीख हमेशा आज के परिणामों पर निर्भर करती है—अपनी रिपोर्ट संभाल कर रखें और अनुवर्ती जाँच के दौरान उसे साझा करें।
सामान्य, उच्च-गुणवत्ता वाली परीक्षा: सबसे लंबा अंतराल
एक या दो छोटे कम जोखिम वाले एडेनोमा: मध्यम अंतराल
तीन या अधिक एडेनोमा, बड़ा आकार, या उन्नत लक्षण: सबसे छोटा अंतराल
अधूरी परीक्षा या खराब आंत्र तैयारी → जल्दी दोहराएं
मजबूत पारिवारिक इतिहास या आनुवंशिक सिंड्रोम → गहन निगरानी
नए “अलार्म” लक्षण → तुरंत मूल्यांकन करें; प्रतीक्षा न करें
| खोज | अगला अंतराल | टिप्पणी |
|---|---|---|
| सामान्य, उच्च गुणवत्ता | सबसे लंबे समय तक | नियमित जांच फिर से शुरू करें |
| कम जोखिम वाले एडेनोमा | मध्यम | अगली बार बेहतर तैयारी सुनिश्चित करें |
| उन्नत एडेनोमा | कम से कम | विशेषज्ञ निगरानी की सिफारिश की गई |
आप चेक-इन करते हैं, दवाओं और एलर्जी की समीक्षा करते हैं, और आराम के लिए IV के ज़रिए एक शामक दवा देते हैं। डॉक्टर एक लचीले कोलोनोस्कोप को बृहदान्त्र (सीकम) की शुरुआत में धीरे से ले जाते हैं। हवा या CO₂ बृहदान्त्र को खोलता है ताकि अस्तर स्पष्ट रूप से देखा जा सके; उच्च-परिभाषा वीडियो छोटे, सपाट घावों को उजागर करता है। पॉलीप्स को स्नेयर या संदंश से हटाया जा सकता है, और रक्तस्राव का इलाज किया जा सकता है। धीरे-धीरे, सावधानीपूर्वक निकासी और दस्तावेज़ीकरण के बाद, आप थोड़ी देर आराम करते हैं और उसी दिन लिखित रिपोर्ट के साथ घर चले जाते हैं।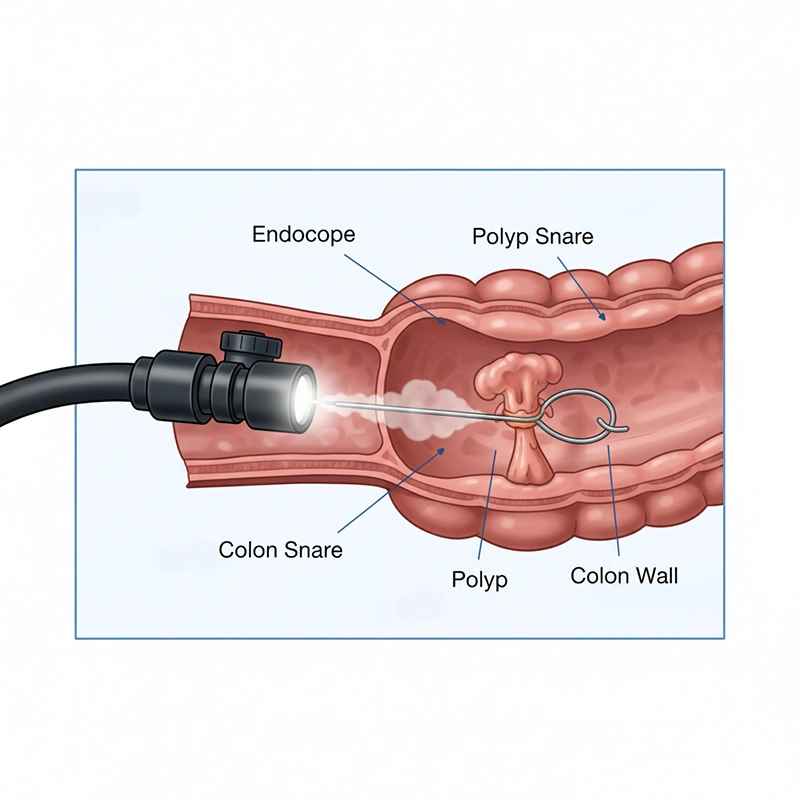
आगमन: सहमति, सुरक्षा जांच, महत्वपूर्ण संकेत
बेहोशी: आराम और सुरक्षा के लिए निरंतर निगरानी
परीक्षण: सूक्ष्म पॉलीप्स का पता लगाने के लिए निकासी के दौरान सावधानीपूर्वक निरीक्षण
देखभाल: शीघ्र स्वास्थ्य लाभ, पूर्णतः जागने पर हल्का भोजन
सीकल इंटुबैशन की फोटो पुष्टि (पूर्ण परीक्षा)
स्पष्ट दृश्य के लिए पर्याप्त आंत्र तैयारी स्कोर
पता लगाने की दर बढ़ाने के लिए पर्याप्त निकासी समय
| कदम | उद्देश्य | नतीजा |
|---|---|---|
| आंत्र तैयारी की समीक्षा | स्पष्ट दृश्य | कम छूटे हुए घाव |
| सीकम तक पहुँचें | पूरी परीक्षा | संपूर्ण-बृहदान्त्र मूल्यांकन |
| धीमी निकासी | खोज | उच्च एडेनोमा का पता लगाना |
कोलोनोस्कोपी बहुत सुरक्षित है, लेकिन गैस, पेट फूलना या उनींदापन जैसे मामूली प्रभाव आम हैं और थोड़े समय के लिए ही रहते हैं। असामान्य जोखिमों में रक्तस्राव शामिल है—आमतौर पर पॉलीप हटाने के बाद—और, कभी-कभी, छिद्र (आंतों में फटना)। किसी प्रमाणित केंद्र में अनुभवी एंडोस्कोपिस्ट को चुनने से ये जोखिम कम हो जाते हैं। अपनी पूरी दवा सूची (खासकर रक्त पतला करने वाली दवाएँ) साझा करना और तैयारी के निर्देशों का बारीकी से पालन करना सुरक्षा को और बेहतर बनाता है। अगर बाद में कुछ भी गड़बड़ लगे, तो तुरंत अपनी देखभाल टीम को कॉल करें।
परीक्षा के दौरान इस्तेमाल की गई हवा या CO₂ से गैस, पेट भरा होना, हल्की ऐंठन
बेहोशी की दवा से अस्थायी नींद आना
यदि छोटे पॉलीप्स को हटा दिया जाए तो छोटी रक्त धारियाँ
छिद्र जिसके लिए तत्काल देखभाल की आवश्यकता हो सकती है
पॉलीप हटाने के बाद विलंबित रक्तस्राव
शामक या निर्जलीकरण के प्रति प्रतिक्रिया
छिद्रण: नैदानिक परीक्षणों के लिए लगभग 0.02%-0.1%; पॉलिप हटाने के साथ ~0.1%-0.3% तक
पॉलीपेक्टॉमी के बाद चिकित्सकीय रूप से महत्वपूर्ण रक्तस्राव: लगभग 0.3%-1.0%; मामूली स्पॉटिंग हो सकती है और आमतौर पर ठीक हो जाती है
बेहोशी से संबंधित समस्याओं में हस्तक्षेप की आवश्यकता होती है: असामान्य, लगभग 0.1%-0.5%; हल्की उनींदापन की संभावना होती है
मामूली लक्षण (सूजन, ऐंठन): रोगियों के एक खास हिस्से में आम और अल्पकालिक
| मुद्दा | अनुमानित आवृत्ति | क्या मदद करता है? |
|---|---|---|
| सूजन/हल्का दर्द | सामान्य, अल्पकालिक | टहलें, पानी पिएं, गर्म तरल पदार्थ लें |
| रक्तस्राव की देखभाल की आवश्यकता | ~0.3%–1.0% (पॉलीपेक्टॉमी के बाद) | सावधानीपूर्वक तकनीक; लगातार प्रयास करने पर कॉल करें |
| वेध | ~0.02%–0.1% निदान; चिकित्सा के साथ अधिक | अनुभवी ऑपरेटर; शीघ्र जांच |
बेहोशी की दवा के कारण घर जाने के लिए पहले से ही तैयारी कर लें। हल्के भोजन और पर्याप्त मात्रा में तरल पदार्थों से शुरुआत करें; ज़्यादातर गैस और ऐंठन कुछ ही घंटों में ठीक हो जाती है। अपनी मुद्रित रिपोर्ट पढ़ें—इसमें पॉलीप का आकार, संख्या और स्थान लिखा होता है—और अगर बायोप्सी ली गई हो, तो कुछ दिनों में पैथोलॉजी के नतीजे आने की उम्मीद करें। ज़्यादा रक्तस्राव, बुखार, पेट में तेज़ दर्द या बार-बार उल्टी होने पर पहले ही कॉल करें। सभी रिपोर्ट संभाल कर रखें; आपकी अगली कोलोनोस्कोपी की तारीख आज के निष्कर्षों और जाँच की गुणवत्ता पर निर्भर करती है।
0-2 घंटे: रिकवरी में आराम; हल्की गैस या नींद आना आम है; ठीक होने पर तरल पदार्थ पीना शुरू करें
उसी दिन: जितना सहन हो सके हल्का भोजन लें; गाड़ी चलाने, शराब पीने और बड़े निर्णय लेने से बचें; पैदल चलने से पेट फूलने में आराम मिलता है
24-48 घंटे: अधिकांश लोग सामान्य महसूस करते हैं; पॉलिप हटाने के बाद मामूली स्पॉटिंग हो सकती है; जब तक अन्यथा न कहा जाए, सामान्य दिनचर्या फिर से शुरू करें
बेहोश करने की दवा के बाद गाड़ी न चलाएँ या कानूनी कागज़ों पर हस्ताक्षर न करें
शुरुआत में हल्का भोजन लें; सहन होने पर मात्रा बढ़ाएँ
24 घंटे तक शराब से बचें और अच्छी तरह से पानी पिएं
भारी या लगातार रक्तस्राव
बुखार या बिगड़ता पेट दर्द
चक्कर आना या तरल पदार्थ को नीचे रखने में असमर्थता
| लक्षण | विशिष्ट पाठ्यक्रम | कार्रवाई |
|---|---|---|
| हल्की गैस/सूजन | घंटे | टहलें, गर्म पेय |
| छोटी रक्त धारियाँ | 24–48 घंटे | देखें; यदि बढ़ रहा हो तो कॉल करें |
| गंभीर दर्द/बुखार | अपेक्षित नहीं | तत्काल देखभाल लें |
कोलोनोस्कोपी सर्वोत्तम मानक है क्योंकि यह एक ही बार में कैंसर-पूर्व घावों का पता लगा सकती है और उन्हें हटा सकती है। एक ही उच्च-गुणवत्ता वाली जाँच, एडेनोमा को हटाकर भविष्य में कैंसर के जोखिम को कम करती है जो अन्यथा वर्षों में बढ़ सकते हैं। अच्छी भागीदारी वाले स्क्रीनिंग कार्यक्रम पूरे समुदाय में जीवन रक्षा में सुधार करते हैं। गैर-आक्रामक जाँचें मददगार होती हैं, लेकिन सकारात्मक परिणाम के लिए कोलोनोस्कोपिक जाँच की आवश्यकता होती है। एक कुशल टीम के साथ एक स्पष्ट, दिशानिर्देश-आधारित कार्यक्रम का पालन करने से दीर्घकालिक सुरक्षा सर्वोत्तम होती है।
कोलोनोस्कोप से आंत्र अस्तर का प्रत्यक्ष दृश्य
संदिग्ध पॉलीप्स को तत्काल हटाना
आवश्यकता पड़ने पर सटीक उत्तर के लिए बायोप्सी
जन जागरूकता और स्क्रीनिंग तक आसान पहुंच
उच्च गुणवत्ता वाली आंत्र तैयारी और पूर्ण परीक्षाएं
सकारात्मक गैर-आक्रामक परीक्षणों के बाद विश्वसनीय अनुवर्ती कार्रवाई
| विशेषता | कोलोनोस्कोपी लाभ |
|---|---|
| पता लगाना + उपचार करना | घावों को तुरंत हटाता है |
| पूर्ण-लंबाई दृश्य | संपूर्ण बृहदान्त्र और मलाशय की जाँच करता है |
| प्रोटोकॉल | बायोप्सी से निदान की पुष्टि होती है |
अच्छी तैयारी परीक्षण का सबसे महत्वपूर्ण हिस्सा है। साफ़ कोलन डॉक्टर को छोटे, चपटे घाव देखने में मदद करता है और दोबारा जाँच से बचाता है। सलाह के अनुसार कम अवशेष वाला आहार लें, फिर एक दिन पहले साफ़ तरल पदार्थों का सेवन शुरू कर दें। विभाजित खुराक वाली रेचक दवा ठीक समय पर लें; दूसरी खुराक आने से कई घंटे पहले खत्म कर लें। अगर आपको ऑनलाइन "कोलोनोस्कोप तैयारी" का ज़िक्र दिखाई देता है, तो इसका सीधा सा मतलब है कोलोनोस्कोपी की तैयारी के चरण। अपने चिकित्सक के साथ मिलकर रक्त पतला करने वाली दवाओं और मधुमेह की दवाओं को सुरक्षित रूप से समायोजित करें। अच्छी तैयारी कोलोनोस्कोपी को छोटा, सुरक्षित और अधिक सटीक बनाती है।
यदि सलाह दी जाए तो 2-3 दिन पहले कम अवशेष वाला आहार लें
एक दिन पहले साफ़ तरल पदार्थ लें; लाल या नीले रंगों से बचें
आपकी टीम द्वारा निर्धारित उपवास अवधि के दौरान मुंह से कुछ भी न लें
विभाजित खुराक एकल खुराक की तुलना में बेहतर सफाई करती है
घोल को ठंडा करें और इसे आसान बनाने के लिए स्ट्रॉ का उपयोग करें
कटऑफ समय तक साफ तरल पदार्थ पीते रहें
केस 1 (गलती): साफ़ तरल पदार्थ देना जल्दी बंद कर दिया और पहली खुराक जल्दी दे दी → परिणाम: परीक्षा की सुबह गाढ़ा स्राव; कम दृश्यता। सुधार: पहली खुराक समय पर पूरी करें, साफ़ तरल पदार्थ निर्धारित सीमा तक ही लें, और निर्धारित समय पर दूसरी खुराक शुरू करें।
केस 2 (गलती): तैयारी से एक दिन पहले दोपहर में उच्च-फाइबर वाला भोजन खाया → परिणाम: ठोस अवशेष; परीक्षा पुनर्निर्धारित करनी पड़ी। सुधार: कम अवशेष वाले भोजन से पहले शुरू करें और यदि सलाह दी जाए तो 2-3 दिनों तक बीज, छिलके, साबुत अनाज से परहेज करें।
केस 3 (गलती): बिना जाँच के रक्त पतला करने वाली दवा ले ली → परिणाम: सुरक्षा कारणों से प्रक्रिया में देरी हुई। सुधार: एक हफ़्ते पहले टीम के साथ सभी दवाओं की समीक्षा करें; सटीक विराम/ब्रिज योजना का पालन करें।
| संकट | संभावित कारण | हल करना |
|---|---|---|
| भूरे तरल उत्पादन | अधूरी तैयारी | खुराक समाप्त करें; स्पष्ट तरल पदार्थ बढ़ाएँ |
| जी मिचलाना | बहुत तेजी से शराब पीना | लगातार घूंट लें; थोड़े समय के लिए रुकें |
| अवशिष्ट ठोस | परीक्षा से पहले बहुत अधिक फाइबर | अगली बार कम अवशेष पहले शुरू करें |
मिथक लोगों को उपयोगी देखभाल से दूर रख सकते हैं। इन मिथकों को दूर करने से कोलोनोस्कोपी कराने पर विचार करने वाले सभी लोगों के लिए निर्णय लेना आसान और सुरक्षित हो जाता है।
| मिथक | तथ्य | यह क्यों मायने रखती है |
|---|---|---|
| कोलोनोस्कोपी हमेशा दर्द देती है। | बेहोश करने की दवा से अधिकांश लोग आराम महसूस करते हैं। | आराम से पूर्णता और गुणवत्ता में सुधार होता है। |
| आप कई दिनों तक कुछ नहीं खा सकते। | एक दिन पहले साफ तरल पदार्थ लें; उसके तुरंत बाद सामान्य भोजन शुरू कर दें। | यथार्थवादी तैयारी चिंता और असफलता को कम करती है। |
| पॉलिप्स का मतलब कैंसर है। | अधिकांश पॉलिप्स सौम्य होते हैं; इन्हें हटाने से कैंसर से बचाव होता है। | लक्ष्य रोकथाम है, भय नहीं। |
| सकारात्मक मल परीक्षण कोलोनोस्कोपी का स्थान ले लेता है। | सकारात्मक परीक्षण के लिए कोलोनोस्कोपिक जांच की आवश्यकता होती है। | केवल कोलोनोस्कोपी से ही इसकी पुष्टि और उपचार किया जा सकता है। |
| केवल वृद्धों को ही स्क्रीनिंग की आवश्यकता है। | दिशानिर्देशित आयु से शुरू करें; यदि उच्च जोखिम हो तो पहले भी शुरू करें। | शीघ्र पता लगने से जान बचती है। |
| तैयारी खतरनाक है. | तैयारी आमतौर पर सुरक्षित होती है; जलयोजन और समय पर ध्यान देने से मदद मिलती है। | अच्छी तैयारी से सुरक्षा और सटीकता में सुधार होता है। |
| एक कोलोनोस्कोपी जीवन भर चलती है। | अंतराल निष्कर्षों और जोखिम पर निर्भर करता है। | अपनी रिपोर्ट में निर्धारित कार्यक्रम का पालन करें। |
| एक सप्ताह तक रक्तस्राव होना सामान्य है। | छोटी-मोटी धारियाँ हो सकती हैं; लगातार रक्तस्राव होने पर कॉल की आवश्यकता होती है। | शीघ्र रिपोर्ट करने से जटिलताओं से बचाव होता है। |
सावधानीपूर्वक तैयारी और एक अनुभवी टीम के साथ, आधुनिक कोलोनोस्कोपी द्वारा कोलोनोस्कोपी कैंसर की रोकथाम और परेशान करने वाले लक्षणों की व्याख्या करने का एक सुरक्षित और प्रभावी तरीका प्रदान करती है। सामान्य परिणामों का मतलब आमतौर पर अगले परीक्षण तक लंबा अंतराल होता है, जबकि पॉलीप्स या उच्च जोखिम वाले निष्कर्षों के लिए निकट अनुवर्ती कार्रवाई की आवश्यकता होती है। अपनी रिपोर्ट संभाल कर रखें, पारिवारिक इतिहास अपडेट करें, और उस योजना का पालन करें जिस पर आप सहमत हैं। कोलोनोस्कोप से जुड़ी स्पष्ट जानकारी और समय पर कोलोनोस्कोपी देखभाल के साथ, अधिकांश लोग कोलोरेक्टल कैंसर से मज़बूत और दीर्घकालिक सुरक्षा बनाए रखते हैं।
कोलोनोस्कोपी बड़ी आंत की एक जाँच है जिसमें एक लचीले वीडियो कोलोनोस्कोप का उपयोग करके आंतरिक परत को स्क्रीन पर दिखाया जाता है। डॉक्टर एक ही मुलाक़ात में पॉलीप्स निकाल सकते हैं और बायोप्सी ले सकते हैं।
ज़्यादातर औसत जोखिम वाले वयस्क स्क्रीनिंग के लिए निर्धारित उम्र से ही शुरुआत करते हैं। अगर किसी करीबी रिश्तेदार को कोलोरेक्टल कैंसर या उन्नत एडेनोमा था, तो आप रिश्तेदार की निदान उम्र से लगभग दस साल पहले ही जांच शुरू कर सकते हैं।
एक उच्च-गुणवत्ता वाली सामान्य जाँच के बाद अगली जाँच लंबे अंतराल के लिए निर्धारित की जाती है। आपकी रिपोर्ट में नियत तारीख दी गई है और आपको भविष्य में जाँच के लिए उस रिपोर्ट को साथ लाना चाहिए।
कोलोनोस्कोपिक जाँच से डॉक्टर पूरे कोलन को देख पाते हैं और कैंसर-पूर्व घावों को तुरंत हटा पाते हैं। यह उन जाँचों की तुलना में भविष्य में कैंसर के जोखिम को कम करता है जिनमें केवल मल में रक्त या डीएनए का पता लगाया जाता है।
मलाशय से रक्तस्राव, लगातार मल परिवर्तन, आयरन की कमी से एनीमिया, सकारात्मक मल परीक्षण और अस्पष्टीकृत पेट दर्द आम ट्रिगर हैं। एक मजबूत पारिवारिक इतिहास भी समय पर मूल्यांकन में सहायक होता है।
कॉपीराइट © 2025.Geekvalue सभी अधिकार सुरक्षित।तकनीकी समर्थन: TiaoQingCMS