Spis treści
Polip w kolonoskopii to nieprawidłowy rozrost tkanki, który tworzy się na wewnętrznej wyściółce jelita grubego. Polipy te są zazwyczaj wykrywane podczas kolonoskopii, która pozwala lekarzom na bezpośrednią ocenę jelita grubego. Chociaż wiele polipów jest nieszkodliwych, niektóre mogą przekształcić się w raka jelita grubego, jeśli nie zostaną wykryte i usunięte. Kolonoskopia pozostaje najskuteczniejszą metodą identyfikacji i leczenia polipów jelita grubego, zanim spowodują poważne problemy zdrowotne.
Polipy to skupiska komórek, które rosną w jelicie grubym lub odbytnicy. Mogą różnić się rozmiarem, kształtem i zachowaniem biologicznym. Kolonoskopia umożliwia wykrycie polipów, których nie da się wykryć jedynie na podstawie objawów, ponieważ wiele polipów pozostaje uśpionych przez lata.
Podczas kolonoskopii do jelita grubego wprowadza się giętką rurkę z kamerą, która zapewnia wyraźny obraz wyściółki jelita. W przypadku wykrycia polipa, lekarze mogą go natychmiast usunąć za pomocą zabiegu zwanego polipektomią. Ta podwójna rola kolonoskopii – wykrywania i usuwania – czyni ją złotym standardem w profilaktyce raka jelita grubego.
Polipy są istotnym objawem w kolonoskopii, ponieważ stanowią sygnał ostrzegawczy. Chociaż nie wszystkie polipy są niebezpieczne, niektóre rodzaje mogą przekształcić się w nowotwory złośliwe. Ich wczesne wykrycie zapobiega postępowi choroby.
Nie wszystkie polipy jelita grubego są takie same. Można je podzielić na różne kategorie w zależności od wyglądu i ryzyka przekształcenia się w nowotwór:
Polipy gruczolakowate (gruczolaki): Są to najczęstsze rodzaje polipów przedrakowych. Chociaż nie każdy gruczolak rozwinie się w raka, większość nowotworów jelita grubego rozpoczyna się od gruczolaków.
Polipy hiperplastyczne: Są one zazwyczaj niewielkie i niosą ze sobą niskie ryzyko. Często występują w dolnej części jelita grubego i zazwyczaj nie rozwijają się w raka.
Polipy ząbkowane siedzące (SSP): Wyglądają podobnie do polipów hiperplastycznych, ale są uważane za bardziej ryzykowne. Nieleczone mogą przekształcić się w raka jelita grubego.
Polipy zapalne: Często powiązane z przewlekłymi chorobami jelit, takimi jak choroba Leśniowskiego-Crohna czy wrzodziejące zapalenie jelita grubego. Same w sobie mogą nie być nowotworowe, ale wskazują na trwający stan zapalny.
Prawidłowa klasyfikacja polipów pozwala lekarzom na ustalenie właściwych odstępów między badaniami i strategii zapobiegawczych.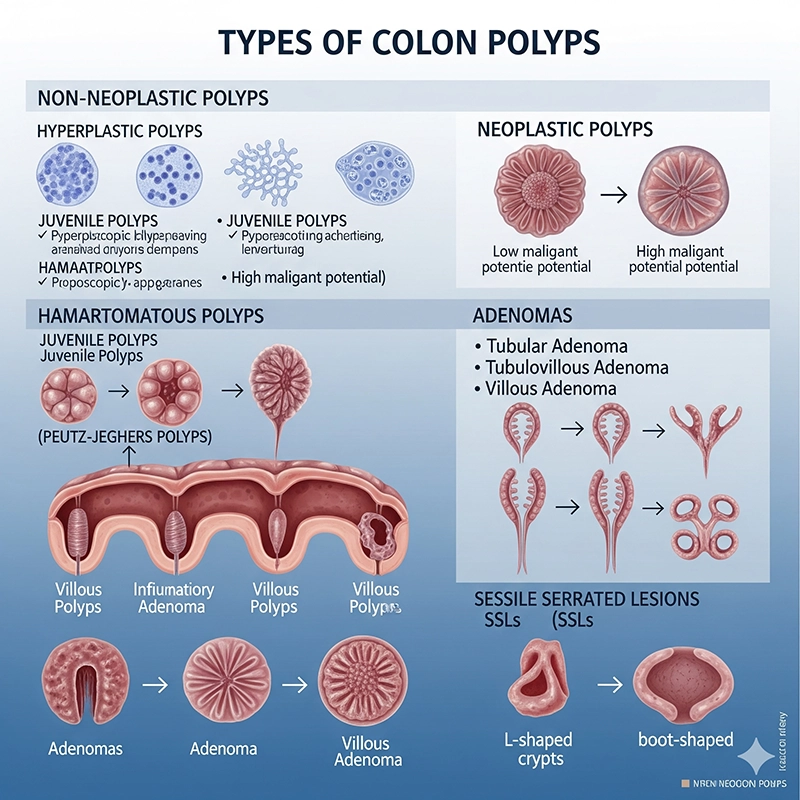
Istnieje kilka czynników ryzyka zwiększających szansę na rozwój polipów, które można wykryć podczas kolonoskopii:
Wiek: Prawdopodobieństwo wystąpienia polipów wzrasta po 45. roku życia, dlatego w tym wieku zaleca się wykonanie kolonoskopii.
Wywiad rodzinny: Ryzyko zachorowania znacznie wzrasta, jeśli w bliskiej rodzinie chorowali na raka jelita grubego lub polipy.
Zespoły genetyczne: Schorzenia takie jak zespół Lyncha czy rodzinna polipowatość gruczolakowata (FAP) predysponują jednostki do występowania polipów w młodszym wieku.
Czynniki związane ze stylem życia: Dieta bogata w czerwone lub przetworzone mięso, otyłość, palenie tytoniu i nadmierne spożywanie alkoholu przyczyniają się do powstawania polipów.
Przewlekły stan zapalny: U pacjentów z nieswoistymi zapaleniami jelit (IBD), w tym z chorobą Leśniowskiego-Crohna i wrzodziejącym zapaleniem jelita grubego, istnieje większe prawdopodobieństwo wystąpienia polipów przedrakowych.
Zrozumienie tych zagrożeń pozwala lekarzom zalecać kolonoskopię we właściwym czasie i z odpowiednią częstotliwością.
Większość polipów nie daje żadnych objawów. Dlatego kolonoskopia jest tak ważna dla wczesnego wykrycia. Jednak gdy już wystąpią objawy, mogą one obejmować:
Krwawienie z odbytu: Niewielkie ilości krwi mogą być widoczne na papierze toaletowym lub w stolcu.
Krew w stolcu: Czasami stolce mogą być ciemne lub smoliste z powodu ukrytego krwawienia.
Zmiany w funkcjonowaniu jelit: Uporczywe zaparcia, biegunka lub zmiany kształtu stolca mogą wskazywać na obecność polipów.
Dyskomfort w jamie brzusznej: W przypadku dużych rozmiarów polipów mogą wystąpić skurcze lub niewyjaśniony ból.
Niedokrwistość spowodowana niedoborem żelaza: Powolna utrata krwi z polipów może prowadzić do zmęczenia i anemii.
Ponieważ objawy te mogą nakładać się na inne problemy trawienne, kolonoskopia stanowi ostateczną metodę potwierdzenia obecności polipów.
Jedną z największych zalet kolonoskopii jest możliwość usunięcia polipów podczas tego samego zabiegu. Proces ten nazywa się polipektomią. Małe narzędzia wprowadzane są przez kolonoskop w celu wycięcia lub wypalenia polipa, zazwyczaj bez bólu dla pacjenta.
Po usunięciu polip jest wysyłany do laboratorium patologicznego, gdzie specjaliści określają jego typ i czy zawiera komórki przedrakowe, czy nowotworowe. Wyniki wskazują na dalsze postępowanie.
Nie znaleziono polipów. Kolonoskopię należy powtarzać co 10 lat.
Wykryto polipy niskiego ryzyka: kontrola za 5 lat.
W przypadku wykrycia polipów wysokiego ryzyka: powtórzyć badanie za 1–3 lata.
W przypadku chorób przewlekłych lub ryzyka genetycznego: Kolonoskopię można zalecić nawet co 1–2 lata.
Dzięki spersonalizowanemu harmonogramowi nowe lub nawracające polipy zostaną wykryte wcześnie, co znacznie zmniejsza ryzyko zachorowania na raka.
Kolonoskopia to coś więcej niż tylko narzędzie diagnostyczne. To najskuteczniejsza strategia profilaktyczna w przypadku raka jelita grubego:
Wczesne wykrywanie: Kolonoskopia pozwala na wykrycie polipów zanim staną się one objawowe.
Leczenie natychmiastowe: Polipy można usunąć podczas tego samego zabiegu, unikając w ten sposób późniejszych powikłań.
Profilaktyka raka: Usunięcie polipów gruczolakowatych znacząco obniża ryzyko zachorowania na raka jelita grubego.
Wpływ na zdrowie publiczne: Rutynowe programy kolonoskopii przyczyniły się do zmniejszenia zachorowań na raka jelita grubego w wielu krajach.
Dla pacjentów kolonoskopia zapewnia poczucie bezpieczeństwa i kontrolę nad swoim zdrowiem. Dla systemów opieki zdrowotnej jest to sprawdzona metoda ratowania życia i obniżania kosztów leczenia poprzez zapobieganie zaawansowanemu nowotworowi.
Polip w kolonoskopii to narośl na wewnętrznej wyściółce jelita grubego, często wykrywana przed wystąpieniem objawów. Chociaż wiele polipów ma charakter łagodny, niektóre mogą przekształcić się w raka jelita grubego. Kolonoskopia pozostaje najlepszą metodą wykrywania i usuwania tych polipów, oferując skuteczną formę profilaktyki raka. Dzięki zrozumieniu rodzajów polipów, rozpoznaniu czynników ryzyka i przestrzeganiu odpowiednich harmonogramów badań przesiewowych, pacjenci mogą chronić się przed jednym z najłatwiejszych do zapobiegania nowotworów.
Polip to nieprawidłowa narośl na wewnętrznej wyściółce jelita grubego. Większość z nich jest łagodna, ale niektóre – takie jak polipy gruczolakowate lub siedzące polipy ząbkowane – mogą przekształcić się w raka jelita grubego, jeśli nie zostaną usunięte.
Kolonoskopia pozwala na bezpośrednią wizualizację całego jelita grubego i umożliwia lekarzom wykrycie małych polipów, które mogą zostać przeoczone przez inne badania. Pozwala również na natychmiastowe usunięcie polipów (polipektomię) podczas tego samego zabiegu.
Główne typy to polipy gruczolakowate, polipy hiperplastyczne, polipy ząbkowane siedzące i polipy zapalne. Polipy gruczolakowate i ząbkowane siedzące wiążą się z wyższym ryzykiem raka.
Lekarze wykonują polipektomię za pomocą narzędzi wprowadzonych przez kolonoskop, aby wyciąć lub wypalić polip. Zabieg jest zazwyczaj bezbolesny i przeprowadzany w znieczuleniu.
Okres obserwacji zależy od rodzaju i liczby polipów. Brak polipów oznacza 10-letni okres obserwacji; w przypadku polipów niskiego ryzyka wymagane jest 5 lat; w przypadku polipów wysokiego ryzyka może to być 1–3 lata. Pacjenci z predyspozycjami genetycznymi mogą wymagać badań kontrolnych co 1–2 lata.
Prawa autorskie © 2025.Geekvalue. Wszelkie prawa zastrzeżone.Wsparcie techniczne: TiaoQingCMS