Mục lục
Ống soi bàng quang là một dụng cụ nội soi chuyên dụng được sử dụng để quan sát trực tiếp niệu đạo và bàng quang nhằm chẩn đoán và điều trị. Được đưa vào qua lỗ niệu đạo, ống soi bàng quang mang đèn chiếu sáng và các bó sợi quang hoặc cảm biến kỹ thuật số để truyền tải hình ảnh độ phân giải cao. Bằng cách cung cấp hình ảnh thời gian thực về niêm mạc, tổn thương và các thiết bị bên trong đường tiết niệu dưới, ống soi bàng quang cho phép sinh thiết đích, lấy sỏi, hỗ trợ cắt bỏ khối u và thao tác đặt stent - thường trong cùng một lần - giúp giảm thiểu sự không chắc chắn, rút ngắn quá trình điều trị và cải thiện kết quả.
Khi bệnh nhân có biểu hiện tiểu máu, nhiễm trùng tái phát, các triệu chứng đường tiết niệu dưới, đau vùng chậu không rõ nguyên nhân hoặc tiền sử ung thư bàng quang, tốc độ và độ chính xác là rất quan trọng. Các phương pháp chẩn đoán hình ảnh như siêu âm và CT có thể gợi ý bất thường, nhưng không thể thay thế hình ảnh trực tiếp của ống soi bàng quang. Nội soi bàng quang giúp xác định bóng bàng quang là tổn thương hay nếp gấp, sỏi nằm cố định hay di động, và hẹp là đoạn ngắn, dạng vòng hay đoạn dài. Độ chính xác này giúp xác định giai đoạn bệnh chính xác, điều trị phù hợp và theo dõi hiệu quả.
Hình ảnh trực tiếp cải thiện độ chính xác của chẩn đoán và hướng dẫn can thiệp ngay lập tức.
Chẩn đoán và điều trị kết hợp trong một lần khám giúp giảm thiểu nguy cơ gây mê.
Tài liệu thời gian thực hỗ trợ giao tiếp nhóm, giảng dạy và cải thiện chất lượng.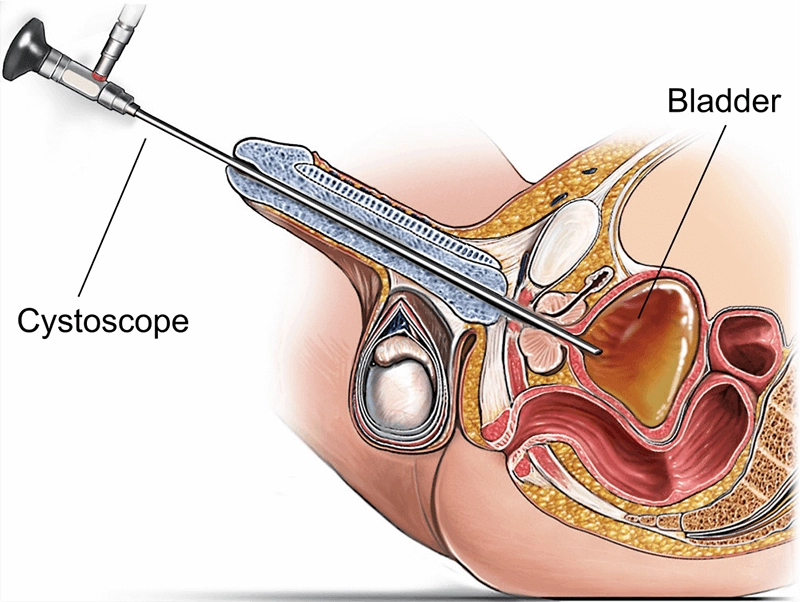
Những người tiên phong cuối thế kỷ 19 đã chứng minh rằng ánh sáng và thấu kính có thể giúp nhìn thấy đường tiết niệu, mặc dù các thiết bị ban đầu khá cứng, cồng kềnh và mờ. Giữa thế kỷ 20, sợi quang đã cải thiện độ sáng và độ linh hoạt, cho phép nội soi bàng quang chẩn đoán tại phòng khám. Việc áp dụng cảm biến kỹ thuật số gắn chip trên đầu ống đã mang lại hình ảnh độ nét cao, hiệu suất ánh sáng yếu tốt hơn và khả năng ghi hình đáng tin cậy. Gần đây hơn, ống soi bàng quang dùng một lần đã mở rộng các lựa chọn kiểm soát nhiễm trùng và thời gian xử lý nhanh chóng trong các môi trường thông lượng cao.
Kỷ nguyên cáp quang: các bó sợi quang truyền hình ảnh đến thị kính nhưng dễ bị "chấm đen" do sợi quang bị đứt.
Thời đại video kỹ thuật số: cảm biến CMOS xa cung cấp độ phân giải HD, màu sắc trung thực và dễ dàng ghi hình để đào tạo và đảm bảo chất lượng.
Các con đường dùng một lần: loại bỏ các bước tái chế gây tốn kém chi phí tiêu hao và lãng phí cho mỗi thùng.
Giải phẫu đường tiết niệu dưới quyết định đường kính ống soi, độ linh hoạt và chiến lược thao tác. Ở nam giới, độ cong và trương lực cơ thắt đòi hỏi phải đưa ống soi vào nhẹ nhàng và bôi trơn tốt; ở nữ giới, niệu đạo ngắn và thẳng hơn nhưng cần được vô trùng kỹ lưỡng. Ở bàng quang, một cuộc khảo sát có hệ thống bao gồm tam giác bàng quang, lỗ niệu quản, gờ liên niệu quản, vòm bàng quang, thành sau, thành bên và thành trước.
Niệu đạo nam: lỗ sáo → hố thuyền → dương vật → hành niệu đạo → màng niệu đạo → niệu đạo tuyến tiền liệt → cổ bàng quang.
Niệu đạo nữ: đường đi ngắn hơn với các góc độ khác nhau và các ưu tiên phòng ngừa nhiễm trùng.
Các mốc của bàng quang: tam giác bàng quang, lỗ niệu quản, gờ liên niệu quản và vòm bàng quang cần được căng giãn và tạo góc thích hợp.
Ống đưa vào và vỏ bọc: tương thích sinh học, chống xoắn, có kích thước thoải mái và dễ dàng đưa vào qua các chỗ hẹp.
Quang học và hình ảnh: bó sợi quang hoặc CMOS xa; cửa sổ chống sương mù, ưa nước hoặc chống trầy xước.
Chiếu sáng: Nguồn đèn LED có cường độ có thể điều chỉnh cho trường sáng hoặc xuất huyết.
Độ lệch và lái: bánh xe điều khiển độ lệch lên/xuống (và đôi khi là sang ngang) trong ống ngắm linh hoạt.
Kênh làm việc và tưới tiêu: dụng cụ đi qua và giãn nở đều đặn; kênh kép cải thiện độ ổn định.
Tay cầm và giao diện người dùng: tay cầm tiện dụng, nút chụp/đóng băng và quản lý cáp để điều khiển ít gây mỏi.
Kết nối: màn hình/bộ xử lý có chức năng lưu trữ hình ảnh, xuất DICOM và tích hợp mạng an toàn.
Ống soi bàng quang cứng: quang học tuyệt vời và kênh dẫn chắc chắn; thường được sử dụng cho quy trình phẫu thuật (ví dụ: hỗ trợ TURBT, xử lý sỏi).
Ống soi bàng quang mềm: thoải mái và dễ tiếp cận hơn; lý tưởng cho chẩn đoán và theo dõi tại phòng khám.
Ống soi bàng quang (có gắn chip): Chụp ảnh và ghi hình HD để nâng cao nhận thức tình hình và giảng dạy cho nhóm.
Ống soi bàng quang dùng một lần: lợi thế kiểm soát nhiễm trùng và tính khả dụng dự đoán được; chi phí vật tư tiêu hao cao hơn cho mỗi trường hợp.
Các biến thể dành cho trẻ em: đường kính nhỏ hơn, đường cong nhẹ nhàng hơn và dụng cụ vi mô tương thích.
Xét nghiệm máu niệu có thể nhìn thấy hoặc quan sát bằng kính hiển vi để xác định vị trí chảy máu và loại trừ bệnh ác tính.
Theo dõi ung thư bàng quang để phát hiện tái phát và hướng dẫn điều trị nội khoa.
Nhiễm trùng đường tiết niệu tái phát để xác định sỏi, túi thừa hoặc dị vật.
Các triệu chứng đường tiết niệu dưới để loại trừ tắc nghẽn cơ học hoặc tổn thương trong bàng quang.
Đánh giá tình trạng hẹp niệu đạo để xác định vị trí, chiều dài và kích thước để lập kế hoạch can thiệp.
Lấy dị vật, đặt stent và lấy ra.
Đánh giá sau phẫu thuật vùng chậu hoặc xạ trị để tìm lỗ rò, hoại tử hoặc viêm bàng quang do xạ trị.
Giải thích mục tiêu (chẩn đoán so với phương pháp điều trị tiềm năng), các bước, cảm giác và các triệu chứng có thể xảy ra sau thủ thuật.
Xem lại tiền sử, dị ứng, thuốc và kết quả nuôi cấy; quản lý thuốc chống đông máu và kháng sinh theo chính sách.
Kiểm tra sự sẵn sàng của thiết bị: phạm vi toàn vẹn, bộ dụng cụ, hệ thống tưới tiêu và ghi chép.
Tư thế (phẫu thuật cắt sỏi hoặc nằm ngửa), chuẩn bị vô trùng và gây tê dạng gel theo chỉ định.
Tiến lên theo tầm nhìn trực tiếp; không bao giờ vượt qua sức cản.
Duy trì sự căng giãn đồng đều bằng phương pháp tưới đẳng trương; thực hiện khảo sát bàng quang một cách có hệ thống.
Can thiệp theo kế hoạch (sinh thiết, cầm máu, lấy sỏi, đặt stent) và ghi lại bằng hình ảnh.
Khuyến khích bù nước; hướng dẫn giảm đau và các triệu chứng cảnh báo (sốt, bí tiểu, cục máu đông nặng).
Lên lịch theo dõi bệnh lý, khoảng thời gian giám sát và đánh giá lại triệu chứng.
Bắt đầu bằng cách quét toàn cảnh; điều chỉnh ánh sáng/độ khuếch đại; xoay để duy trì định hướng không gian.
Đặc điểm tổn thương theo kích thước, màu sắc, mạch máu, đường viền, ranh giới và vị trí gần lỗ.
Sử dụng kẹp sinh thiết có kích thước phù hợp; dán nhãn mẫu theo vị trí chính xác.
Cân nhắc sử dụng chế độ tương phản kỹ thuật số hoặc chế độ huỳnh quang (nếu có) để cải thiện khả năng phát hiện các tổn thương phẳng khó phát hiện.
Hỗ trợ TURBT: lập bản đồ tổn thương, sinh thiết các cạnh, xác định vệ tinh; ghi lại tài liệu theo hướng mặt đồng hồ.
Quản lý sỏi: lấy sỏi nhỏ; lấy mảnh sỏi lớn hơn (siêu âm, khí nén, laser) và lấy mảnh sỏi.
Quản lý tình trạng hẹp: xác định giải phẫu; thực hiện nong hoặc rạch khi cần thiết; lên kế hoạch phẫu thuật niệu đạo cho các đoạn dài hơn.
Cầm máu: kiểm soát chảy máu chính xác bằng cách thiết lập năng lượng thận trọng và hình ảnh rõ ràng.
Công việc đặt stent: đặt và tháo stent chính xác với tầm nhìn ổn định về tam giác và các lỗ.
Nhiễm trùng đường tiết niệu: giảm bằng cách lựa chọn đúng, kỹ thuật vô trùng và xử lý đúng cách; đánh giá tình trạng sốt dai dẳng hoặc đau hông.
Tiểu máu: thường tự khỏi; bù nước và thực hiện các biện pháp phòng ngừa.
Thủng: hiếm gặp; tránh dùng lực mạnh, đặc biệt là ở những chỗ hẹp; xử lý từ dẫn lưu qua ống thông đến khâu sửa chữa dựa trên mức độ nghiêm trọng.
Đau/chấn thương: giảm thiểu bằng cách bôi trơn, chọn kích thước phù hợp và xử lý nhẹ nhàng.
Quá tải dịch: theo dõi dòng chảy vào/ra trong các đoạn cắt bỏ dài; sử dụng phương pháp tưới đẳng trương khi phù hợp với phương thức năng lượng.
Chăm sóc tại điểm sử dụng: làm sạch trước để ngăn ngừa màng sinh học; kiểm tra rò rỉ trước khi nhúng.
Vệ sinh thủ công: chất tẩy rửa bằng enzym và chải rãnh theo IFU.
Khử trùng hoặc tiệt trùng cấp độ cao: hóa chất đã được xác nhận hoặc hệ thống nhiệt độ thấp; sấy khô hoàn toàn và bảo quản an toàn.
Tự động hóa: AER chuẩn hóa các thông số; đào tạo và kiểm tra duy trì sự tuân thủ.
Tùy chọn sử dụng một lần: hữu ích khi khả năng tái chế bị hạn chế hoặc kiểm soát dịch bệnh là tối quan trọng.
Độ phân giải/dải động: giữ nguyên chi tiết trong các phản xạ sáng và các góc tối.
Độ chính xác của màu sắc/cân bằng trắng: màu sắc chính xác giúp phân biệt tình trạng viêm với tình trạng tân sinh.
Độ ổn định của hình ảnh: thiết kế tiện dụng, độ lệch mượt mà, lớp phủ chống sương mù và hệ thống tưới nước ấm.
Tài liệu: chế độ xem tiêu chuẩn của tất cả các vùng và hình ảnh/clip tổn thương đại diện.
Tay cầm cân bằng, đầu nối có thể xoay và các điểm dừng nhỏ giúp giảm bớt sự mệt mỏi cho bác sĩ lâm sàng.
Trình bày từng bước và đảm bảo quyền riêng tư giúp cải thiện sự thoải mái và tin tưởng của bệnh nhân.
Thuốc giảm đau có thể là gel bôi ngoài da và thuốc NSAID hoặc thuốc an thần tối thiểu trong một số trường hợp được lựa chọn.
Khối lượng chẩn đoán tại phòng khám, độ phức tạp của phẫu thuật, tỷ lệ nhi khoa và chương trình giám sát ung thư.
Thế hệ cảm biến, độ phân giải, độ ổn định màu, kích thước kênh, phạm vi lệch, đường kính ngoài, độ chiếu sáng và độ bền.
Chi phí vốn so với tuổi thọ, chu kỳ sửa chữa, thiết bị cho mượn, chi phí tái chế, đồ dùng một lần so với đồ dùng có thể tái sử dụng, hợp đồng dịch vụ và cập nhật.
Chụp ảnh/kết nối EHR, hậu cần lưu trữ, kiểm kê và đào tạo nhân viên/xác nhận năng lực.
Kiểm tra theo lịch trình về tình trạng mòn vỏ, trầy xước ống kính, độ rơ của tay lái và tính toàn vẹn của đầu nối.
Kiểm tra rò rỉ để ngăn ngừa chất lỏng xâm nhập và hư hỏng thiết bị điện tử.
Nhật ký sự kiện liên kết từng lần sử dụng với bệnh nhân/người vận hành; xu hướng sửa chữa để đào tạo lại mục tiêu.
Cập nhật chương trình cơ sở của bộ xử lý và hiệu chỉnh màu màn hình để có độ trung thực nhất quán.
Nội soi bàng quang tại phòng khám giúp mở rộng năng lực ngoài phòng phẫu thuật và rút ngắn thời gian chờ đợi.
Giám sát ung thư đáng tin cậy giúp giảm các ca cấp cứu và điều chỉnh việc chăm sóc theo hướng dẫn.
Việc tái chế mạnh mẽ hoặc triển khai sử dụng một lần có chọn lọc sẽ làm giảm nguy cơ bùng phát dịch bệnh và gián đoạn dịch vụ.
Nhi khoa: phạm vi nhỏ hơn, chấn thương tối thiểu, giao tiếp lấy gia đình làm trung tâm, thuốc an thần phù hợp.
Bàng quang thần kinh: dự đoán tình trạng viêm mãn tính và những thay đổi liên quan đến ống thông; sinh thiết một cách thận trọng.
Bệnh nhân dùng thuốc chống đông máu: cân bằng nguy cơ chảy máu và huyết khối; phối hợp các kế hoạch quanh thủ thuật.
Viêm bàng quang do xạ trị: niêm mạc dễ vỡ; sử dụng năng lượng bảo tồn và liệu pháp nội bàng quang theo kế hoạch.
Mô phỏng, thực hành trên máy tính và các trường hợp có giám sát giúp xây dựng các kỹ năng vận động.
Các mốc quan trọng: xử lý, khảo sát có hệ thống, đặc điểm tổn thương, can thiệp cơ bản.
Đào tạo nhóm cho y tá và nhân viên xử lý; việc bao phủ chéo giúp duy trì tính liên tục của dịch vụ.
Kiểm tra bằng tài liệu ảnh, tỷ lệ nhiễm trùng đường tiết niệu, các biến chứng và kết quả do bệnh nhân báo cáo.
Phát hiện hỗ trợ AI: thuật toán đánh dấu các tổn thương khó phát hiện và chuẩn hóa báo cáo.
Chế độ quang phổ/huỳnh quang: độ tương phản kỹ thuật số để cải thiện độ nhạy đối với các tổn thương phẳng.
Nhỏ hơn, thông minh hơn, xanh hơn: phạm vi mỏng hơn, bộ xử lý hiệu quả và đội tàu có nhận thức về vòng đời.
Hỗ trợ từ xa: chia sẻ chế độ xem trực tiếp an toàn để có ý kiến thứ hai và giáo dục từ xa.
XBX định vị danh mục sản phẩm ống soi bàng quang của mình theo hướng rõ ràng, nhất quán và liên tục để phù hợp với quy trình làm việc lâm sàng thực tế thay vì các tính năng tiếp thị một lần.
Độ rõ nét: tập trung vào màu sắc ổn định, dải động rộng và quang học chống sương mù giúp phân biệt tình trạng viêm với các tổn thương phẳng đáng ngờ và lập bản đồ ranh giới khối u một cách chắc chắn.
Tính nhất quán: tính chung về mặt công thái học giữa các kích thước/mô hình giúp giảm việc phải học lại; khả năng tương thích kênh giúp bộ thiết bị đồng nhất; các nút điều khiển thu thập chuẩn hóa tài liệu.
Tính liên tục: đào tạo cài đặt, bồi dưỡng cho nhân viên luân chuyển và các lộ trình dịch vụ ưu tiên thời gian hoạt động; các chiến lược kết hợp tái sử dụng/sử dụng một lần giải quyết nhu cầu kiểm soát nhiễm trùng và lập lịch trình.
Bằng cách tập trung vào sự đóng góp thay vì khẩu hiệu, XBX hỗ trợ các nhóm tiết niệu duy trì các chương trình nội soi bàng quang an toàn, đáng tin cậy và lấy bệnh nhân làm trung tâm trong nhiều năm sử dụng.
Ống soi bàng quang vẫn là nền tảng của khoa tiết niệu vì nó kết hợp sự chính xác trong chẩn đoán, độ chính xác điều trị và hiệu quả lấy bệnh nhân làm trung tâm trong một dụng cụ duy nhất. Từ hệ thống quang học cứng đến video HD linh hoạt và các tùy chọn sử dụng một lần, sự phát triển của nó đã liên tục mở rộng khả năng quan sát và thực hiện của bác sĩ lâm sàng mà không cần rạch da. Với quy trình tái xử lý nghiêm ngặt, mua sắm chu đáo, đào tạo bài bản và các nhà sản xuất hướng đến đóng góp như XBX, ống soi bàng quang sẽ tiếp tục củng cố việc chăm sóc an toàn, kịp thời và hiệu quả cho các bệnh lý về bàng quang và niệu đạo trong những thập kỷ tới.
Ống soi bàng quang được sử dụng để theo dõi ung thư bàng quang, điều tra tình trạng tiểu ra máu, đánh giá tình trạng hẹp, quản lý sỏi và nhiễm trùng đường tiết niệu tái phát.
Ống soi bàng quang cứng có quang học tuyệt vời và kênh dẫn chắc chắn, lý tưởng cho các thủ thuật phẫu thuật, trong khi ống soi bàng quang mềm mang lại sự thoải mái hơn cho bệnh nhân và thường được sử dụng trong chẩn đoán tại phòng khám.
Máy soi bàng quang bằng video sử dụng cảm biến kỹ thuật số gắn chip để cung cấp hình ảnh độ nét cao, tài liệu ghi chép thời gian thực và chế độ xem chung cho mục đích giảng dạy và đảm bảo chất lượng.
Các bệnh viện nên tuân thủ các quy trình xử lý nghiêm ngặt, cân nhắc sử dụng ống soi bàng quang dùng một lần khi cần thiết và đảm bảo kiểm tra rò rỉ, khử trùng cấp độ cao và bảo quản đúng cách để ngăn ngừa ô nhiễm.
Các yếu tố chính bao gồm độ phân giải hình ảnh, kích thước kênh, đường kính ngoài để tạo sự thoải mái cho bệnh nhân, độ bền, chi phí xử lý lại, hỗ trợ dịch vụ và khả năng tương thích với quy trình làm việc của bệnh viện.
Sự thoải mái được cải thiện thông qua gel gây tê tại chỗ, bôi trơn, kỹ thuật đưa ống soi nhẹ nhàng, kích thước ống soi phù hợp và giao tiếp rõ ràng với bệnh nhân.
Kẹp sinh thiết, giỏ đựng đá, sợi laser, điện cực đốt và kẹp stent là một số dụng cụ có thể đưa qua các kênh làm việc của ống soi bàng quang.
Phương pháp này cho phép phát hiện sớm, lập bản đồ vị trí khối u, sinh thiết mục tiêu và theo dõi liên tục để phát hiện tái phát, trở thành tiêu chuẩn vàng trong chăm sóc ung thư bàng quang.
Bản quyền © 2025.Geekvalue. Bảo lưu mọi quyền.Hỗ trợ kỹ thuật: TiaoQingCMS