Tabla de contenido
Un cistoscopio es un instrumento endoscópico especializado que se utiliza para visualizar directamente la uretra y la vejiga con fines diagnósticos y terapéuticos. Se inserta a través de la abertura uretral y lleva iluminación y haces de fibra óptica o un sensor digital para transmitir imágenes de alta resolución. Al proporcionar imágenes en tiempo real de la mucosa, las lesiones y los dispositivos del tracto urinario inferior, el cistoscopio permite realizar biopsias dirigidas, extraer cálculos, apoyar la resección tumoral y manipular stents, a menudo en la misma sesión, lo que reduce la incertidumbre, acorta los procedimientos clínicos y mejora los resultados.
Cuando los pacientes presentan hematuria, infecciones recurrentes, síntomas del tracto urinario inferior, dolor pélvico inexplicable o antecedentes de cáncer de vejiga, la rapidez y la precisión son cruciales. Las técnicas de imagen, como la ecografía y la tomografía computarizada, pueden sugerir anomalías, pero no pueden reemplazar la visión directa que proporciona un cistoscopio. La cistoscopia permite determinar si una sombra es una lesión o un pliegue, si un cálculo está incrustado o es móvil, y si una estenosis es corta, anular o de segmento largo. Esta precisión permite una estadificación correcta, un tratamiento adecuado y un seguimiento eficiente.
La visualización directa mejora la certeza diagnóstica y guía la intervención inmediata.
El diagnóstico y tratamiento combinados en un solo encuentro reducen la exposición a la anestesia.
La documentación en tiempo real favorece la comunicación en equipo, la enseñanza y la mejora de la calidad.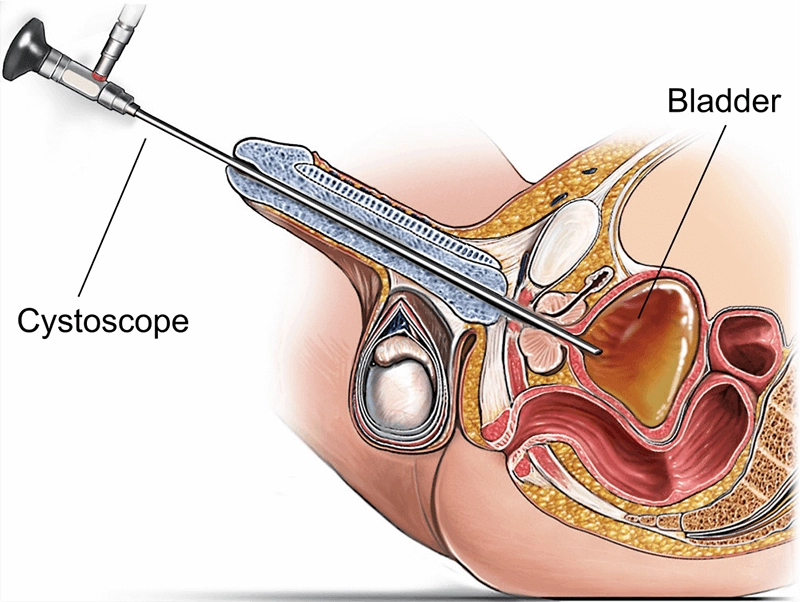
Los pioneros de finales del siglo XIX demostraron que la luz y las lentes podían hacer visible el tracto urinario, aunque los primeros dispositivos eran rígidos, voluminosos y de baja luminosidad. A mediados del siglo XX, la fibra óptica mejoró el brillo y la flexibilidad, lo que permitió la cistoscopia diagnóstica en el consultorio. La adopción de sensores digitales con chip en la punta proporcionó imágenes de alta definición, mejor rendimiento en condiciones de poca luz y una grabación fiable. Más recientemente, los cistoscopios de un solo uso han ampliado las opciones para el control de infecciones y la rapidez de respuesta en entornos de alto rendimiento.
Era de la fibra óptica: los haces coherentes transportaban imágenes a un ocular pero eran propensos a generar “puntos negros” debido a la rotura de las fibras.
Era del video digital: los sensores CMOS distales proporcionaron HD, fidelidad de color y grabación sencilla para capacitación y control de calidad.
Rutas desechables: eliminación de pasos de reprocesamiento a expensas del costo de consumibles por caso y del desperdicio.
La anatomía del tracto urinario inferior determina el diámetro, la flexibilidad y la estrategia de maniobra del endoscopio. En los hombres, la curvatura y el tono del esfínter hacen esencial un avance suave y bien lubricado; en las mujeres, la uretra es más corta y recta, pero requiere una asepsia meticulosa. En la vejiga, una revisión sistemática abarca el trígono, los orificios ureterales, la cresta interureteral, la cúpula y las paredes posterior, lateral y anterior.
Uretra masculina: meato → fosa navicular → peneana → bulbar → membranosa → uretra prostática → cuello vesical.
Uretra femenina: recorrido más corto con diferente angulación y prioridades de prevención de infecciones.
Puntos de referencia de la vejiga: el trígono, los orificios ureterales, la cresta interureteral y la cúpula requieren distensión y angulación adecuadas.
Tubo de inserción y vaina: biocompatibles, resistentes a las torceduras, dimensionados para mayor comodidad y acceso a través de estenosis.
Óptica e imágenes: haces de fibras o CMOS distal; ventanas antivaho, hidrófilas o resistentes a rayones.
Iluminación: Fuentes LED con intensidad regulable para campos pálidos o hemorrágicos.
Desviación y dirección: ruedas de control para desviación hacia arriba/abajo (y a veces lateral) en telescopios flexibles.
Canales de trabajo e irrigación: paso de instrumentos y distensión constante; los canales duales mejoran la estabilidad.
Mango e interfaz de usuario: agarres ergonómicos, botones de captura/congelación y gestión de cables para un control sin fatiga.
Conectividad: monitores/procesadores con almacenamiento de imágenes, exportación DICOM e integración de red segura.
Cistoscopio rígido: óptica excelente y canales robustos; a menudo se utiliza para flujos de trabajo operatorios (p. ej., soporte de TURBT, trabajo con cálculos).
Cistoscopio flexible: mayor comodidad y alcance; ideal para diagnóstico y vigilancia en consultorio.
Cistoscopio de video (chip en la punta): imágenes y grabaciones en alta definición para el conocimiento de la situación del equipo y la enseñanza.
Cistoscopio de un solo uso: ventaja en el control de infecciones y disponibilidad predecible; mayor costo de consumibles por caso.
Variantes pediátricas: diámetros reducidos, curvas más suaves y microinstrumentos compatibles.
Estudio de hematuria visible o microscópica para localizar sangrado y descartar malignidad.
Vigilancia del cáncer de vejiga para detectar la recurrencia y guiar la terapia intravesical.
Infecciones recurrentes del tracto urinario para identificar cálculos, divertículos o cuerpos extraños.
Síntomas del tracto urinario inferior para excluir obstrucción mecánica o lesiones intravesicales.
Evaluación de la estenosis uretral para definir el sitio, la longitud y el calibre para la planificación de la intervención.
Recuperación de cuerpos extraños, colocación y extracción de stents.
Evaluación después de cirugía pélvica o radiación para fístulas, necrosis o cistitis por radiación.
Explicar los objetivos (diagnóstico versus tratamiento potencial), los pasos, las sensaciones y los posibles síntomas posteriores al procedimiento.
Revisar el historial, las alergias, los medicamentos y los resultados de los cultivos; gestionar la anticoagulación y los antibióticos según la política.
Verificar la preparación del equipo: integridad del endoscopio, conjuntos de instrumentos, sistemas de irrigación y registro.
Posición (litotomía o decúbito dorsal), preparación estéril y anestesia en gel según se indique.
Avance bajo visión directa; nunca fuerce la resistencia.
Mantener una distensión uniforme con irrigación isotónica; realizar un estudio sistemático de la vejiga.
Intervenir según lo planeado (biopsia, hemostasia, recuperación de cálculos, tareas de stent) y documentar con imágenes.
Fomentar la hidratación; brindar orientación sobre analgésicos y síntomas de alerta (fiebre, retención, coágulos abundantes).
Programar seguimiento de patología, intervalos de vigilancia y reevaluación de síntomas.
Comience con barridos panorámicos; ajuste la luz/ganancia; gire para mantener la orientación espacial.
Caracterizar las lesiones por tamaño, color, vascularidad, contorno, bordes y proximidad a los orificios.
Utilice pinzas de biopsia de tamaño adecuado; etiquete las muestras según su ubicación precisa.
Considere los modos de contraste digital o fluorescencia (cuando estén disponibles) para mejorar la detección de lesiones planas sutiles.
Soporte para TURBT: mapear lesiones, biopsiar bordes, identificar satélites; documento con orientación de reloj.
Manejo de cálculos: canasta de cálculos pequeños, fragmentar cálculos más grandes (ultrasónico, neumático, láser) y recuperar los fragmentos.
Manejo de la estenosis: definir la anatomía; realizar dilatación o incisión cuando sea apropiado; planificar la uretroplastia para segmentos más largos.
Hemostasia: control preciso del sangrado con configuraciones de energía conservadoras y visualización clara.
Trabajo con stent: colocación y extracción precisa con visión estable del trígono y los orificios.
ITU: reducir con selección adecuada, técnica estéril y disciplina de reprocesamiento; evaluar fiebre persistente o dolor en el flanco.
Hematuria: generalmente autolimitada, administrar hidratación y tomar precauciones al regresar.
Perforación: poco frecuente; evitar la fuerza a ciegas, especialmente en estenosis; tratar desde el drenaje con catéter hasta la reparación según la gravedad.
Dolor/trauma: minimizar mediante lubricación, selección del tamaño correcto y manipulación suave.
Sobrecarga de líquidos: controlar el flujo de entrada/salida en resecciones largas; utilizar irrigación isotónica cuando sea compatible con la modalidad de energía.
Cuidado en el punto de uso: limpieza previa para evitar biopelícula; prueba de fugas antes de la inmersión.
Limpieza manual: detergentes enzimáticos y cepillado de canales según instrucciones de uso.
Desinfección o esterilización de alto nivel: productos químicos validados o sistemas de baja temperatura; secado completo y almacenamiento protegido.
Automatización: los AER estandarizan los parámetros; la capacitación y las auditorías sustentan el cumplimiento.
Opción de un solo uso: útil cuando la capacidad de reprocesamiento es limitada o el control de brotes es primordial.
Resolución/rango dinámico: conserva los detalles en los reflejos brillantes y en los huecos sombreados.
Veracidad del color/balance de blancos: el color preciso ayuda a distinguir la inflamación de la neoplasia.
Estabilidad de la imagen: diseño ergonómico, desviación suave, recubrimientos antivaho e irrigación calentada.
Documentación: vistas estándar de todas las regiones e imágenes/clips de lesiones representativas.
Los agarres equilibrados, los conectores giratorios y los microfrenos reducen la fatiga del médico.
La narración paso a paso y las garantías de privacidad mejoran la comodidad y la confianza del paciente.
La analgesia varía desde geles tópicos y AINE hasta sedación mínima para casos seleccionados.
Volumen de diagnósticos de consultorio, complejidad operatoria, participación pediátrica y programa de vigilancia del cáncer.
Generación de sensores, resolución, estabilidad del color, tamaños de canal, rango de deflexión, diámetros exteriores, iluminación y durabilidad.
Costo de capital vs. vida útil, ciclos de reparación, préstamos, costos de reprocesamiento, desechables vs. reutilizables, contratos de servicio y actualizaciones.
Captura de imágenes/conectividad EHR, logística de almacenamiento, inventario y capacitación/validación de competencias del personal.
Inspecciones programadas para detectar desgaste de la funda, rayones en la lente, juego de dirección e integridad del conector.
Prueba de fugas para evitar la entrada de líquidos y daños electrónicos.
Registros de eventos que vinculan cada uso al paciente/operador; reparaciones de tendencias para reentrenamiento de objetivos.
Actualizaciones de firmware del procesador y calibración del color del monitor para una fidelidad constante.
La cistoscopia en el consultorio amplía la capacidad más allá del quirófano y acorta los tiempos de espera.
La vigilancia confiable del cáncer reduce las presentaciones de emergencia y alinea la atención con las pautas.
El reprocesamiento robusto o la implementación selectiva de un solo uso reducen el riesgo de brotes y de interrupciones del servicio.
Pediatría: endoscopios más pequeños, trauma mínimo, comunicación centrada en la familia, sedación personalizada.
Vejiga neurogénica: anticipar la inflamación crónica y los cambios relacionados con el catéter; realizar una biopsia con prudencia.
Pacientes anticoagulados: equilibrar los riesgos hemorrágicos y trombóticos; coordinar planes periprocedimiento.
Cistitis por radiación: mucosa friable; uso conservador de energía y terapias intravesicales planificadas.
La simulación, la práctica en laboratorio y los casos supervisados desarrollan las habilidades psicomotoras.
Hitos: manejo, relevamiento sistemático, caracterización de las lesiones, intervenciones básicas.
Capacitación en equipo para enfermeras y personal de reprocesamiento; la cobertura cruzada mantiene la continuidad del servicio.
Auditoría con documentación fotográfica, tasas de infecciones urinarias, complicaciones y resultados informados por los pacientes.
Detección asistida por IA: algoritmos para señalar lesiones sutiles y estandarizar los informes.
Modos espectrales/fluorescencia: contraste digital para mejorar la sensibilidad de las lesiones planas.
Más pequeños, más inteligentes, más ecológicos: telescopios más delgados, procesadores eficientes y flotas que tienen en cuenta el ciclo de vida.
Teleasistencia: intercambio seguro de imágenes en vivo para segundas opiniones y educación a distancia.
XBX posiciona su cartera de cistoscopios en torno a la claridad, la consistencia y la continuidad para alinearse con los flujos de trabajo clínicos reales en lugar de características de marketing únicas.
Claridad: el énfasis en el color estable, el amplio rango dinámico y la óptica antivaho ayudan a distinguir la inflamación de las lesiones planas sospechosas y a mapear los bordes del tumor con confianza.
Coherencia: la similitud ergonómica entre tamaños y modelos reduce el reaprendizaje; la compatibilidad de canales mantiene uniformes los conjuntos de instrumentos; los controles de captura estandarizan la documentación.
Continuidad: la capacitación en instalación, las actualizaciones para la rotación de personal y las rutas de servicio priorizan el tiempo de actividad; las estrategias mixtas de uso único y reutilizable abordan las necesidades de control de infecciones y programación.
Al centrarse en la contribución en lugar de en los eslóganes, XBX apoya a los equipos de urología en el mantenimiento de programas de cistoscopia seguros, confiables y centrados en el paciente durante años de uso.
El cistoscopio sigue siendo un pilar fundamental de la urología, ya que aúna certeza diagnóstica, precisión terapéutica y eficiencia centrada en el paciente en un solo instrumento. Desde ópticas rígidas hasta video HD flexible y opciones selectivas de un solo uso, su evolución ha ampliado constantemente lo que los médicos pueden ver y hacer sin incisiones. Gracias a un reprocesamiento riguroso, una adquisición rigurosa, una sólida formación y fabricantes con un enfoque en la contribución como XBX, la cistoscopia seguirá siendo la base de una atención segura, oportuna y eficaz para las afecciones de vejiga y uretra en las próximas décadas.
Los cistoscopios se utilizan para la vigilancia del cáncer de vejiga, la investigación de hematuria, la evaluación de estenosis, el tratamiento de cálculos y las infecciones recurrentes del tracto urinario.
Los cistoscopios rígidos proporcionan una óptica excelente y canales robustos, ideales para procedimientos quirúrgicos, mientras que los cistoscopios flexibles ofrecen más comodidad para los pacientes y se utilizan a menudo en diagnósticos de consultorio.
Los cistoscopios de video utilizan sensores digitales con chip en la punta para proporcionar imágenes de alta definición, documentación en tiempo real y vistas compartidas para la enseñanza y el control de calidad.
Los hospitales deben seguir protocolos estrictos de reprocesamiento, considerar el uso de cistoscopios de un solo uso cuando sea necesario y garantizar pruebas de fugas, desinfección de alto nivel y almacenamiento adecuado para evitar la contaminación.
Los factores clave incluyen la resolución de la imagen, el tamaño del canal, el diámetro exterior para la comodidad del paciente, la durabilidad, el costo del reprocesamiento, el soporte de servicio y la compatibilidad con los flujos de trabajo del hospital.
La comodidad se mejora mediante geles anestésicos tópicos, lubricación, técnicas de inserción suaves, tamaño de endoscopio adecuado y una comunicación clara con el paciente.
Pinzas de biopsia, cestas para cálculos, fibras láser, electrodos de cauterización y pinzas para stents se encuentran entre los instrumentos que pueden pasar a través de los canales de trabajo del cistoscopio.
Permite la detección temprana, el mapeo de sitios tumorales, biopsias dirigidas y vigilancia continua de la recurrencia, lo que lo convierte en un estándar de oro en el tratamiento del cáncer de vejiga.
Copyright © 2025.Geekvalue Todos los derechos reservados.Apoyo técnico: TiaoQingCMS