Spis treści
Cystoskop to specjalistyczne narzędzie endoskopowe służące do bezpośredniej wizualizacji cewki moczowej i pęcherza moczowego w celach diagnostycznych i leczniczych. Wprowadzany przez ujście cewki moczowej, cystoskop wyposażony jest w oświetlenie oraz wiązki światłowodów lub czujnik cyfrowy, który przekazuje obrazy o wysokiej rozdzielczości. Zapewniając obrazowanie błony śluzowej, zmian i urządzeń wewnątrz dolnych dróg moczowych w czasie rzeczywistym, cystoskop umożliwia celowane biopsje, usuwanie kamieni, wspomaganie resekcji guza i manipulację stentami – często podczas tej samej sesji – zmniejszając niepewność, skracając drogi kliniczne i poprawiając wyniki leczenia.
W przypadku pacjentów z krwiomoczem, nawracającymi infekcjami, objawami z dolnych dróg moczowych, niewyjaśnionym bólem miednicy lub rakiem pęcherza moczowego w wywiadzie, szybkość i dokładność są kluczowe. Badania obrazowe, takie jak USG i TK, mogą sugerować nieprawidłowości, ale nie mogą zastąpić bezpośredniego obrazu, jaki zapewnia cystoskop. Cystoskopia pozwala ustalić, czy cień jest zmianą, czy fałdem, czy kamień jest osadzony, czy ruchomy, oraz czy zwężenie jest krótkie, pierścieniowate, czy długie. Ta dokładność pozwala na prawidłową ocenę zaawansowania choroby, odpowiednie leczenie i skuteczną opiekę pooperacyjną.
Bezpośrednia wizualizacja zwiększa pewność diagnozy i pozwala na natychmiastową interwencję.
Połączone diagnozowanie i leczenie w ramach jednej wizyty zmniejsza narażenie na znieczulenie.
Dokumentacja w czasie rzeczywistym wspomaga komunikację zespołową, nauczanie i poprawę jakości.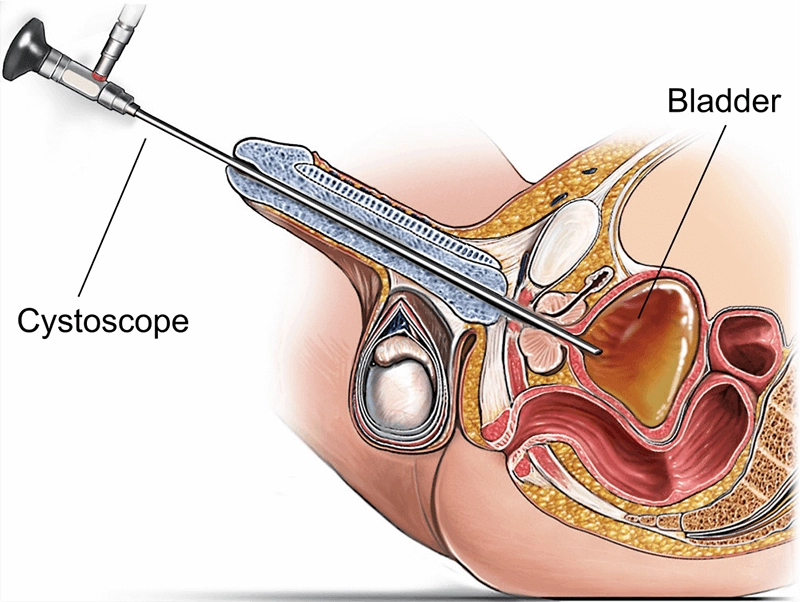
Pionierzy z końca XIX wieku udowodnili, że światło i soczewki mogą uwidocznić drogi moczowe, choć wczesne urządzenia były sztywne, nieporęczne i słabo widoczne. Światłowody z połowy XX wieku poprawiły jasność i elastyczność, umożliwiając diagnostyczną cystoskopię w warunkach ambulatoryjnych. Wprowadzenie cyfrowych czujników z chipem na końcówce zapewniło obrazy o wysokiej rozdzielczości, lepszą wydajność w warunkach słabego oświetlenia i niezawodną rejestrację. Ostatnio cystoskopy jednorazowego użytku rozszerzyły możliwości kontroli zakażeń i szybkiego przetwarzania w warunkach dużej przepustowości.
Era światłowodów: spójne wiązki przenosiły obrazy do okularu, ale były podatne na powstawanie „czarnych kropek” wynikających z pękania włókien.
Era wideo cyfrowego: czujniki CMOS zapewniały rozdzielczość HD, wierność kolorów i łatwe nagrywanie na potrzeby szkoleń i kontroli jakości.
Ścieżki jednorazowego użytku: wyeliminowanie etapów ponownego przetwarzania kosztem kosztów materiałów eksploatacyjnych i odpadów w przeliczeniu na jeden przypadek.
Anatomia dolnych dróg moczowych determinuje średnicę, elastyczność i strategię manewrowania endoskopem. U mężczyzn krzywizna i napięcie zwieracza sprawiają, że delikatne, dobrze nawilżone przesuwanie się endoskopu jest niezbędne; u kobiet cewka moczowa jest krótsza i prostsza, ale wymaga starannej aseptyki. W przypadku pęcherza moczowego systematyczne badanie obejmuje trójkąt, ujścia moczowodów, grzbiet międzymoczowodowy, kopułę, ścianę tylną, boczną i przednią.
Cewka moczowa męska: ujście zewnętrzne → dół łódkowaty → cewka prącia → część opuszkowa → część błoniasta → cewka sterczowa → szyjka pęcherza moczowego.
Cewka moczowa żeńska: krótszy przebieg, inne kątowanie i priorytety zapobiegania zakażeniom.
Charakterystyczne punkty pęcherza moczowego: trójkąt, ujścia moczowodów, grzbiet międzymoczowodowy i kopuła wymagają odpowiedniego rozciągnięcia i kątowania.
Rurka wprowadzająca i osłonka: biokompatybilne, odporne na zagięcia, o rozmiarze zapewniającym komfort i dostęp przez zwężenia.
Optyka i obrazowanie: wiązki włókien lub dystalne matryce CMOS; okna przeciwmgielne, hydrofilowe lub odporne na zarysowania.
Oświetlenie: Źródła LED z regulowaną intensywnością do pól bladych lub krwawych.
Odchylenie i sterowanie: koła sterujące do odchylania w górę/w dół (i czasami na boki) w elastycznych zakresach.
Kanały robocze i nawadnianie: przepływ narzędzi i stałe rozszerzanie; podwójne kanały poprawiają stabilność.
Uchwyt i interfejs użytkownika: ergonomiczne uchwyty, przyciski przechwytywania/zatrzymywania obrazu i zarządzanie okablowaniem zapewniające kontrolę bez uczucia zmęczenia.
Łączność: monitory/procesory z funkcją przechowywania obrazów, eksportowanie do formatu DICOM i bezpieczna integracja sieciowa.
Sztywny cystoskop: doskonała optyka i solidne kanały; często stosowany w procedurach operacyjnych (np. wsparcie TURBT, obróbka kamieni).
Elastyczny cystoskop: większy komfort i zasięg; idealny do diagnostyki i nadzoru w warunkach gabinetowych.
Cystoskop wideo (z chipem na końcówce): obrazowanie i nagrywanie w jakości HD w celu zwiększenia świadomości sytuacyjnej zespołu i umożliwienia szkoleń.
Cystoskop jednorazowego użytku: korzyści w zakresie kontroli zakażeń i przewidywalna dostępność; wyższy koszt materiałów eksploatacyjnych w przeliczeniu na jeden przypadek.
Warianty pediatryczne: mniejsze średnice, łagodniejsze krzywizny i kompatybilne mikronarzędzia.
Badanie widocznego lub mikroskopowego krwiomoczu w celu zlokalizowania krwawienia i wykluczenia nowotworu złośliwego.
Monitorowanie raka pęcherza moczowego w celu wykrycia nawrotu i ukierunkowania terapii śródpęcherzowej.
Nawracające zakażenia dróg moczowych w celu wykrycia kamieni, uchyłków lub ciał obcych.
Objawy ze strony dolnych dróg moczowych w celu wykluczenia niedrożności mechanicznej lub zmian wewnątrzpęcherzowych.
Ocena zwężenia cewki moczowej w celu określenia miejsca, długości i kalibru na potrzeby planowania interwencji.
Usuwanie ciał obcych, zakładanie i usuwanie stentów.
Ocena po operacji miednicy lub radioterapii w celu wykrycia przetok, martwicy lub zapalenia pęcherza moczowego popromiennego.
Wyjaśnij cele (diagnostyczne lub potencjalne leczenie), kolejne kroki, odczucia i prawdopodobne objawy po zabiegu.
Przejrzyj historię choroby, alergie, leki i wyniki badań; zastosuj leczenie przeciwzakrzepowe i antybiotykoterapię zgodnie z zasadami.
Sprawdź gotowość sprzętu: integralność oscyloskopu, zestawy instrumentów, systemy nawadniające i rejestrujące.
Pozycja (litotomia lub pozycja leżąca na grzbiecie), przygotowanie sterylne i znieczulenie żelem, zgodnie ze wskazaniami.
Posuwaj się naprzód pod bezpośrednim nadzorem; nigdy nie pokonuj oporu.
Utrzymuj równomierne rozciągnięcie pęcherza dzięki irygacji izotonicznej i przeprowadź systematyczne badanie pęcherza.
Podejmuj zaplanowane działania (biopsja, hemostaza, usuwanie kamieni, zakładanie stentów) i dokumentuj je obrazowo.
Zachęcaj do nawodnienia organizmu, udzielaj wskazówek dotyczących znieczulenia i informuj o objawach alarmowych (gorączka, zatrzymanie płynów, duże zakrzepy).
Zaplanuj dalsze badania patologiczne, odstępy między badaniami i ponowną ocenę objawów.
Zacznij od ujęć panoramicznych, dostosuj światło/wzmocnienie, obracaj, aby zachować orientację przestrzenną.
Scharakteryzuj zmiany na podstawie wielkości, koloru, unaczynienia, konturów, granic i bliskości otworów.
Używaj szczypiec biopsyjnych o odpowiednim rozmiarze i oznaczaj próbki dokładnie według ich lokalizacji.
Należy rozważyć zastosowanie trybu kontrastu cyfrowego lub fluorescencji (jeśli jest dostępny), aby poprawić wykrywanie subtelnych płaskich zmian.
Wsparcie TURBT: mapowanie zmian, krawędzi biopsji, identyfikacja satelitów; dokumentowanie z uwzględnieniem orientacji tarczy zegara.
Postępowanie z kamieniami: usuwanie małych kamieni, rozdrabnianie większych kamieni (ultradźwiękowo, pneumatycznie, laserowo) i usuwanie fragmentów.
Postępowanie w przypadku zwężenia: określenie anatomii, wykonanie rozszerzenia lub nacięcia, gdy jest to właściwe, zaplanowanie uretroplastyki w przypadku dłuższych segmentów.
Hemostaza: precyzyjna kontrola krwawienia przy użyciu konserwatywnych ustawień energii i wyraźnej wizualizacji.
Zabiegi zakładania i usuwania stentów: precyzyjne umieszczanie i usuwanie z zachowaniem stabilnego widoku trójkąta i otworów.
ZUM: należy je ograniczyć poprzez właściwy dobór, sterylną technikę i dyscyplinę w ponownym przetwarzaniu; należy ocenić utrzymującą się gorączkę lub ból w boku.
Krwiomocz: zwykle ustępujący samoistnie; podać płyny i podjąć środki ostrożności.
Perforacja: rzadka; należy unikać siły na oślep, szczególnie w przypadku zwężeń; w zależności od stopnia zaawansowania choroby należy postępować od drenażu cewnikowego do naprawy.
Ból/uraz: należy zminimalizować poprzez nawilżenie, dobór właściwego rozmiaru i delikatne obchodzenie się.
Przeciążenie płynami: monitoruj dopływ/odpływ w przypadku długich resekcji; stosuj irygację izotoniczną, jeśli jest to zgodne z trybem energetycznym.
Pielęgnacja w miejscu użytkowania: wstępne czyszczenie w celu zapobiegania powstawaniu biofilmu, test szczelności przed zanurzeniem.
Czyszczenie ręczne: detergenty enzymatyczne i szczotkowanie kanałów zgodnie z instrukcją obsługi.
Dezynfekcja lub sterylizacja na wysokim poziomie: sprawdzone środki chemiczne lub systemy niskotemperaturowe; całkowite suszenie i bezpieczne przechowywanie.
Automatyzacja: AER-y standaryzują parametry; szkolenia i audyty zapewniają zgodność.
Opcja jednorazowego użytku: przydatna w przypadku, gdy możliwości ponownego przetwarzania są ograniczone lub gdy najważniejsza jest kontrola epidemii.
Rozdzielczość/zakres dynamiczny: zachowanie szczegółów w jasnych odbiciach i zacienionych zagłębieniach.
Prawdziwy kolor/balans bieli: dokładny kolor pomaga odróżnić stan zapalny od nowotworu.
Stabilność obrazu: ergonomiczna konstrukcja, płynne odchylanie, powłoki przeciwmgielne i podgrzewane nawadnianie.
Dokumentacja: standardowe widoki wszystkich obszarów i reprezentatywne obrazy/klipy zmian.
Wyważone uchwyty, obrotowe łączniki i mikroprzerwy redukują zmęczenie lekarza.
Szczegółowa narracja i gwarancje prywatności zwiększają komfort i zaufanie pacjenta.
Leczenie przeciwbólowe może obejmować stosowanie żeli miejscowych i niesteroidowych leków przeciwzapalnych, a w wybranych przypadkach także minimalnego uspokojenia.
Objętość diagnostyki gabinetowej, złożoność operacyjna, udział dzieci i program nadzoru nad rakiem.
Generacja czujnika, rozdzielczość, stabilność koloru, rozmiary kanałów, zakres odchylania, średnice zewnętrzne, oświetlenie i trwałość.
Koszt kapitałowy a okres użytkowania, cykle napraw, pożyczki, koszty ponownego przetwarzania, materiały jednorazowego i wielokrotnego użytku, umowy serwisowe i aktualizacje.
Łączność z systemem EHR/przechwytywaniem obrazu, logistyka magazynowa, inwentaryzacja oraz szkolenie i walidacja kompetencji personelu.
Planowe kontrole zużycia osłony, zarysowań soczewki, luzów kierownicy i integralności złącza.
Badanie szczelności w celu zapobieżenia przedostaniu się płynów i uszkodzeniom urządzeń elektronicznych.
Rejestry zdarzeń wiążące każde użycie z pacjentem/operatorem; naprawy trendów w celu ponownego szkolenia celów.
Aktualizacje oprogramowania układowego procesora i kalibracja monitora kolorów zapewniają stałą wierność odwzorowania.
Cystoskopia wykonywana w gabinecie lekarskim poszerza możliwości placówki poza salę operacyjną i skraca czas oczekiwania.
Niezawodny nadzór nad pacjentami z rakiem zmniejsza liczbę wizyt w nagłych wypadkach i dostosowuje opiekę do wytycznych.
Solidne przetwarzanie i selektywne wdrażanie produktów jednorazowego użytku zmniejszają ryzyko wystąpienia epidemii i przerw w świadczeniu usług.
Pediatria: mniejsze zakresy zabiegów, minimalny uraz, komunikacja skoncentrowana na rodzinie, indywidualnie dobrane znieczulenie.
Pęcherz neurogenny: należy spodziewać się przewlekłego stanu zapalnego i zmian związanych z cewnikiem; należy ostrożnie przeprowadzać biopsję.
Pacjenci przyjmujący leki przeciwzakrzepowe: należy zachować równowagę między ryzykiem krwawienia i zakrzepicy, koordynować plany okołozabiegowe.
Zapalenie pęcherza moczowego po radioterapii: krucha błona śluzowa; oszczędne stosowanie energii i planowane terapie wewnątrzpęcherzowe.
Symulacja, ćwiczenia praktyczne i nadzorowane przypadki rozwijają umiejętności psychomotoryczne.
Kamienie milowe: postępowanie, systematyczne badanie, charakterystyka zmian, podstawowe interwencje.
Szkolenia zespołowe dla pielęgniarek i personelu zajmującego się ponownym przetwarzaniem; wzajemne pokrycie zapewnia ciągłość świadczenia usług.
Audyt z dokumentacją fotograficzną, wskaźnikami zakażeń układu moczowego, powikłaniami i wynikami zgłaszanymi przez pacjentów.
Wykrywanie wspomagane sztuczną inteligencją: algorytmy służące do oznaczania subtelnych zmian i standaryzacji raportowania.
Tryby widmowe/fluorescencji: kontrast cyfrowy poprawiający czułość w przypadku zmian płaskich.
Mniejsze, inteligentniejsze, bardziej ekologiczne: cieńsze oscyloskopy, wydajne procesory i floty uwzględniające cykl życia.
Telewsparcie: bezpieczne udostępnianie obrazu na żywo w celu uzyskania drugiej opinii i zdalnego kształcenia.
Firma XBX pozycjonuje swoją ofertę cystoskopów, stawiając na przejrzystość, spójność i ciągłość, aby dostosować ją do rzeczywistych procesów klinicznych, a nie do jednorazowych funkcji marketingowych.
Przejrzystość: nacisk na stabilność kolorów, szeroki zakres dynamiki i optykę zapobiegającą zaparowywaniu pomaga odróżnić stan zapalny od podejrzanych płaskich zmian i pewnie odwzorować granice guza.
Spójność: ergonomiczna jednolitość różnych rozmiarów/modeli ogranicza konieczność ponownego uczenia się; zgodność kanałów zapewnia jednolitość zestawów instrumentów; sterowanie przechwytywaniem standaryzuje dokumentację.
Ciągłość: szkolenia instalacyjne, przypominanie o rotacji personelu i ścieżki serwisowe priorytetyzują czas sprawności; mieszane strategie obejmujące urządzenia wielokrotnego użytku/jednorazowego użytku zaspokajają potrzeby kontroli zakażeń i planowania.
Koncentrując się na wkładzie, a nie na sloganach, XBX wspiera zespoły urologiczne w utrzymywaniu bezpiecznych, niezawodnych i zorientowanych na pacjenta programów cystoskopii przez lata użytkowania.
Cystoskop pozostaje kamieniem węgielnym urologii, ponieważ łączy pewność diagnostyczną, precyzję terapeutyczną i wydajność zorientowaną na pacjenta w jednym narzędziu. Od sztywnej optyki, przez elastyczne wideo HD, po selektywne opcje jednorazowego użytku, jego ewolucja konsekwentnie poszerzała możliwości lekarzy w zakresie diagnostyki i leczenia bez konieczności wykonywania nacięć. Dzięki zdyscyplinowanemu procesowi reprocesowania, przemyślanemu procesowi zaopatrzenia, solidnym szkoleniom i producentom zorientowanym na wkład własny, takim jak XBX, cystoskopia będzie nadal stanowić fundament bezpiecznej, terminowej i skutecznej opieki nad pacjentami cierpiącymi na schorzenia pęcherza moczowego i cewki moczowej w nadchodzących dekadach.
Cystoskopy służą do monitorowania raka pęcherza moczowego, badania krwiomoczu, oceny zwężeń, leczenia kamieni i nawracających zakażeń dróg moczowych.
Sztywne cystoskopy charakteryzują się doskonałą optyką i solidnymi kanałami, co czyni je idealnymi do zabiegów operacyjnych, natomiast giętkie cystoskopy zapewniają pacjentom większy komfort i są często wykorzystywane w diagnostyce gabinetowej.
Wideocystoskopy wykorzystują cyfrowe czujniki typu chip-on-tip, co umożliwia obrazowanie w wysokiej rozdzielczości, dokumentację w czasie rzeczywistym i udostępnianie widoku na potrzeby nauczania i kontroli jakości.
Szpitale powinny stosować się do ścisłych protokołów dotyczących ponownego przetwarzania, w razie potrzeby rozważyć użycie cystoskopów jednorazowego użytku oraz zapewnić testy szczelności, dezynfekcję na wysokim poziomie i właściwe przechowywanie, aby zapobiec skażeniu.
Kluczowe czynniki obejmują rozdzielczość obrazu, rozmiar kanału, średnicę zewnętrzną zapewniającą pacjentowi komfort, trwałość, koszt ponownego przetwarzania, wsparcie serwisowe i zgodność z procedurami obowiązującymi w szpitalu.
Komfort zwiększają miejscowe żele znieczulające, lubrykant, delikatne techniki wprowadzania, odpowiedni rozmiar endoskopu i jasna komunikacja z pacjentem.
Do narzędzi, które można wprowadzić przez kanały robocze cystoskopu, należą m.in. kleszcze biopsyjne, koszyczki na kamienie, światłowody laserowe, elektrody kauteryzacyjne i uchwyty stentów.
Umożliwia wczesne wykrywanie, mapowanie lokalizacji guza, wykonywanie biopsji celowanych i stały nadzór pod kątem nawrotu, dzięki czemu jest złotym standardem w leczeniu raka pęcherza moczowego.
Prawa autorskie © 2025.Geekvalue. Wszelkie prawa zastrzeżone.Wsparcie techniczne: TiaoQingCMS