Table des matières
Un cystoscope est un instrument endoscopique spécialisé permettant de visualiser directement l'urètre et la vessie à des fins de diagnostic et de traitement. Inséré par l'orifice urétral, il est équipé d'un éclairage et de faisceaux de fibres optiques ou d'un capteur numérique pour transmettre des images haute résolution. En fournissant des vues en temps réel de la muqueuse, des lésions et des dispositifs des voies urinaires inférieures, un cystoscope permet de réaliser des biopsies ciblées, d'extraire des calculs, de faciliter la résection tumorale et de manipuler des stents, souvent au cours d'une même séance. Cela réduit les incertitudes, raccourcit le parcours clinique et améliore les résultats.
Lorsque les patients présentent une hématurie, des infections récurrentes, des symptômes des voies urinaires basses, des douleurs pelviennes inexpliquées ou des antécédents de cancer de la vessie, la rapidité et la précision sont essentielles. Des examens d'imagerie tels que l'échographie et la tomodensitométrie peuvent suggérer des anomalies, mais ne peuvent remplacer la vue directe offerte par un cystoscope. La cystoscopie permet de déterminer si une ombre est une lésion ou un pli, si un calcul est enfoui ou mobile, et si une sténose est courte, annulaire ou longue. Cette précision permet une stadification correcte, un traitement adapté et un suivi efficace.
La visualisation directe améliore la certitude du diagnostic et guide l’intervention immédiate.
Le diagnostic et le traitement combinés en une seule consultation réduisent les expositions à l’anesthésie.
La documentation en temps réel favorise la communication d’équipe, l’enseignement et l’amélioration de la qualité.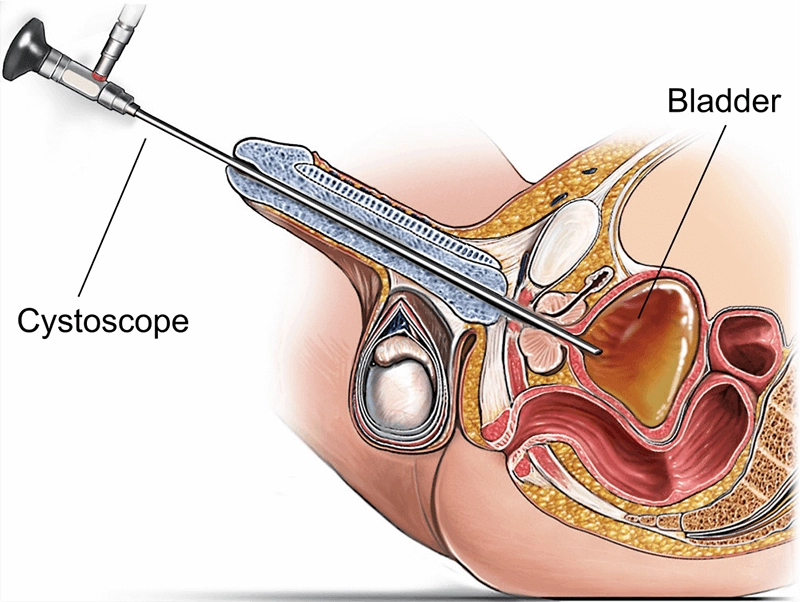
Les pionniers de la fin du XIXe siècle ont prouvé que la lumière et les lentilles permettaient de visualiser les voies urinaires, malgré la rigidité, l'encombrement et la faible luminosité des premiers appareils. Au milieu du XXe siècle, la fibre optique a amélioré la luminosité et la flexibilité, permettant la cystoscopie diagnostique en cabinet. L'adoption de capteurs numériques à puce intégrée a permis d'obtenir des images haute définition, de meilleures performances en basse lumière et un enregistrement fiable. Plus récemment, les cystoscopes à usage unique ont élargi les possibilités de contrôle des infections et accéléré les délais d'exécution dans les environnements à haut débit.
L'ère de la fibre optique : les faisceaux cohérents transportaient les images vers un oculaire, mais étaient sujets aux « points noirs » dus à la rupture de la fibre.
L'ère de la vidéo numérique : les capteurs CMOS distaux offrent une qualité HD, une fidélité des couleurs et un enregistrement facile pour la formation et l'assurance qualité.
Voies jetables : étapes de retraitement éliminées au détriment du coût des consommables par caisse et des déchets.
L'anatomie du bas appareil urinaire détermine le diamètre, la flexibilité et la stratégie de manœuvre de l'endoscope. Chez l'homme, la courbure et le tonus sphinctérien rendent indispensable une progression douce et bien lubrifiée ; chez la femme, l'urètre est plus court et plus droit, mais nécessite une asepsie méticuleuse. Au niveau de la vessie, un examen systématique couvre le trigone, les orifices urétéraux, la crête interurétérale, le dôme, ainsi que les parois postérieure, latérale et antérieure.
Urètre masculin : méat → fosse naviculaire → pénien → bulbaire → membraneux → urètre prostatique → col vésical.
Urètre féminin : parcours plus court avec angulation différente et priorités de prévention des infections.
Les repères de la vessie : trigone, orifices urétéraux, crête interurétérale et dôme nécessitent une distension et une angulation adéquates.
Tube d'insertion et gaine : biocompatibles, résistants aux plis, dimensionnés pour le confort et l'accès à travers les sténoses.
Optique et imagerie : faisceaux de fibres ou CMOS distal ; fenêtres antibuée, hydrophiles ou résistantes aux rayures.
Eclairage : sources LED à intensité réglable pour champs pâles ou hémorragiques.
Déviation et direction : molettes de commande pour la déviation haut/bas (et parfois latérale) dans les lunettes flexibles.
Canaux de travail et d'irrigation : passage des instruments et distension régulière ; les doubles canaux améliorent la stabilité.
Poignée et interface utilisateur : poignées ergonomiques, boutons de capture/gel et gestion des câbles pour un contrôle sans fatigue.
Connectivité : moniteurs/processeurs avec stockage d'images, exportation DICOM et intégration réseau sécurisée.
Cystoscope rigide : excellente optique et canaux robustes ; souvent utilisé pour les flux de travail opératoires (par exemple, support TURBT, travail de la pierre).
Cystoscope flexible : plus de confort et de portée ; idéal pour le diagnostic et la surveillance en cabinet.
Cystoscope vidéo (puce sur pointe) : imagerie et enregistrement HD pour la connaissance de la situation et l'enseignement en équipe.
Cystoscope à usage unique : avantage en termes de contrôle des infections et disponibilité prévisible ; coût des consommables par cas plus élevé.
Variantes pédiatriques : diamètres réduits, courbes plus douces et micro-instruments compatibles.
Bilan d'hématurie visible ou microscopique pour localiser le saignement et exclure une tumeur maligne.
Surveillance du cancer de la vessie pour détecter les récidives et guider le traitement intravésical.
Infections urinaires récurrentes pour identifier des calculs, des diverticules ou des corps étrangers.
Symptômes des voies urinaires inférieures pour exclure une obstruction mécanique ou des lésions intravésicales.
Évaluation du rétrécissement urétral pour définir le site, la longueur et le calibre pour la planification de l'intervention.
Récupération de corps étrangers, pose et retrait de stent.
Évaluation après chirurgie pelvienne ou radiothérapie pour fistules, nécrose ou cystite radique.
Expliquez les objectifs (diagnostic vs traitement potentiel), les étapes, les sensations et les symptômes post-intervention probables.
Examinez l’historique, les allergies, les médicaments et les résultats de la culture ; gérez l’anticoagulation et les antibiotiques conformément à la politique.
Vérifiez l'état de préparation de l'équipement : intégrité de l'oscilloscope, ensembles d'instruments, irrigation et systèmes d'enregistrement.
Position (lithotomie ou décubitus dorsal), préparation stérile et gel anesthésique selon les indications.
Avancez sous la vision directe ; ne forcez jamais la résistance.
Maintenir une distension uniforme avec une irrigation isotonique ; effectuer une inspection systématique de la vessie.
Intervenir comme prévu (biopsie, hémostase, extraction de calculs, tâches de stent) et documenter avec des images.
Encouragez l’hydratation ; fournissez des conseils sur l’analgésie et les symptômes d’alerte (fièvre, rétention, caillots importants).
Planifiez un suivi pour la pathologie, les intervalles de surveillance et la réévaluation des symptômes.
Commencez par des balayages panoramiques ; ajustez la lumière/le gain ; faites pivoter pour maintenir l'orientation spatiale.
Caractériser les lésions par la taille, la couleur, la vascularisation, le contour, les bordures et la proximité des orifices.
Utilisez des pinces à biopsie de taille appropriée ; étiquetez les échantillons en fonction de leur emplacement précis.
Envisagez des modes de contraste numérique ou de fluorescence (lorsqu'ils sont disponibles) pour améliorer la détection des lésions plates subtiles.
Support TURBT : cartographie des lésions, biopsie des bords, identification des satellites ; document avec orientation par rapport à l'horloge.
Gestion des calculs : ramasser les petits calculs ; fragmenter les calculs plus gros (ultrasons, pneumatique, laser) et récupérer les fragments.
Gestion des sténoses : définir l'anatomie ; réaliser une dilatation ou une incision si nécessaire ; planifier une urétroplastie pour les segments plus longs.
Hémostase : contrôle précis des saignements avec des paramètres énergétiques conservateurs et une visualisation claire.
Pose de stents : mise en place et retrait précis avec vue stable du trigone et des orifices.
Infection urinaire : réduire avec une sélection appropriée, une technique stérile et une discipline de retraitement ; évaluer la fièvre persistante ou la douleur au flanc.
Hématurie : généralement auto-limitée ; hydrater et reprendre les précautions.
Perforation : rare ; éviter la force aveugle, en particulier dans les sténoses ; gérer du drainage par cathéter à la réparation en fonction de la gravité.
Douleur/traumatisme : minimiser par la lubrification, le choix de la taille correcte et une manipulation douce.
Surcharge liquidienne : surveiller l'entrée/la sortie dans les résections longues ; utiliser l'irrigation isotonique lorsqu'elle est compatible avec la modalité énergétique.
Entretien au point d'utilisation : pré-nettoyage pour éviter le biofilm ; test d'étanchéité avant immersion.
Nettoyage manuel : détergents enzymatiques et brossage des canaux selon IFU.
Désinfection ou stérilisation de haut niveau : chimies validées ou systèmes à basse température ; séchage complet et stockage protégé.
Automatisation : les AER standardisent les paramètres ; la formation et les audits maintiennent la conformité.
Option à usage unique : utile lorsque la capacité de retraitement est limitée ou que le contrôle des épidémies est primordial.
Résolution/plage dynamique : préserve les détails dans les reflets lumineux et les recoins ombragés.
Vérité des couleurs/balance des blancs : une couleur précise permet de distinguer l’inflammation de la néoplasie.
Stabilité de l'image : conception ergonomique, déviation douce, revêtements antibuée et irrigation chauffée.
Documentation : vues standard de toutes les régions et images/clips représentatifs des lésions.
Des poignées équilibrées, des connecteurs rotatifs et des micro-pauses réduisent la fatigue du clinicien.
La narration étape par étape et les garanties de confidentialité améliorent le confort et la confiance des patients.
L'analgésie va des gels topiques et des AINS à une sédation minimale pour certains cas.
Volume de diagnostics de bureau, complexité opératoire, part pédiatrique et programme de surveillance du cancer.
Génération de capteurs, résolution, stabilité des couleurs, tailles de canaux, plage de déviation, diamètres extérieurs, éclairage et durabilité.
Coût d'investissement par rapport à la durée de vie, cycles de réparation, prêts, coûts de retraitement, produits jetables par rapport aux produits réutilisables, contrats de service et mises à jour.
Capture d'images/connectivité DSE, logistique de stockage, inventaire et formation du personnel/validation des compétences.
Inspections programmées pour l'usure de la gaine, les rayures de la lentille, le jeu de direction et l'intégrité du connecteur.
Test d'étanchéité pour éviter la pénétration de liquide et les dommages électroniques.
Journaux d'événements reliant chaque utilisation au patient/opérateur ; tendances des réparations pour cibler la reconversion.
Mises à jour du micrologiciel du processeur et étalonnage des couleurs du moniteur pour une fidélité constante.
La cystoscopie en cabinet étend la capacité au-delà du bloc opératoire et réduit les temps d’attente.
Une surveillance fiable du cancer réduit les présentations aux urgences et aligne les soins sur les directives.
Un retraitement robuste ou un déploiement sélectif à usage unique réduit le risque d’épidémie et les interruptions de service.
Pédiatrie : portées plus petites, traumatisme minimal, communication centrée sur la famille, sédation adaptée.
Vessie neurogène : anticiper l'inflammation chronique et les modifications liées au cathéter ; biopsier judicieusement.
Patients anticoagulés : équilibrer les risques hémorragiques et thrombotiques ; coordonner les plans péri-procéduraux.
Cystite radique : muqueuse friable ; utilisation énergétique conservatrice et thérapies intravésicales planifiées.
La simulation, la pratique sur banc d’essai et les cas supervisés développent les compétences psychomotrices.
Jalons : prise en charge, enquête systématique, caractérisation des lésions, interventions de base.
Formation d'équipe pour les infirmières et le personnel de retraitement ; la couverture croisée maintient la continuité du service.
Audit avec documentation photo, taux d'infections urinaires, complications et résultats rapportés par les patients.
Détection assistée par IA : algorithmes pour signaler les lésions subtiles et standardiser les rapports.
Modes spectraux/fluorescence : contraste numérique pour améliorer la sensibilité des lésions planes.
Plus petit, plus intelligent, plus écologique : des portées plus fines, des processeurs efficaces et des flottes respectueuses du cycle de vie.
Téléassistance : partage sécurisé de vues en direct pour les deuxièmes avis et l'enseignement à distance.
XBX positionne son portefeuille de cystoscopes autour de la clarté, de la cohérence et de la continuité pour s'aligner sur les flux de travail cliniques réels plutôt que sur des fonctionnalités marketing ponctuelles.
Clarté : l'accent mis sur la stabilité des couleurs, la large plage dynamique et l'optique antibuée permet de distinguer l'inflammation des lésions plates suspectes et de cartographier les limites de la tumeur en toute confiance.
Cohérence : la similitude ergonomique entre les tailles/modèles réduit le réapprentissage ; la compatibilité des canaux maintient l'uniformité des ensembles d'instruments ; les contrôles de capture standardisent la documentation.
Continuité : la formation à l'installation, les rappels pour la rotation du personnel et les voies de service donnent la priorité au temps de disponibilité ; les stratégies mixtes réutilisables/à usage unique répondent aux besoins de contrôle des infections et de planification.
En se concentrant sur la contribution plutôt que sur les slogans, XBX aide les équipes d'urologie à maintenir des programmes de cystoscopie sûrs, fiables et centrés sur le patient pendant des années d'utilisation.
Le cystoscope demeure une pierre angulaire de l'urologie, car il allie certitude diagnostique, précision thérapeutique et efficacité centrée sur le patient en un seul instrument. De l'optique rigide à la vidéo HD flexible, en passant par des options sélectives à usage unique, son évolution a constamment élargi les possibilités d'observation et de réalisation sans incision pour les cliniciens. Grâce à un retraitement rigoureux, un approvisionnement rigoureux, une formation solide et des fabricants axés sur la contribution comme XBX, la cystoscopie continuera de garantir des soins sûrs, rapides et efficaces pour les affections de la vessie et de l'urètre dans les décennies à venir.
Les cystoscopes sont utilisés pour la surveillance du cancer de la vessie, l’investigation de l’hématurie, l’évaluation des sténoses, la gestion des calculs et les infections récurrentes des voies urinaires.
Les cystoscopes rigides offrent une excellente optique et des canaux robustes, idéaux pour les procédures opératoires, tandis que les cystoscopes flexibles offrent plus de confort aux patients et sont souvent utilisés dans les diagnostics en cabinet.
Les vidéocystoscopes utilisent des capteurs numériques à puce sur pointe pour fournir une imagerie haute définition, une documentation en temps réel et des vues partagées pour l'enseignement et l'assurance qualité.
Les hôpitaux doivent suivre des protocoles de retraitement stricts, envisager des cystoscopes à usage unique si nécessaire et garantir des tests d’étanchéité, une désinfection de haut niveau et un stockage approprié pour éviter la contamination.
Les facteurs clés incluent la résolution de l’image, la taille du canal, le diamètre extérieur pour le confort du patient, la durabilité, le coût du retraitement, le support technique et la compatibilité avec les flux de travail hospitaliers.
Le confort est amélioré grâce à des gels anesthésiques topiques, une lubrification, des techniques d’insertion douces, un dimensionnement approprié de l’endoscope et une communication claire avec le patient.
Les pinces à biopsie, les paniers à pierre, les fibres laser, les électrodes de cautérisation et les pinces à stent font partie des instruments qui peuvent être introduits dans les canaux de travail du cystoscope.
Il permet une détection précoce, une cartographie des sites tumoraux, des biopsies ciblées et une surveillance continue des récidives, ce qui en fait une référence absolue dans le traitement du cancer de la vessie.
Copyright © 2025.Geekvalue Tous droits réservés.Support technique : TiaoQingCMS