Innholdsfortegnelse
Et cystoskop er et spesialisert endoskopisk instrument som brukes til å visualisere urinrøret og blæren direkte for diagnose og behandling. Cystoskopet føres inn gjennom urinrørsåpningen og bærer belysning og enten fiberoptiske bunter eller en digital sensor for å overføre bilder med høy oppløsning. Ved å gi sanntidsvisninger av slimhinne, lesjoner og enheter i de nedre urinveiene, muliggjør et cystoskop målrettede biopsier, steinutvinning, støtte for tumorreseksjon og stentmanipulering – ofte i samme økt – noe som reduserer usikkerhet, forkorter kliniske forløp og forbedrer resultatene.
Når pasienter har hematuri, tilbakevendende infeksjoner, symptomer i nedre urinveier, uforklarlige bekkensmerter eller en historie med blærekreft, er hastighet og nøyaktighet avgjørende. Bildediagnostikk som ultralyd og CT kan tyde på abnormaliteter, men de kan ikke erstatte det direkte bildet et cystoskop gir. Cystoskopi avklarer om en skygge er en lesjon eller en fold, om en stein er innebygd eller mobil, og om en striktur er kort, ringlignende eller langt segment. Denne nøyaktigheten driver riktig stadieinndeling, passende behandling og effektiv oppfølging.
Direkte visualisering forbedrer diagnostisk sikkerhet og veileder umiddelbar intervensjon.
Kombinert diagnose og behandling i ett møte reduserer anestesieksponeringen.
Dokumentasjon i sanntid støtter teamkommunikasjon, undervisning og kvalitetsforbedring.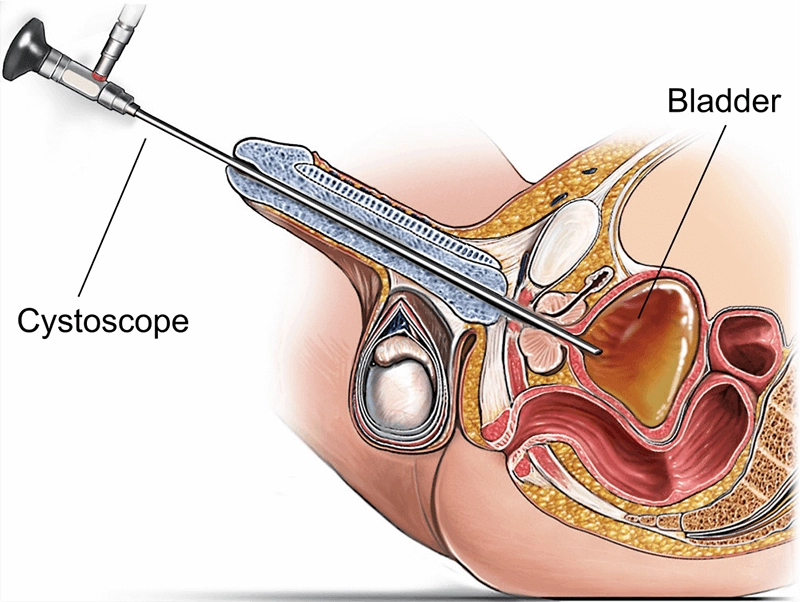
Pionerer på slutten av 1800-tallet beviste at lys og linser kunne gjøre urinveiene synlige, selv om tidlige apparater var stive, klumpete og svake. Fiberoptikk på midten av 1900-tallet forbedret lysstyrken og fleksibiliteten, noe som muliggjorde diagnostisk cystoskopi på kontorer. Bruken av digitale sensorer med chip-on-tip ga HD-bilder, bedre ytelse i svakt lys og pålitelig opptak. Nylig har engangscystoskoper utvidet mulighetene for infeksjonskontroll og rask behandlingstid i høykapasitetsmiljøer.
Fiberoptisk æra: koherente bunter fraktet bilder til et okular, men var utsatt for "svarte prikker" fra fiberbrudd.
Digital videoæra: distale CMOS-sensorer ga HD, fargegjengivelse og enkel opptak for opplæring og kvalitetssikring.
Engangsveier: eliminerte reprosesseringstrinn på bekostning av forbrukskostnader og avfall per kasse.
Anatomien i de nedre urinveiene dikterer skopets diameter, fleksibilitet og manøvreringsstrategi. Hos menn gjør krumning og lukkemuskeltonus en skånsom og godt smurt fremføring avgjørende; hos kvinner er urinrøret kortere og rettere, men krever grundig asepsis. I blæren dekker en systematisk undersøkelse trigonum, ureteråpningene, den interureteriske ryggen, kuppelen, bakre, laterale og fremre vegger.
Mannlig urinrør: meatus → fossa navicularis → penis → bulbær → membranøs → prostataurerør → blærehals.
Kvinnelig urinrør: kortere forløp med forskjellige prioriteringer for vinkling og infeksjonsforebygging.
Blærelandskap: trigonum, ureteråpninger, interureterrygg og kuppel krever tilstrekkelig distensjon og vinkling.
Innføringsslange og hylse: biokompatibel, knekkresistent, dimensjonert for komfort og tilgang gjennom strikturer.
Optikk og avbildning: fiberbunter eller distal CMOS; antidugg-, hydrofile eller ripebestandige vinduer.
Belysning: LED-kilder med justerbar intensitet for bleke eller hemorragiske felt.
Avbøyning og styring: kontrollhjul for opp/ned (og noen ganger sideveis) avbøyning i fleksible kikkerter.
Arbeidskanaler og vanning: instrumentpassasje og jevn distensjon; doble kanaler forbedrer stabiliteten.
Håndtak og brukergrensesnitt: ergonomiske grep, knapper for opptak/frysing og kabelhåndtering for kontroll uten tretthet.
Tilkobling: skjermer/prosessorer med bildelagring, DICOM-eksport og sikker nettverksintegrasjon.
Stivt cystoskop: utmerket optikk og robuste kanaler; ofte brukt til operative arbeidsflyter (f.eks. TURBT-støtte, steinarbeid).
Fleksibelt cystoskop: større komfort og rekkevidde; ideelt for diagnostikk og overvåking på kontoret.
Videocystoskop (chip-on-tip): HD-avbildning og -opptak for situasjonsforståelse og undervisning i team.
Engangscystoskop: fordeler med infeksjonskontroll og forutsigbar tilgjengelighet; høyere forbrukskostnad per tilfelle.
Pediatriske varianter: reduserte diametre, mykere kurver og kompatible mikroinstrumenter.
Synlig eller mikroskopisk hematuriundersøkelse for å lokalisere blødning og utelukke malignitet.
Overvåking av blærekreft for å oppdage tilbakefall og veilede intravesikal behandling.
Gjentatte urinveisinfeksjoner for å identifisere steiner, divertikler eller fremmedlegemer.
Symptomer i nedre urinveier for å utelukke mekanisk obstruksjon eller intravesikale lesjoner.
Evaluering av uretrastriktur for å definere sted, lengde og kaliber for intervensjonsplanlegging.
Uthenting av fremmedlegeme, plassering og fjerning av stent.
Vurdering etter bekkenkirurgi eller strålebehandling for fistler, nekrose eller strålebehandling med blærekatarr.
Forklar mål (diagnostisk vs. potensiell behandling), trinn, sensasjoner og sannsynlige symptomer etter prosedyren.
Gjennomgå historie, allergier, medisiner og dyrkningsresultater; administrer antikoagulasjon og antibiotika i henhold til policyen.
Sjekk utstyrsberedskap: oscilloskopets integritet, instrumentsett, vanning og registreringssystemer.
Posisjon (litotomi eller liggende på ryggen), steril klargjøring og gelbedøvelse som angitt.
Fremrykk under direkte synsfelt; aldri tving forbi motstand.
Oppretthold jevn distensjon med isotonisk irrigasjon; utfør en systematisk blæreundersøkelse.
Intervener som planlagt (biopsi, hemostase, steinuttak, stentoppgaver) og dokumenter med bilder.
Oppmuntre til hydrering; gi smertestillende veiledning og varsle symptomer (feber, retensjon, store blodpropper).
Planlegg oppfølging for patologi, overvåkingsintervaller og revurdering av symptomer.
Begynn med panoramabilder; juster lys/forsterkning; roter for å opprettholde romlig orientering.
Karakteriser lesjoner etter størrelse, farge, vaskularitet, kontur, grenser og nærhet til åpninger.
Bruk biopsitang av passende størrelse; merk prøvene med nøyaktig plassering.
Vurder digital kontrast eller fluorescensmoduser (der det er tilgjengelig) for å forbedre deteksjonen av subtile, flate lesjoner.
TURBT-støtte: kartlegg lesjoner, biopsikanter, identifiser satellitter; dokumenter med urskivens orientering.
Steinhåndtering: samle små steiner i kurv; fragmentere større steiner (ultralyd, pneumatisk, laser) og hente ut fragmenter.
Håndtering av striktur: definer anatomi; utfør dilatasjon eller insisjon når det er passende; planlegg uretroplastikk for lengre segmenter.
Hemostase: presis blødningskontroll med konservative energiinnstillinger og tydelig visualisering.
Stentarbeid: presis plassering og fjerning med stabil visning av trigon og åpninger.
UVI: reduser med riktig utvalg, steril teknikk og reprosesseringsdisiplin; vurder vedvarende feber eller flankesmerter.
Hematuri: vanligvis selvbegrensende; gi hydrering og tilbakeføringsforholdsregler.
Perforering: sjelden; unngå blindt bruk, spesielt ved strikturer; administrer fra kateterdrenasje til reparasjon basert på alvorlighetsgrad.
Smerte/traumer: minimeres ved smøring, riktig størrelsesvalg og skånsom håndtering.
Væskeoverbelastning: overvåk innstrømning/utstrømning ved lange reseksjoner; bruk isotonisk irrigasjon når det er kompatibelt med energimodalitet.
Stell på bruksstedet: forhåndsrengjøring for å forhindre biofilm; lekkasjetest før nedsenking.
Manuell rengjøring: enzymatiske rengjøringsmidler og kanalbørsting i henhold til bruksanvisningen.
Høynivådesinfeksjon eller sterilisering: validerte kjemikalier eller lavtemperatursystemer; fullstendig tørking og beskyttet lagring.
Automatisering: AER-er standardiserer parametere; opplæring og revisjoner opprettholder samsvar.
Engangsalternativ: nyttig der reprosesseringskapasiteten er begrenset eller utbruddskontroll er avgjørende.
Oppløsning/dynamisk område: bevarer detaljer i lyse refleksjoner og skyggefulle fordypninger.
Fargesannhet/hvitbalanse: nøyaktig farge bidrar til å skille betennelse fra neoplasi.
Bildestabilitet: ergonomisk design, jevn avbøyning, antiduggbelegg og oppvarmet vanning.
Dokumentasjon: standardvisninger av alle regioner og representative lesjonsbilder/klipp.
Balanserte grep, roterbare kontakter og mikrobremser reduserer tretthet hos klinikeren.
Steg-for-steg-fortelling og personvernsgarantier forbedrer pasientens komfort og tillit.
Smertelindring varierer fra topiske geler og NSAIDs til minimal sedasjon for utvalgte tilfeller.
Volum av kontordiagnostikk, operativ kompleksitet, pediatrisk andel og kreftovervåkingsprogram.
Sensorgenerering, oppløsning, fargestabilitet, kanalstørrelser, avbøyningsområde, ytre diametere, belysning og holdbarhet.
Kapitalkostnader vs. levetid, reparasjonssykluser, låneobjekter, reprosesseringskostnader, engangsartikler vs. gjenbrukbare, servicekontrakter og oppdateringer.
Bildeopptak/tilkobling til EHR, lagringslogistikk, lagerbeholdning og opplæring/kompetansevalidering av ansatte.
Planlagte inspeksjoner for slitasje på hylsen, riper i linsen, styringsslark og kontaktens integritet.
Lekkasjetesting for å forhindre væskeinntrengning og elektronisk skade.
Hendelseslogger som knytter hver bruk til pasient/operatør; trendreparasjoner for å målrette omskolering.
Oppdatering av prosessorens fastvare og fargekalibrering av skjermen for jevn gjengivelse.
Kontorbasert cystoskopi utvider kapasiteten utenfor operasjonssalen og forkorter ventetider.
Pålitelig kreftovervåking reduserer antall akutte presentasjoner og samsvarer med retningslinjene.
Robust reprosessering eller selektiv engangsbruk reduserer risikoen for utbrudd og tjenesteforstyrrelser.
Pediatri: mindre omfang, minimalt traume, familiesentrert kommunikasjon, skreddersydd sedasjon.
Nevrogen blære: forutse kronisk betennelse og kateterrelaterte endringer; biopsi med omhu.
Antikoagulerte pasienter: balanser blødnings- og tromboserisiko; koordiner periprosedurale planer.
Strålingscystitt: sprø slimhinne; konservativ energibruk og planlagte intravesikale terapier.
Simulering, benkøvelse og veiledede caser bygger psykomotoriske ferdigheter.
Milepæler: håndtering, systematisk kartlegging, lesjonskarakterisering, grunnleggende intervensjoner.
Teamopplæring for sykepleiere og reprosesseringspersonell; kryssdekning opprettholder tjenestekontinuitet.
Revisjon med fotodokumentasjon, urinveisinfeksjonsrater, komplikasjoner og pasientrapporterte utfall.
AI-assistert deteksjon: algoritmer for å flagge subtile lesjoner og standardisere rapportering.
Spektral-/fluorescensmoduser: digital kontrast for å forbedre følsomheten for flate lesjoner.
Mindre, smartere, grønnere: tynnere oscilloskoper, effektive prosessorer og livssyklusbevisste flåter.
Telesupport: sikker deling av live-view for second opinions og fjernundervisning.
XBX posisjonerer sin cystoskopportefølje rundt klarhet, konsistens og kontinuitet for å samsvare med reelle kliniske arbeidsflyter snarere enn engangs markedsføringsfunksjoner.
Klarhet: vekt på stabil farge, bredt dynamisk område og antiduggoptikk bidrar til å skille betennelse fra mistenkelige flate lesjoner og kartlegge tumorgrenser med sikkerhet.
Konsistens: ergonomisk fellestrekk på tvers av størrelser/modeller reduserer behovet for ny læring; kanalkompatibilitet holder instrumentsettene ensartede; registreringskontroller standardiserer dokumentasjonen.
Kontinuitet: installasjonsopplæring, oppfriskningskurs for personalomsetning og tjenesteforløp prioriterer oppetid; blandede strategier for gjenbruk/engangsbruk ivaretar behov for infeksjonskontroll og planlegging.
Ved å fokusere på bidrag snarere enn slagord, støtter XBX urologiteam i å opprettholde trygge, pålitelige og pasientsentrerte cystoskopiprogrammer over mange års bruk.
Cystoskopet er fortsatt en hjørnestein innen urologi fordi det forener diagnostisk sikkerhet, terapeutisk presisjon og pasientsentrert effektivitet i ett enkelt instrument. Fra stiv optikk til fleksibel HD-video og selektive engangsalternativer har utviklingen konsekvent utvidet hva klinikere kan se og gjøre uten snitt. Med disiplinert reprosessering, gjennomtenkt anskaffelse, robust opplæring og bidragsorienterte produsenter som XBX, vil cystoskopi fortsette å forankre trygg, rettidig og effektiv behandling av blære- og urinrørstilstander i tiårene som kommer.
Cystoskoper brukes til overvåking av blærekreft, undersøkelse av hematuri, evaluering av strikturer, behandling av steiner og tilbakevendende urinveisinfeksjoner.
Stive cystoskoper gir utmerket optikk og robuste kanaler, ideelle for operative prosedyrer, mens fleksible cystoskoper gir mer komfort for pasienter og ofte brukes i kontordiagnostikk.
Videocystoskoper bruker digitale sensorer med chip-on-tip for å gi HD-bilder, dokumentasjon i sanntid og delte visninger for undervisning og kvalitetssikring.
Sykehus bør følge strenge protokoller for reprosessering, vurdere engangscystoskoper ved behov, og sørge for lekkasjetesting, desinfeksjon på høyt nivå og riktig oppbevaring for å forhindre kontaminering.
Viktige faktorer inkluderer bildeoppløsning, kanalstørrelse, ytre diameter for pasientkomfort, holdbarhet, kostnader for reprosessering, servicestøtte og kompatibilitet med sykehusets arbeidsflyter.
Komforten forbedres gjennom lokalbedøvende geler, smøring, skånsomme innsettingsteknikker, passende skopstørrelse og tydelig kommunikasjon med pasienten.
Biopsitang, steinkurver, laserfibre, kauteriseringselektroder og stentgripere er blant instrumentene som kan føres gjennom cystoskopets arbeidskanaler.
Det muliggjør tidlig deteksjon, kartlegging av svulststeder, målrettede biopsier og kontinuerlig overvåking for tilbakefall, noe som gjør det til en gullstandard innen behandling av blærekreft.
Opphavsrett © 2025.Geekvalue Alle rettigheter forbeholdt.Teknisk støtte: TiaoQingCMS