सामग्रीको तालिका
सिस्टोस्कोप एक विशेष एन्डोस्कोपिक उपकरण हो जुन निदान र उपचारको लागि मूत्रमार्ग र मूत्राशयलाई प्रत्यक्ष रूपमा कल्पना गर्न प्रयोग गरिन्छ। मूत्रमार्गको उद्घाटन मार्फत सम्मिलित, सिस्टोस्कोपले उच्च-रिजोल्युसन छविहरू रिले गर्न रोशनी र फाइबर-अप्टिक बन्डलहरू वा डिजिटल सेन्सर बोक्छ। तल्लो मूत्रमार्ग भित्र म्यूकोसा, घाउहरू, र उपकरणहरूको वास्तविक-समय दृश्यहरू प्रदान गरेर, सिस्टोस्कोपले लक्षित बायोप्सी, ढुङ्गा पुन: प्राप्ति, ट्युमर रिसेक्शन समर्थन, र स्टेन्ट हेरफेर सक्षम बनाउँछ - प्रायः एउटै सत्रमा - अनिश्चितता कम गर्ने, क्लिनिकल मार्गहरू छोटो पार्ने, र परिणामहरू सुधार गर्ने।
जब बिरामीहरूमा हेमेटुरिया, बारम्बार संक्रमण, तल्लो मूत्रमार्गका लक्षणहरू, अस्पष्ट पेल्भिक दुखाइ, वा मूत्राशयको क्यान्सरको इतिहास हुन्छ, गति र शुद्धता महत्त्वपूर्ण हुन्छ। अल्ट्रासाउन्ड र CT जस्ता इमेजिङले असामान्यताहरू सुझाव दिन सक्छ, तर तिनीहरूले सिस्टोस्कोपले प्रदान गर्ने प्रत्यक्ष दृश्यलाई प्रतिस्थापन गर्न सक्दैनन्। सिस्टोस्कोपीले छायाँ घाउ हो कि पट्टि, ढुङ्गा एम्बेडेड छ कि मोबाइल छ, र स्ट्रिक्चर छोटो, रिंग जस्तो, वा लामो खण्ड छ कि छैन भनेर स्पष्ट पार्छ। यो निष्ठाले सही स्टेजिङ, उपयुक्त थेरापी, र कुशल फलो-अप चलाउँछ।
प्रत्यक्ष दृश्यावलोकनले निदानको निश्चिततामा सुधार ल्याउँछ र तत्काल हस्तक्षेपलाई मार्गदर्शन गर्दछ।
एकै पटकमा गरिएको संयुक्त निदान र उपचारले एनेस्थेसियाको जोखिम कम गर्छ।
वास्तविक-समय कागजातले टोली सञ्चार, शिक्षण, र गुणस्तर सुधारलाई समर्थन गर्दछ।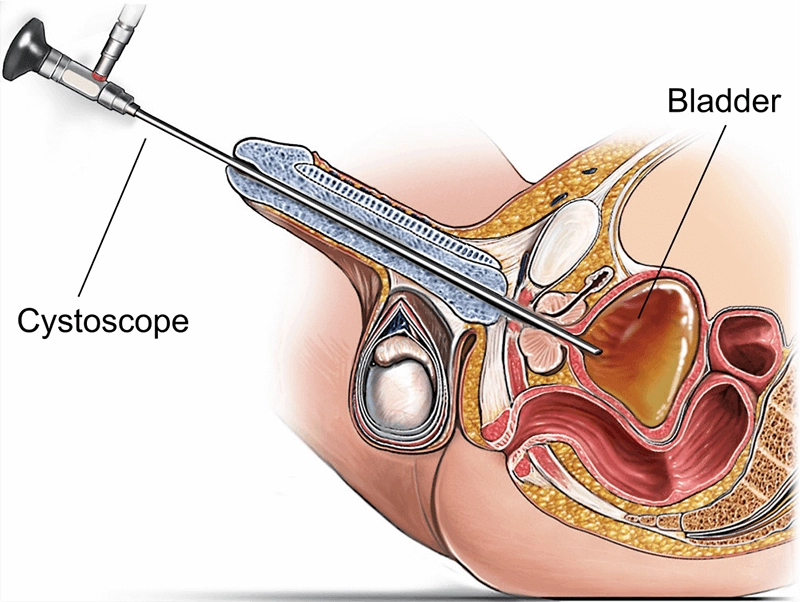
१९ औं शताब्दीको उत्तरार्धका अग्रगामीहरूले प्रकाश र लेन्सहरूले मूत्रमार्गलाई दृश्यात्मक बनाउन सक्छन् भनेर प्रमाणित गरे, यद्यपि प्रारम्भिक उपकरणहरू कठोर, भारी र मधुरो थिए। २० औं शताब्दीको मध्यमा फाइबर अप्टिक्सले चमक र लचिलोपनमा सुधार ल्यायो, जसले गर्दा कार्यालय-आधारित डायग्नोस्टिक सिस्टोस्कोपी सक्षम भयो। चिप-अन-टिप डिजिटल सेन्सरहरूको प्रयोगले उच्च-परिभाषा छविहरू, राम्रो कम-प्रकाश प्रदर्शन, र भरपर्दो रेकर्डिङ ल्यायो। हालसालै, एकल-प्रयोग सिस्टोस्कोपहरूले उच्च-थ्रुपुट सेटिङहरूमा संक्रमण नियन्त्रण र द्रुत टर्नअराउन्डको लागि विस्तारित विकल्पहरू प्रदान गरेको छ।
फाइबर-अप्टिक युग: सुसंगत बन्डलहरूले छविहरूलाई आँखाको टुक्रामा पुर्याउँथे तर फाइबर फुट्दा "कालो थोप्लाहरू" हुने सम्भावना हुन्थ्यो।
डिजिटल भिडियो युग: डिस्टल CMOS सेन्सरहरूले प्रशिक्षण र QA को लागि HD, रङ फिडेलिटी, र सजिलो रेकर्डिङ प्रदान गरे।
डिस्पोजेबल मार्गहरू: प्रति-केस उपभोग्य लागत र फोहोरको खर्चमा पुन: प्रशोधन चरणहरू हटाइयो।
तल्लो मूत्रमार्गको शरीर रचनाले स्कोप व्यास, लचिलोपन र चालबाजी रणनीति निर्धारण गर्छ। पुरुषहरूमा, वक्रता र स्फिंक्टर टोनले कोमल, राम्रोसँग लुब्रिकेट गरिएको प्रगतिलाई आवश्यक बनाउँछ; महिलाहरूमा, मूत्रमार्ग छोटो र सीधा हुन्छ तर सावधानीपूर्वक एसेप्सिस आवश्यक पर्दछ। मूत्राशयमा, एक व्यवस्थित सर्वेक्षणले ट्रिगोन, मूत्रमार्गको छिद्रहरू, इन्टरयुरेटेरिक रिज, डोम, पोस्टरियर, पार्श्व, र अगाडिको पर्खालहरू समेट्छ।
पुरुष मूत्रमार्ग: मीटस → फोसा नेभिकुलरिस → पेनाइल → बल्बार → मेम्ब्रेनस → प्रोस्टेटिक मूत्रमार्ग → मूत्राशयको घाँटी।
महिला मूत्रमार्ग: फरक कोणीकरण र संक्रमण-रोकथाम प्राथमिकताहरू सहित छोटो कोर्स।
मूत्राशयको स्थलचिह्नहरू: ट्राइगोन, मूत्रमार्गको छिद्र, इन्टरयुरेटेरिक रिज, र डोमलाई पर्याप्त फैलावट र कोणीकरण आवश्यक पर्दछ।
इन्सर्सन ट्यूब र म्यान: बायोकम्प्याटिबल, किंक-प्रतिरोधी, आरामको लागि आकार र स्ट्रिक्चरहरू मार्फत पहुँच।
अप्टिक्स र इमेजिङ: फाइबर बन्डल वा डिस्टल CMOS; फोग-विरोधी, हाइड्रोफिलिक, वा स्क्र्याच-प्रतिरोधी झ्यालहरू।
रोशनी: फिक्का वा रक्तस्रावी क्षेत्रहरूको लागि समायोज्य तीव्रता भएका LED स्रोतहरू।
विक्षेपण र स्टेयरिङ: लचिलो स्कोपहरूमा माथि/तल (र कहिलेकाहीं पार्श्व) विक्षेपणको लागि नियन्त्रण पाङ्ग्राहरू।
काम गर्ने च्यानलहरू र सिँचाइ: उपकरण मार्ग र स्थिर फैलावट; दोहोरो च्यानलहरूले स्थिरता सुधार गर्दछ।
ह्यान्डल र UI: कम थकान नियन्त्रणको लागि एर्गोनोमिक ग्रिप, क्याप्चर/फ्रिज बटन, र केबल व्यवस्थापन।
कनेक्टिभिटी: छवि भण्डारण, DICOM निर्यात, र सुरक्षित नेटवर्क एकीकरणको साथ मनिटर/प्रोसेसरहरू।
कठोर सिस्टोस्कोप: उत्कृष्ट अप्टिक्स र बलियो च्यानलहरू; प्रायः अपरेटिङ कार्यप्रवाहहरूको लागि प्रयोग गरिन्छ (जस्तै, TURBT समर्थन, ढुङ्गाको काम)।
लचिलो सिस्टोस्कोप: बढी आराम र पहुँच; कार्यालय निदान र निगरानीको लागि आदर्श।
भिडियो (चिप-अन-टिप) सिस्टोस्कोप: टोलीको परिस्थितिगत जागरूकता र शिक्षणको लागि HD इमेजिङ र रेकर्डिङ।
एकल-प्रयोग सिस्टोस्कोप: संक्रमण-नियन्त्रण लाभ र अनुमानित उपलब्धता; उच्च प्रति-केस उपभोग्य लागत।
बाल रोगका प्रकारहरू: कम व्यास, हल्का घुमाउरो, र उपयुक्त सूक्ष्म-उपकरणहरू।
दृश्यमान वा सूक्ष्म हेमेटुरियाले रक्तस्रावलाई स्थानीयकरण गर्न र घातक रोगलाई अस्वीकार गर्न काम गर्छ।
पुनरावृत्ति पत्ता लगाउन र इन्ट्राभेसिकल थेरापीलाई मार्गदर्शन गर्न मूत्राशयको क्यान्सर निगरानी।
पत्थरी, डाइभर्टिकुला, वा विदेशी वस्तुहरू पहिचान गर्न बारम्बार हुने मूत्रमार्गको संक्रमण।
यान्त्रिक अवरोध वा इन्ट्राभेसिकल घाउहरू बहिष्कार गर्न तल्लो मूत्रमार्गका लक्षणहरू।
हस्तक्षेप योजनाको लागि साइट, लम्बाइ, र क्यालिबर परिभाषित गर्न मूत्रमार्गको स्ट्रिक्चर मूल्याङ्कन।
विदेशी शरीर निकाल्ने, स्टेन्ट राख्ने र हटाउने।
पेल्भिक शल्यक्रिया वा विकिरण पछि फिस्टुला, नेक्रोसिस, वा विकिरण सिस्टिटिसको लागि मूल्याङ्कन।
लक्ष्यहरू (निदान बनाम सम्भावित उपचार), चरणहरू, संवेदनाहरू, र सम्भावित प्रक्रिया पछिका लक्षणहरू व्याख्या गर्नुहोस्।
इतिहास, एलर्जी, औषधि, र कल्चर परिणामहरूको समीक्षा गर्नुहोस्; नीति अनुसार एन्टीकोगुलेसन र एन्टिबायोटिक व्यवस्थापन गर्नुहोस्।
उपकरणको तयारी जाँच गर्नुहोस्: स्कोप इन्टिग्रिटी, उपकरण सेट, सिँचाइ, र रेकर्डिङ प्रणाली।
संकेत गरिए अनुसार पोजिसन (लिथोटोमी वा डोर्सल रिकम्बेन्ट), स्टेराइल प्रेप, र जेल एनेस्थेटिक।
प्रत्यक्ष दृष्टि अन्तर्गत अगाडि बढ्नुहोस्; कहिल्यै पनि प्रतिरोधलाई पार नगर्नुहोस्।
आइसोटोनिक सिंचाईको साथ एकरूप फैलावट कायम राख्नुहोस्; व्यवस्थित मूत्राशय सर्वेक्षण गर्नुहोस्।
योजना अनुसार हस्तक्षेप गर्नुहोस् (बायोप्सी, हेमोस्टेसिस, ढुङ्गा निकाल्ने, स्टेन्ट कार्यहरू) र छविहरू सहित कागजात गर्नुहोस्।
हाइड्रेशनलाई प्रोत्साहन गर्नुहोस्; एनाल्जेसिया मार्गदर्शन र रातो-झण्डा लक्षणहरू (ज्वरो, अवधारण, भारी जम्ने) प्रदान गर्नुहोस्।
रोगविज्ञान, निगरानी अन्तरालहरू, र लक्षण पुनर्मूल्याङ्कनको लागि अनुगमन तालिका बनाउनुहोस्।
पानोरामिक स्वीपबाट सुरु गर्नुहोस्; प्रकाश/लाभ समायोजन गर्नुहोस्; स्थानिय अभिमुखीकरण कायम राख्न घुमाउनुहोस्।
आकार, रंग, संवहनी, समोच्च, किनारा, र छिद्रहरूको निकटताद्वारा घाउहरू चित्रण गर्नुहोस्।
उपयुक्त आकारको बायोप्सी फोर्सेप्स प्रयोग गर्नुहोस्; सटीक स्थान अनुसार नमूनाहरू लेबल गर्नुहोस्।
सूक्ष्म समतल घाउहरूको पहिचान सुधार गर्न डिजिटल कन्ट्रास्ट वा फ्लोरोसेन्स मोडहरू (जहाँ उपलब्ध छ) विचार गर्नुहोस्।
TURBT समर्थन: घाउहरूको नक्सा, बायोप्सी किनाराहरू, उपग्रहहरू पहिचान गर्नुहोस्; घडी-अनुहार अभिमुखीकरणको साथ कागजात।
ढुङ्गा व्यवस्थापन: सानो क्याल्कुलीको टोकरी; ठूला ढुङ्गाहरू (अल्ट्रासोनिक, वायमेटिक, लेजर) टुक्रा पार्नुहोस् र टुक्राहरू निकाल्नुहोस्।
स्ट्रिक्चर व्यवस्थापन: शरीर रचना परिभाषित गर्नुहोस्; उपयुक्त भएमा फैलावट वा चीरा गर्नुहोस्; लामो भागहरूको लागि मूत्रमार्गको योजना बनाउनुहोस्।
हेमोस्टेसिस: रूढिवादी ऊर्जा सेटिङहरू र स्पष्ट दृश्यावलोकनको साथ रक्तस्राव नियन्त्रणलाई सटीक गर्नुहोस्।
स्टेन्टको काम: ट्राइगोन र ओरिफिसहरूको स्थिर दृश्यको साथ सटीक प्लेसमेन्ट र हटाउने।
UTI: उचित छनोट, बाँझ प्रविधि, र पुन: प्रशोधन अनुशासनको साथ घटाउनुहोस्; लगातार ज्वरो वा पार्श्व दुखाइको मूल्याङ्कन गर्नुहोस्।
हेमेटुरिया: सामान्यतया आफैंमा सीमित; हाइड्रेसन र फिर्ता सावधानीहरू दिनुहोस्।
प्वाल पार्ने: दुर्लभ; विशेष गरी स्ट्रिक्चरहरूमा, अन्धा बलबाट बच्नुहोस्; गम्भीरताको आधारमा क्याथेटर ड्रेनेजदेखि मर्मतसम्मको व्यवस्थापन गर्नुहोस्।
दुखाइ/आघात: स्नेहन, सही आकार चयन, र कोमल ह्यान्डलिङ द्वारा कम गर्नुहोस्।
तरल पदार्थको ओभरलोड: लामो रिसेक्शनहरूमा इनफ्लो/आउटफ्लो निगरानी गर्नुहोस्; ऊर्जा मोडालिटीसँग उपयुक्त हुँदा आइसोटोनिक सिंचाई प्रयोग गर्नुहोस्।
प्रयोगको बिन्दु हेरचाह: बायोफिल्म रोक्न पूर्व-सफाई; डुबाउनु अघि चुहावट परीक्षण।
म्यानुअल सफाई: इन्जाइम्याटिक डिटर्जेन्ट र IFU प्रति च्यानल ब्रशिंग।
उच्च-स्तरीय कीटाणुशोधन वा जीवाणुमुक्ति: मान्य रसायनशास्त्र वा कम-तापमान प्रणाली; पूर्ण सुकाउने र सुरक्षित भण्डारण।
स्वचालन: AER हरूले प्यारामिटरहरूलाई मानकीकृत गर्छन्; तालिम र लेखापरीक्षणहरूले अनुपालनलाई कायम राख्छन्।
एकल-प्रयोग विकल्प: पुन: प्रशोधन क्षमता सीमित भएको वा प्रकोप नियन्त्रण सर्वोपरि भएको ठाउँमा उपयोगी।
रिजोल्युसन/गतिशील दायरा: उज्यालो प्रतिबिम्ब र छायादार अवशेषहरूमा विवरणहरू सुरक्षित गर्नुहोस्।
रङ सत्य/सेतो सन्तुलन: सही रङले नियोप्लासियाबाट सूजन छुट्याउन मद्दत गर्छ।
छवि स्थिरता: एर्गोनोमिक डिजाइन, सहज विक्षेपण, कुहिरो प्रतिरोधी कोटिंग्स, र न्यानो सिंचाई।
कागजात: सबै क्षेत्रहरूको मानक दृश्यहरू र प्रतिनिधि घाउ छविहरू/क्लिपहरू।
सन्तुलित ग्रिपहरू, घुमाउन मिल्ने कनेक्टरहरू, र माइक्रो-ब्रेकहरूले चिकित्सकको थकान कम गर्छन्।
चरण-दर-चरण कथन र गोपनीयता आश्वासनले बिरामीको आराम र विश्वासमा सुधार ल्याउँछ।
एनाल्जेसिकमा सामयिक जेल र NSAIDs देखि लिएर चयन गरिएका केसहरूमा न्यूनतम बेहोश पार्ने औषधिहरू सम्म समावेश छन्।
कार्यालय निदान मात्रा, शल्यक्रिया जटिलता, बाल चिकित्सा साझेदारी, र क्यान्सर निगरानी कार्यक्रम।
सेन्सर उत्पादन, रिजोल्युसन, रङ स्थिरता, च्यानल आकार, विक्षेपन दायरा, बाहिरी व्यास, प्रकाश, र टिकाउपन।
पूँजीगत लागत बनाम आयु, मर्मत चक्र, ऋणदाताहरू, पुन: प्रशोधन लागत, डिस्पोजेबल बनाम पुन: प्रयोगयोग्य वस्तुहरू, सेवा सम्झौताहरू, र अद्यावधिकहरू।
छवि खिच्ने/EHR जडान, भण्डारण रसद, सूची, र कर्मचारी प्रशिक्षण/क्षमता प्रमाणीकरण।
शीथ वेयर, लेन्स स्क्र्याच, स्टेयरिङ प्ले, र कनेक्टर इन्टिग्रिटीको लागि निर्धारित निरीक्षण।
तरल पदार्थ प्रवेश र इलेक्ट्रोनिक क्षति रोक्न चुहावट परीक्षण।
बिरामी/अपरेटरसँग प्रत्येक प्रयोगलाई जोड्ने घटना लगहरू; लक्षित पुन: तालिममा प्रवृत्ति मर्मत।
प्रोसेसर फर्मवेयर अपडेट र निरन्तर निष्ठाका लागि मनिटर रङ क्यालिब्रेसन।
कार्यालय-आधारित सिस्टोस्कोपीले OR भन्दा बाहिर क्षमता विस्तार गर्छ र प्रतीक्षा समय छोटो बनाउँछ।
भरपर्दो क्यान्सर निगरानीले आपतकालीन प्रस्तुतिहरूलाई कम गर्छ र हेरचाहलाई दिशानिर्देशहरूसँग मिलाउँछ।
बलियो पुन: प्रशोधन वा चयनात्मक एकल-प्रयोग तैनातीले प्रकोप जोखिम र सेवा अवरोधहरू कम गर्छ।
बालरोग: सानो क्षेत्र, न्यूनतम आघात, परिवार-केन्द्रित सञ्चार, अनुकूलित बेहोश पार्ने औषधि।
न्यूरोजेनिक मूत्राशय: पुरानो सूजन र क्याथेटर-सम्बन्धित परिवर्तनहरूको पूर्वानुमान गर्नुहोस्; विवेकपूर्ण रूपमा बायोप्सी गर्नुहोस्।
एन्टीकोगुलेटेड बिरामीहरू: रक्तस्राव र थ्रोम्बोटिक जोखिमहरू सन्तुलनमा राख्नुहोस्; पेरिप्रोसेडुरल योजनाहरू समन्वय गर्नुहोस्।
विकिरण सिस्टिटिस: कमजोर म्यूकोसा; रूढिवादी ऊर्जा प्रयोग र योजनाबद्ध इन्ट्राभेसिकल थेरापीहरू।
सिमुलेशन, बेन्चटप अभ्यास, र सुपरिवेक्षित केसहरूले साइकोमोटर सीपहरू निर्माण गर्छन्।
माइलस्टोनहरू: ह्यान्डलिंग, व्यवस्थित सर्वेक्षण, घाउको विशेषता वर्णन, आधारभूत हस्तक्षेपहरू।
नर्सहरू र पुन: प्रशोधन कर्मचारीहरूको लागि टोली प्रशिक्षण; क्रस-कभरेजले सेवा निरन्तरता कायम राख्छ।
फोटो कागजात, UTI दर, जटिलताहरू, र बिरामी-रिपोर्ट गरिएका परिणामहरू सहितको लेखा परीक्षण।
एआई-सहायता प्राप्त पत्ता लगाउने: सूक्ष्म घाउहरूलाई फ्ल्याग गर्न र रिपोर्टिङलाई मानकीकृत गर्न एल्गोरिदमहरू।
स्पेक्ट्रल/फ्लोरोसेन्स मोडहरू: समतल घाउहरूको लागि संवेदनशीलता सुधार गर्न डिजिटल कन्ट्रास्ट।
सानो, स्मार्ट, हरियो: पातलो स्कोप, कुशल प्रोसेसर, र जीवनचक्र-सचेत फ्लीटहरू।
टेलि-समर्थन: दोस्रो विचार र टाढाको शिक्षाको लागि सुरक्षित प्रत्यक्ष-दृश्य साझेदारी।
XBX ले आफ्नो सिस्टोस्कोप पोर्टफोलियोलाई एकल-अफ मार्केटिंग सुविधाहरूको सट्टा वास्तविक क्लिनिकल कार्यप्रवाहहरूसँग पङ्क्तिबद्ध गर्न स्पष्टता, स्थिरता र निरन्तरताको वरिपरि राख्छ।
स्पष्टता: स्थिर रङ, फराकिलो गतिशील दायरा, र एन्टी-फग अप्टिक्समा जोड दिँदा शंकास्पद समतल घाउहरूबाट सूजन छुट्याउन र ट्युमरको सिमानालाई आत्मविश्वासका साथ नक्सा गर्न मद्दत गर्छ।
स्थिरता: आकार/मोडेलहरूमा एर्गोनोमिक समानताले पुन: सिकाइ कम गर्छ; च्यानल अनुकूलताले उपकरण सेटहरूलाई एकरूपता दिन्छ; क्याप्चर नियन्त्रणहरूले कागजातलाई मानकीकृत गर्छ।
निरन्तरता: स्थापना तालिम, कर्मचारी कारोबारको लागि रिफ्रेसरहरू, र सेवा मार्गहरूले अपटाइमलाई प्राथमिकता दिन्छन्; मिश्रित पुन: प्रयोगयोग्य/एकल-प्रयोग रणनीतिहरूले संक्रमण नियन्त्रण र समय तालिका आवश्यकताहरूलाई सम्बोधन गर्छन्।
नाराको सट्टा योगदानमा ध्यान केन्द्रित गरेर, XBX ले वर्षौंको प्रयोगमा सुरक्षित, भरपर्दो, र बिरामी-केन्द्रित सिस्टोस्कोपी कार्यक्रमहरूलाई दिगो बनाउन युरोलोजी टोलीहरूलाई समर्थन गर्दछ।
सिस्टोस्कोप युरोलोजीको आधारशिला बनेको छ किनभने यसले निदानात्मक निश्चितता, चिकित्सकीय शुद्धता, र बिरामी-केन्द्रित दक्षतालाई एउटै उपकरणमा एकताबद्ध गर्दछ। कठोर अप्टिक्सदेखि लचिलो HD भिडियो र छनौट एकल-प्रयोग विकल्पहरूसम्म, यसको विकासले चिकित्सकहरूले चीरा बिना के देख्न र गर्न सक्छन् भन्ने कुरालाई निरन्तर विस्तार गरेको छ। अनुशासित पुन: प्रशोधन, विचारशील खरिद, बलियो प्रशिक्षण, र XBX जस्ता योगदान-उन्मुख निर्माताहरूको साथ, सिस्टोस्कोपीले आगामी दशकहरूमा मूत्राशय र मूत्रमार्ग अवस्थाहरूको लागि सुरक्षित, समयमै र प्रभावकारी हेरचाहलाई निरन्तरता दिनेछ।
सिस्टोस्कोपहरू मूत्राशयको क्यान्सर निगरानी, हेमेटुरिया अनुसन्धान, स्ट्रिक्चर मूल्याङ्कन, पत्थरी व्यवस्थापन, र बारम्बार हुने मूत्रमार्गको संक्रमणको लागि प्रयोग गरिन्छ।
कठोर सिस्टोस्कोपहरूले उत्कृष्ट अप्टिक्स र बलियो च्यानलहरू प्रदान गर्छन्, जुन शल्यक्रिया प्रक्रियाहरूको लागि आदर्श हो, जबकि लचिलो सिस्टोस्कोपहरूले बिरामीहरूलाई थप आराम प्रदान गर्छन् र प्रायः कार्यालय निदानमा प्रयोग गरिन्छ।
भिडियो सिस्टोस्कोपहरूले उच्च-परिभाषा इमेजिङ, वास्तविक-समय कागजात, र शिक्षण र गुणस्तर आश्वासनको लागि साझा विचारहरू प्रदान गर्न चिप-अन-टिप डिजिटल सेन्सरहरू प्रयोग गर्छन्।
अस्पतालहरूले कडाइका साथ पुन: प्रशोधन प्रोटोकलहरू पालना गर्नुपर्छ, आवश्यक पर्दा एकल-प्रयोग सिस्टोस्कोपहरू विचार गर्नुपर्छ, र चुहावट परीक्षण, उच्च-स्तरीय कीटाणुशोधन, र प्रदूषण रोक्नको लागि उचित भण्डारण सुनिश्चित गर्नुपर्छ।
मुख्य कारकहरूमा छवि रिजोल्युसन, च्यानल आकार, बिरामीको आरामको लागि बाहिरी व्यास, टिकाउपन, पुन: प्रशोधनको लागत, सेवा समर्थन, र अस्पताल कार्यप्रवाहसँग अनुकूलता समावेश छन्।
सामयिक एनेस्थेटिक जेल, लुब्रिकेशन, कोमल इन्सर्सन प्रविधि, उपयुक्त स्कोप साइजिङ, र बिरामीसँग स्पष्ट सञ्चार मार्फत आराम सुधार हुन्छ।
बायोप्सी फोर्सेप्स, स्टोन बास्केट, लेजर फाइबर, क्युटरी इलेक्ट्रोड र स्टेन्ट ग्रासरहरू सिस्टोस्कोप कार्य गर्ने च्यानलहरू मार्फत पार गर्न सकिने उपकरणहरू हुन्।
यसले प्रारम्भिक पहिचान, ट्युमर साइटहरूको म्यापिङ, लक्षित बायोप्सी, र पुनरावृत्तिको लागि निरन्तर निगरानी सक्षम बनाउँछ, जसले गर्दा यसलाई मूत्राशयको क्यान्सर हेरचाहमा सुनौलो मानक बनाउँछ।
प्रतिलिपि अधिकार © २०२५। गीकभ्यालु सबै अधिकार सुरक्षित।प्राविधिक सहयोग: TiaoQingCMS