Índice
Un cistoscopio é un instrumento endoscópico especializado que se emprega para visualizar directamente a uretra e a vexiga para o seu diagnóstico e tratamento. Insértese a través da abertura da uretra e leva iluminación e feixes de fibra óptica ou un sensor dixital para transmitir imaxes de alta resolución. Ao proporcionar vistas en tempo real da mucosa, as lesións e os dispositivos dentro do tracto urinario inferior, un cistoscopio permite realizar biopsias específicas, recuperar cálculos, apoiar a resección tumoral e manipular stents (a miúdo na mesma sesión), o que reduce a incerteza, acurta as vías clínicas e mellora os resultados.
Cando os pacientes presentan hematuria, infeccións recorrentes, síntomas do tracto urinario inferior, dor pélvica inexplicable ou antecedentes de cancro de vexiga, a velocidade e a precisión son fundamentais. As probas de imaxe como a ecografía e a TC poden suxerir anomalías, pero non poden substituír a visión directa que proporciona un cistoscopio. A cistoscopia aclara se unha sombra é unha lesión ou un pregamento, se un cálculo está incrustado ou móbil e se unha estenose é curta, anular ou de segmento longo. Esta fidelidade impulsa unha estadificación correcta, unha terapia axeitada e un seguimento eficiente.
A visualización directa mellora a certeza diagnóstica e guía a intervención inmediata.
O diagnóstico e o tratamento combinados nunha única consulta reducen a exposición á anestesia.
A documentación en tempo real facilita a comunicación do equipo, a docencia e a mellora da calidade.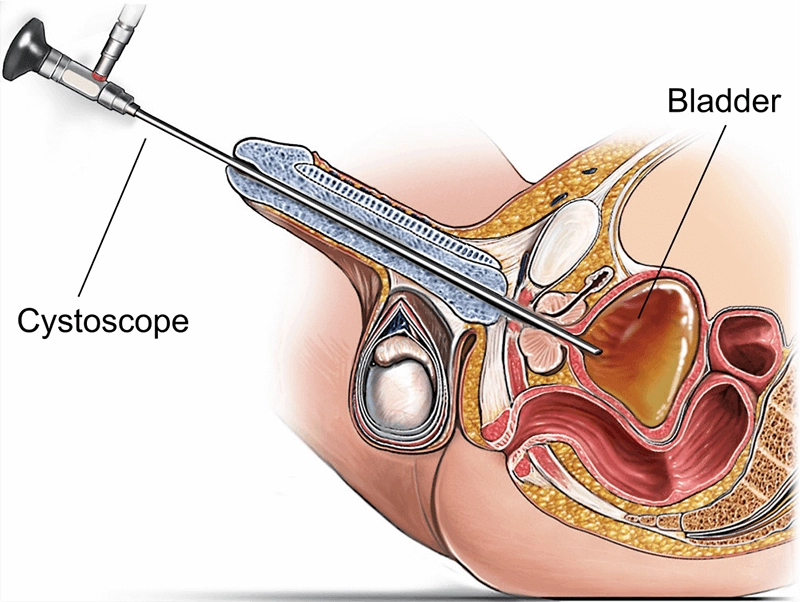
Os pioneiros de finais do século XIX demostraron que a luz e as lentes podían facer visible o tracto urinario, aínda que os primeiros dispositivos eran ríxidos, voluminosos e tenues. A fibra óptica de mediados do século XX mellorou o brillo e a flexibilidade, o que permitiu a cistoscopia diagnóstica en consultas. A adopción de sensores dixitais con chip na punta trouxo imaxes de alta definición, mellor rendemento en pouca luz e rexistro fiable. Máis recentemente, os cistoscopios de uso único ampliaron as opcións para o control de infeccións e a rápida resposta en entornos de alto rendemento.
Era da fibra óptica: os feixes coherentes levaban imaxes a un ocular, pero eran propensos a formar "puntos negros" pola rotura da fibra.
Era do vídeo dixital: os sensores CMOS distais proporcionaban HD, fidelidade de cor e gravación sinxela para adestramento e control de calidade.
Vías desbotables: elimináronse os pasos de reprocesamento a expensas do custo e o desperdicio de consumibles por caso.
A anatomía do tracto urinario inferior determina o diámetro do endoscopio, a flexibilidade e a estratexia de manobra. Nos homes, a curvatura e o ton do esfínter fan que sexa esencial un avance suave e ben lubricado; nas mulleres, a uretra é máis curta e recta, pero require unha asepsia meticulosa. Na vexiga, unha inspección sistemática abrangue o trígono, os orificios ureteráis, a crista interureteral, a cúpula e as paredes posterior, lateral e anterior.
Uretra masculina: meato → fosa navicular → peneana → bulbar → membranosa → uretra prostática → colo da vexiga.
Uretra feminina: percorrido máis curto con diferentes angulacións e prioridades de prevención de infeccións.
Puntos de referencia da vexiga: trígono, orificios ureteráis, crista interureteral e cúpula que requiren distensión e angulación axeitadas.
Tubo e vaíña de inserción: biocompatibles, resistentes ás dobras, dimensionados para a comodidade e o acceso a través de estenoses.
Óptica e imaxe: feixes de fibra ou CMOS distal; fiestras antivaho, hidrófilas ou resistentes aos arañazos.
Iluminación: Fontes LED con intensidade axustable para campos pálidos ou hemorráxicos.
Desviación e dirección: controlan as rodas para a desviación cara arriba/abaixo (e ás veces lateral) en visores flexibles.
Canles de traballo e irrigación: pasaxe de instrumentos e distensión constante; as canles duplas melloran a estabilidade.
Asa e interface de usuario: asas ergonómicas, botóns de captura/conxelación e xestión de cables para un control sen fatiga.
Conectividade: monitores/procesadores con almacenamento de imaxes, exportación DICOM e integración de rede segura.
Cistoscopio ríxido: óptica excelente e canles robustas; úsase a miúdo para fluxos de traballo cirúrxicos (por exemplo, soporte de RTUV, traballo con pedra).
Cistoscopio flexible: maior comodidade e alcance; ideal para diagnóstico e vixilancia en consultorios.
Cistoscopio de vídeo (con chip na punta): imaxes e gravación en alta definición para a percepción situacional do equipo e a docencia.
Cistoscopio de uso único: vantaxe no control de infeccións e dispoñibilidade previsible; maior custo dos consumibles por caso.
Variantes pediátricas: diámetros reducidos, curvas máis suaves e microinstrumentos compatibles.
Hematuria visible ou microscópica para localizar a hemorraxia e descartar unha neoplasia maligna.
Vixilancia do cancro de vexiga para detectar recorrencias e guiar a terapia intravesical.
Infeccións urinarias recorrentes para identificar cálculos, divertículos ou corpos estraños.
Síntomas do tracto urinario inferior para descartar obstrución mecánica ou lesións intravesicais.
Avaliación da estenose uretral para definir o sitio, a lonxitude e o calibre para a planificación da intervención.
Recogida de corpos estraños, colocación e retirada de stents.
Avaliación despois de cirurxía pélvica ou radioterapia para detectar fístulas, necrose ou cistite por radiación.
Explicar os obxectivos (diagnóstico fronte a posible tratamento), os pasos, as sensacións e os posibles síntomas posteriores ao procedemento.
Revisar o historial, as alerxias, os medicamentos e os resultados dos cultivos; xestionar a anticoagulación e os antibióticos segundo a política.
Comprobar a dispoñibilidade do equipamento: integridade do endoscopio, conxuntos de instrumentos, sistemas de irrigación e rexistro.
Posición (litotomía ou decúbito dorsal), preparación estéril e anestesia en xel segundo se indique.
Avanza baixo visión directa; nunca force a resistencia.
Manter unha distensión uniforme con irrigación isotónica; realizar unha exploración sistemática da vexiga.
Intervir segundo o planificado (biopsia, hemostase, recuperación de cálculos, tarefas de colocación de stents) e documentar con imaxes.
Fomentar a hidratación; proporcionar orientación sobre analxesia e síntomas de alerta (febre, retención, coágulos abundantes).
Programar seguimento para a patoloxía, intervalos de vixilancia e reavaliación dos síntomas.
Comezar con percorridos panorámicos; axustar a luz/ganancia; rotar para manter a orientación espacial.
Caracterizar as lesións por tamaño, cor, vascularización, contorno, bordos e proximidade aos orificios.
Empregar pinzas de biopsia do tamaño axeitado; etiquetar as mostras coa súa localización precisa.
Considere o uso de contraste dixital ou modos de fluorescencia (cando estean dispoñibles) para mellorar a detección de lesións planas sutís.
Soporte para TURBT: mapear lesións, realizar biopsias de bordos, identificar satélites; documentar coa orientación da esfera dun reloxo.
Xestión de cálculos: retirar cálculos pequenos en cestos; fragmentar cálculos máis grandes (ultrasóns, pneumáticos, láser) e recuperar fragmentos.
Manexo da estenose: definir a anatomía; realizar a dilatación ou incisión cando sexa apropiado; planificar a uretroplastia para segmentos máis longos.
Hemostase: control preciso da hemorraxia con axustes de enerxía conservadores e visualización clara.
Traballo con stent: colocación e extracción precisas con visión estable do trígono e dos orificios.
ITU: reducir con selección axeitada, técnica estéril e disciplina de reprocesamento; avaliar febre persistente ou dor no flanco.
Hematuria: xeralmente autolimitada; administrar hidratación e volver tomar precaucións.
Perforación: rara; evitar a forza cega, especialmente en estenoses; xestionar desde a drenaxe con catéter ata a reparación en función da gravidade.
Dor/trauma: minimizar mediante lubricación, selección do tamaño correcto e manipulación suave.
Sobrecarga de fluídos: monitorizar a entrada/saída en reseccións longas; usar irrigación isotónica cando sexa compatible coa modalidade enerxética.
Coidado no punto de uso: limpeza previa para evitar a formación de biopelículas; proba de fugas antes da inmersión.
Limpeza manual: deterxentes encimáticos e cepillado de canais segundo as instrucións de uso.
Desinfección ou esterilización de alto nivel: produtos químicos validados ou sistemas de baixa temperatura; secado completo e almacenamento protexido.
Automatización: os AER estandarizan os parámetros; a formación e as auditorías manteñen o cumprimento.
Opción de uso único: útil cando a capacidade de reprocesamento é limitada ou o control de brotes é primordial.
Resolución/rango dinámico: preservar os detalles en reflexos brillantes e recunchos sombreados.
Verdade da cor/balance de brancos: unha cor precisa axuda a distinguir a inflamación da neoplasia.
Estabilidade da imaxe: deseño ergonómico, deflexión suave, revestimentos antivaho e irrigación con calor.
Documentación: vistas estándar de todas as rexións e imaxes/clips representativos das lesións.
As empuñaduras equilibradas, os conectores xiratorios e as microroturas reducen a fatiga do médico.
A narración paso a paso e as garantías de privacidade melloran a comodidade e a confianza do paciente.
A analxesia varía desde xeles tópicos e AINE ata sedación mínima en casos seleccionados.
Volume de diagnósticos en consulta, complexidade operatoria, porcentaxe pediátrica e programa de vixilancia do cancro.
Xeración de sensores, resolución, estabilidade da cor, tamaños de canles, rango de deflexión, diámetros exteriores, iluminación e durabilidade.
Custo de capital fronte a vida útil, ciclos de reparación, préstamos, custos de reprocesamento, materiais desbotables fronte a materiais reutilizables, contratos de servizo e actualizacións.
Captura de imaxes/conectividade EHR, loxística de almacenamento, inventario e formación do persoal/validación de competencias.
Inspeccións programadas para o desgaste da vaíña, rabuñaduras das lentes, folgura da dirección e integridade do conector.
Probas de fugas para evitar a entrada de fluídos e danos electrónicos.
Rexistros de eventos que vinculan cada uso co paciente/operador; reparacións de tendencias para a reeducación obxectivo.
Actualizacións do firmware do procesador e calibración da cor do monitor para unha fidelidade consistente.
A cistoscopia en consulta amplía a capacidade máis alá do quirófano e acurta os tempos de espera.
A vixilancia fiable do cancro reduce as presentacións de emerxencia e aliña a atención coas directrices.
O reprocesamento robusto ou a implementación selectiva de uso único reducen o risco de brotes e as interrupcións do servizo.
Pediatría: endoscopios máis pequenos, trauma mínimo, comunicación centrada na familia, sedación adaptada.
Vexiga neuroxénica: anticipar a inflamación crónica e os cambios relacionados co catéter; realizar unha biopsia con criterio.
Pacientes anticoagulados: equilibrar os riscos de hemorraxia e trombóticos; coordinar os plans periprocedimentos.
Cistite por radiación: mucosa friable; uso conservador de enerxía e terapias intravesicais planificadas.
A simulación, a práctica de laboratorio e os casos supervisados desenvolven as habilidades psicomotoras.
Fitos: manexo, estudo sistemático, caracterización das lesións, intervencións básicas.
Formación de equipos para enfermeiras e persoal de reprocesamento; a cobertura cruzada mantén a continuidade do servizo.
Auditoría con documentación fotográfica, taxas de infeccións urinarias, complicacións e resultados comunicados polos pacientes.
Detección asistida por IA: algoritmos para sinalizar lesións sutís e estandarizar a notificación.
Modos espectrais/de fluorescencia: contraste dixital para mellorar a sensibilidade en lesións planas.
Máis pequenos, máis intelixentes, máis ecolóxicos: osciloscopios máis finos, procesadores eficientes e frotas que respectan o ciclo de vida.
Teleasistencia: uso compartido seguro de visualización en directo para segundas opinións e educación remota.
XBX posiciona a súa carteira de cistoscopios en torno á claridade, a consistencia e a continuidade para aliñarse cos fluxos de traballo clínicos reais en lugar de con funcións de mercadotecnia puntuais.
Claridade: a énfase na cor estable, o amplo rango dinámico e a óptica antivaho axudan a distinguir a inflamación das lesións planas sospeitosas e a mapear os bordos tumorais con confianza.
Coherencia: a semellanza ergonómica entre tamaños/modelos reduce a reaprendizaxe; a compatibilidade de canles mantén os conxuntos de instrumentos uniformes; os controis de captura estandarizan a documentación.
Continuidade: a formación na instalación, os repasos para a rotación de persoal e as vías de servizo priorizan o tempo de funcionamento; as estratexias mixtas reutilizables/de uso único abordan as necesidades de control de infeccións e programación.
Ao centrarse na contribución en lugar dos lemas, XBX axuda aos equipos de uroloxía a manter programas de cistoscopia seguros, fiables e centrados no paciente ao longo de anos de uso.
O cistoscopio segue a ser unha pedra angular da uroloxía porque une a certeza diagnóstica, a precisión terapéutica e a eficiencia centrada no paciente nun único instrumento. Desde a óptica ríxida ata o vídeo HD flexible e as opcións selectivas de uso único, a súa evolución ampliou constantemente o que os médicos poden ver e facer sen incisións. Cun reprocesamento disciplinado, unha adquisición coidadosa, unha formación sólida e fabricantes orientados á contribución como XBX, a cistoscopia seguirá a afianzar unha atención segura, oportuna e eficaz para as afeccións da vexiga e da uretra nas próximas décadas.
Os cistoscopios utilízanse para a vixilancia do cancro de vexiga, a investigación da hematuria, a avaliación de estenoses, o tratamento de cálculos e as infeccións urinarias recorrentes.
Os cistoscopios ríxidos proporcionan unha óptica excelente e canles robustas, ideais para procedementos cirúrxicos, mentres que os cistoscopios flexibles ofrecen máis comodidade para os pacientes e úsanse a miúdo en diagnósticos de consulta.
Os videocistoscopios empregan sensores dixitais con chip na punta para proporcionar imaxes de alta definición, documentación en tempo real e vistas compartidas para a docencia e o control de calidade.
Os hospitais deben seguir protocolos estritos de reprocesamento, considerar o uso de cistoscopios dun só uso cando sexa necesario e garantir probas de fugas, desinfección de alto nivel e almacenamento axeitado para evitar a contaminación.
Os factores clave inclúen a resolución da imaxe, o tamaño da canle, o diámetro exterior para a comodidade do paciente, a durabilidade, o custo do reprocesamento, o soporte técnico e a compatibilidade cos fluxos de traballo hospitalarios.
A comodidade mellórase mediante xeles anestésicos tópicos, lubricación, técnicas de inserción suaves, un tamaño axeitado do endoscopio e unha comunicación clara co paciente.
Entre os instrumentos que se poden pasar a través dos canais de traballo do cistoscopio están as pinzas de biopsia, as cestas para cálculos, as fibras láser, os eléctrodos de cauterio e as pinzas para stents.
Permite a detección precoz, o mapeo de sitios tumorais, as biopsias dirixidas e a vixilancia continua da recorrencia, o que o converte nun estándar de ouro no tratamento do cancro de vexiga.
Dereitos de autor © 2025. Geekvalue. Todos os dereitos reservados.Soporte técnico: TiaoQingCMS