Sommario
Il cistoscopio è uno strumento endoscopico specializzato utilizzato per visualizzare direttamente l'uretra e la vescica a scopo diagnostico e terapeutico. Inserito attraverso l'orifizio uretrale, il cistoscopio è dotato di illuminazione e di fasci di fibre ottiche o di un sensore digitale per trasmettere immagini ad alta risoluzione. Fornendo immagini in tempo reale di mucosa, lesioni e dispositivi all'interno del tratto urinario inferiore, il cistoscopio consente di eseguire biopsie mirate, rimozione di calcoli, supporto alla resezione tumorale e manipolazione di stent, spesso nella stessa seduta, riducendo l'incertezza, abbreviando i percorsi clinici e migliorando i risultati.
Quando i pazienti presentano ematuria, infezioni ricorrenti, sintomi del tratto urinario inferiore, dolore pelvico inspiegabile o una storia di cancro alla vescica, velocità e accuratezza sono fondamentali. Diagnostica per immagini come ecografia e TC possono suggerire anomalie, ma non possono sostituire la visione diretta fornita da un cistoscopio. La cistoscopia chiarisce se un'ombra è una lesione o una piega, se un calcolo è incorporato o mobile e se una stenosi è corta, anulare o lunga. Questa fedeltà favorisce una stadiazione corretta, una terapia appropriata e un follow-up efficiente.
La visualizzazione diretta migliora la certezza diagnostica e guida l'intervento immediato.
La diagnosi e il trattamento combinati in un'unica seduta riducono l'esposizione all'anestesia.
La documentazione in tempo reale supporta la comunicazione di gruppo, l'insegnamento e il miglioramento della qualità.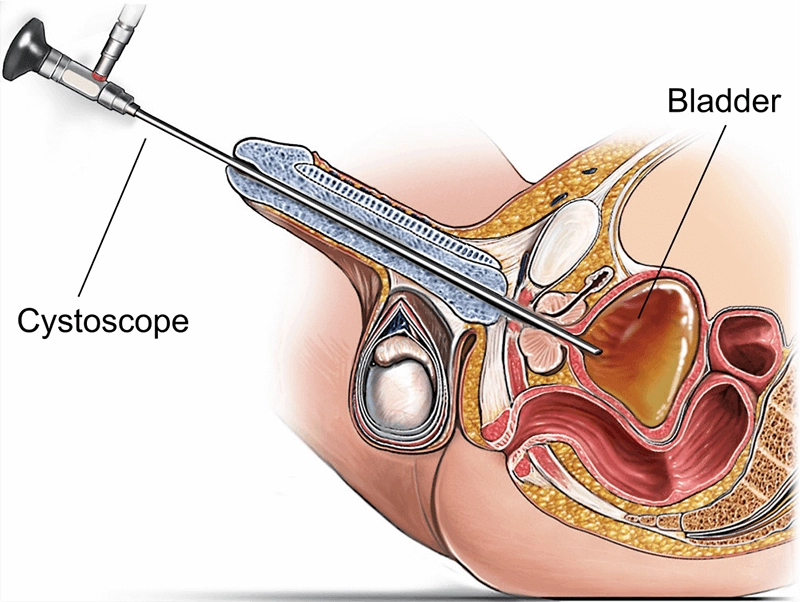
I pionieri della fine del XIX secolo dimostrarono che luce e lenti potevano rendere visibile il tratto urinario, sebbene i primi dispositivi fossero rigidi, ingombranti e poco luminosi. A metà del XX secolo, la fibra ottica migliorò la luminosità e la flessibilità, consentendo la cistoscopia diagnostica ambulatoriale. L'adozione di sensori digitali chip-on-tip ha portato immagini ad alta definizione, migliori prestazioni in condizioni di scarsa illuminazione e una registrazione affidabile. Più recentemente, i cistoscopi monouso hanno ampliato le opzioni per il controllo delle infezioni e una rapida esecuzione in contesti ad alta produttività.
Era della fibra ottica: i fasci coerenti trasportavano le immagini verso un oculare, ma erano soggetti a "punti neri" dovuti alla rottura delle fibre.
Era del video digitale: i sensori CMOS distali fornivano HD, fedeltà dei colori e facilità di registrazione per la formazione e il controllo qualità.
Percorsi monouso: eliminazione delle fasi di rielaborazione a scapito dei costi dei materiali di consumo e degli sprechi per confezione.
L'anatomia del tratto urinario inferiore determina il diametro, la flessibilità e la strategia di manovra dell'endoscopio. Nei maschi, la curvatura e il tono dello sfintere rendono essenziale un avanzamento delicato e ben lubrificato; nelle femmine, l'uretra è più corta e dritta, ma richiede un'asepsi meticolosa. Nella vescica, un'indagine sistematica comprende il trigono, gli orifizi ureterali, la cresta interureterale, la cupola, le pareti posteriore, laterale e anteriore.
Uretra maschile: meato → fossa navicolare → peniena → bulbare → membranosa → uretra prostatica → collo vescicale.
Uretra femminile: decorso più breve con diversa angolazione e priorità nella prevenzione delle infezioni.
I punti di riferimento della vescica: trigono, orifizi ureterali, cresta interureterale e cupola richiedono distensione e angolazione adeguate.
Tubo di inserimento e guaina: biocompatibili, resistenti alle pieghe, dimensionati per garantire comfort e accesso attraverso le stenosi.
Ottica e imaging: fasci di fibre o CMOS distali; finestre antiappannamento, idrofile o antigraffio.
Illuminazione: sorgenti LED con intensità regolabile per campi pallidi o emorragici.
Deflessione e sterzo: volantini di controllo per la deflessione verso l'alto/verso il basso (e talvolta laterale) nei cannocchiali flessibili.
Canali di lavoro e irrigazione: passaggio degli strumenti e distensione costante; i doppi canali migliorano la stabilità.
Impugnatura e interfaccia utente: impugnature ergonomiche, pulsanti di acquisizione/congelamento e gestione dei cavi per un controllo senza affaticamento.
Connettività: monitor/processori con archiviazione delle immagini, esportazione DICOM e integrazione di rete sicura.
Cistoscopio rigido: ottica eccellente e canali robusti; spesso utilizzato per flussi di lavoro operativi (ad esempio, supporto TURBT, lavorazione dei calcoli).
Cistoscopio flessibile: maggiore comfort e portata; ideale per la diagnostica e la sorveglianza in ambulatorio.
Cistoscopio video (chip-on-tip): immagini e registrazioni HD per la consapevolezza situazionale del team e per l'insegnamento.
Cistoscopio monouso: vantaggio nel controllo delle infezioni e disponibilità prevedibile; costo più elevato dei materiali di consumo per caso.
Varianti pediatriche: diametri ridotti, curve più dolci e microstrumenti compatibili.
Esame dell'ematuria visibile o microscopica per localizzare il sanguinamento ed escludere la malignità.
Sorveglianza del cancro alla vescica per rilevare recidive e guidare la terapia intravescicale.
Infezioni ricorrenti del tratto urinario per identificare calcoli, diverticoli o corpi estranei.
Sintomi del tratto urinario inferiore per escludere ostruzioni meccaniche o lesioni intravescicali.
Valutazione della stenosi uretrale per definire sede, lunghezza e calibro per la pianificazione dell'intervento.
Recupero di corpi estranei, posizionamento e rimozione di stent.
Valutazione dopo un intervento chirurgico pelvico o una radioterapia per fistole, necrosi o cistite da radiazioni.
Spiega gli obiettivi (diagnostici vs. potenziale trattamento), i passaggi, le sensazioni e i probabili sintomi post-procedura.
Esaminare la storia clinica, le allergie, i farmaci e i risultati delle colture; gestire la terapia anticoagulante e gli antibiotici secondo le norme.
Verificare la prontezza delle apparecchiature: integrità dell'oscilloscopio, set di strumenti, sistemi di irrigazione e di registrazione.
Posizione (litotomia o posizione dorsale sdraiata), preparazione sterile e anestesia in gel come indicato.
Avanzare sotto visione diretta; non forzare mai oltre la resistenza.
Mantenere una distensione uniforme mediante irrigazione isotonica; eseguire un'ispezione sistematica della vescica.
Intervenire come pianificato (biopsia, emostasi, rimozione dei calcoli, interventi con stent) e documentare con immagini.
Incoraggiare l'idratazione; fornire indicazioni sull'analgesia e sui sintomi di allarme (febbre, ritenzione, coaguli consistenti).
Pianificare il follow-up per la patologia, gli intervalli di sorveglianza e la rivalutazione dei sintomi.
Iniziare con panoramiche; regolare la luce/guadagno; ruotare per mantenere l'orientamento spaziale.
Caratterizzare le lesioni in base a dimensioni, colore, vascolarizzazione, contorno, bordi e vicinanza agli orifizi.
Utilizzare pinze per biopsia di dimensioni appropriate; etichettare i campioni in base alla posizione precisa.
Prendere in considerazione le modalità di contrasto digitale o di fluorescenza (ove disponibili) per migliorare il rilevamento di lesioni piatte e sottili.
Supporto TURBT: mappatura delle lesioni, biopsia dei margini, identificazione dei satelliti; documentazione con orientamento a quadrante di orologio.
Gestione dei calcoli: cestello per i calcoli di piccole dimensioni; frammentazione dei calcoli più grandi (ultrasuoni, pneumatici, laser) e recupero dei frammenti.
Gestione della stenosi: definire l'anatomia; eseguire la dilatazione o l'incisione quando appropriato; pianificare l'uretroplastica per i segmenti più lunghi.
Emostasi: controllo preciso del sanguinamento con impostazioni energetiche conservative e visualizzazione chiara.
Intervento con stent: posizionamento e rimozione precisi con visione stabile del trigono e degli orifizi.
Infezione delle vie urinarie: ridurre con una selezione adeguata, una tecnica sterile e una disciplina di riprocessamento; valutare la febbre persistente o il dolore al fianco.
Ematuria: solitamente autolimitante; somministrare idratazione e riprendere le precauzioni.
Perforazione: rara; evitare la forza cieca, soprattutto in caso di stenosi; gestire dal drenaggio con catetere alla riparazione in base alla gravità.
Dolore/trauma: ridurre al minimo mediante lubrificazione, scelta della misura corretta e manipolazione delicata.
Sovraccarico di liquidi: monitorare l'afflusso/deflusso nelle resezioni lunghe; utilizzare l'irrigazione isotonica quando compatibile con la modalità energetica.
Cura nel punto di utilizzo: pre-pulizia per prevenire la formazione di biofilm; test di tenuta prima dell'immersione.
Pulizia manuale: detergenti enzimatici e spazzolatura dei canali come da istruzioni per l'uso.
Disinfezione o sterilizzazione di alto livello: prodotti chimici convalidati o sistemi a bassa temperatura; essiccazione completa e stoccaggio protetto.
Automazione: gli AER standardizzano i parametri; la formazione e gli audit garantiscono la conformità.
Opzione monouso: utile quando la capacità di riprocessamento è limitata o il controllo delle epidemie è fondamentale.
Risoluzione/gamma dinamica: preserva i dettagli nei riflessi luminosi e nelle rientranze ombreggiate.
Verità del colore/bilanciamento del bianco: la precisione del colore aiuta a distinguere l'infiammazione dalla neoplasia.
Stabilità dell'immagine: design ergonomico, deflessione uniforme, rivestimenti antiappannamento e irrigazione riscaldata.
Documentazione: viste standard di tutte le regioni e immagini/clip rappresentative delle lesioni.
Impugnature bilanciate, connettori girevoli e microinterruzioni riducono l'affaticamento del medico.
La narrazione dettagliata e le garanzie sulla privacy aumentano il comfort e la fiducia del paziente.
L'analgesia può variare dai gel topici e dai FANS fino alla sedazione minima in casi selezionati.
Volume di diagnostica ambulatoriale, complessità operatoria, quota pediatrica e programma di sorveglianza del cancro.
Generazione del sensore, risoluzione, stabilità del colore, dimensioni dei canali, intervallo di deflessione, diametri esterni, illuminazione e durata.
Costo del capitale rispetto alla durata di vita, cicli di riparazione, dispositivi in prestito, costi di rielaborazione, materiali monouso rispetto a quelli riutilizzabili, contratti di assistenza e aggiornamenti.
Acquisizione immagini/connettività EHR, logistica di stoccaggio, inventario e formazione del personale/validazione delle competenze.
Ispezioni programmate per verificare l'usura della guaina, i graffi sulle lenti, il gioco dello sterzo e l'integrità dei connettori.
Test di tenuta per prevenire l'ingresso di liquidi e danni elettronici.
Registri degli eventi che collegano ogni utilizzo al paziente/operatore; riparazioni di tendenza per la riqualificazione degli obiettivi.
Aggiornamenti del firmware del processore e calibrazione del colore del monitor per una fedeltà costante.
La cistoscopia ambulatoriale amplia la capacità di intervento oltre la sala operatoria e riduce i tempi di attesa.
Un monitoraggio affidabile del cancro riduce le visite di emergenza e allinea l'assistenza alle linee guida.
Un ritrattamento efficace o un utilizzo selettivo monouso riducono il rischio di epidemie e di interruzioni del servizio.
Pediatria: endoscopi più piccoli, traumi minimi, comunicazione incentrata sulla famiglia, sedazione personalizzata.
Vescica neurologica: prevedere l'infiammazione cronica e i cambiamenti correlati al catetere; eseguire la biopsia con giudizio.
Pazienti in terapia anticoagulante: bilanciare i rischi emorragici e trombotici; coordinare i piani periprocedurali.
Cistite da radiazioni: mucosa friabile; uso conservativo di energia e terapie intravescicali programmate.
La simulazione, la pratica sul campo e i casi supervisionati sviluppano le capacità psicomotorie.
Tappe fondamentali: gestione, indagine sistematica, caratterizzazione delle lesioni, interventi di base.
Formazione di gruppo per infermieri e personale addetto al ritrattamento; la copertura incrociata garantisce la continuità del servizio.
Audit con documentazione fotografica, tassi di infezioni delle vie urinarie, complicazioni e risultati riferiti dai pazienti.
Rilevamento assistito dall'intelligenza artificiale: algoritmi per segnalare lesioni impercettibili e standardizzare la segnalazione.
Modalità spettrali/fluorescenza: contrasto digitale per migliorare la sensibilità delle lesioni piatte.
Più piccoli, più intelligenti, più ecologici: oscilloscopi più sottili, processori efficienti e flotte attente al ciclo di vita.
Tele-supporto: condivisione sicura in tempo reale per secondi pareri e formazione a distanza.
XBX posiziona il suo portafoglio di cistoscopi attorno a chiarezza, coerenza e continuità per allinearsi ai flussi di lavoro clinici reali piuttosto che a funzionalità di marketing una tantum.
Chiarezza: l'enfasi sulla stabilità del colore, l'ampia gamma dinamica e l'ottica antiappannamento aiutano a distinguere l'infiammazione dalle lesioni piatte sospette e a mappare con sicurezza i bordi del tumore.
Coerenza: la coerenza ergonomica tra dimensioni/modelli riduce la necessità di riapprendimento; la compatibilità dei canali mantiene uniformi i set di strumenti; i controlli di acquisizione standardizzano la documentazione.
Continuità: la formazione sull'installazione, gli aggiornamenti per il turnover del personale e i percorsi di assistenza danno priorità ai tempi di attività; le strategie miste riutilizzabili/monouso soddisfano le esigenze di controllo delle infezioni e di programmazione.
Concentrandosi sul contributo piuttosto che sugli slogan, XBX supporta i team di urologia nel sostenere programmi di cistoscopia sicuri, affidabili e incentrati sul paziente nel corso degli anni.
Il cistoscopio rimane un pilastro dell'urologia perché unisce certezza diagnostica, precisione terapeutica ed efficienza incentrata sul paziente in un unico strumento. Dall'ottica rigida al video HD flessibile e alle opzioni monouso selettive, la sua evoluzione ha costantemente ampliato ciò che i medici possono vedere e fare senza incisioni. Grazie a un riprocessamento disciplinato, a un approvvigionamento attento, a una solida formazione e a produttori orientati al contributo come XBX, la cistoscopia continuerà a garantire una cura sicura, tempestiva ed efficace per le patologie vescicali e uretrali nei decenni a venire.
I cistoscopi vengono utilizzati per la sorveglianza del cancro alla vescica, l'indagine sull'ematuria, la valutazione delle stenosi, la gestione dei calcoli e le infezioni ricorrenti del tratto urinario.
I cistoscopi rigidi offrono un'ottica eccellente e canali robusti, ideali per le procedure operative, mentre i cistoscopi flessibili offrono maggiore comfort ai pazienti e sono spesso utilizzati nella diagnostica ambulatoriale.
I cistoscopi video utilizzano sensori digitali chip-on-tip per fornire immagini ad alta definizione, documentazione in tempo reale e visualizzazioni condivise per l'insegnamento e il controllo qualità.
Gli ospedali devono seguire rigidi protocolli di riprocessamento, prendere in considerazione l'uso di cistoscopi monouso quando necessario e garantire test di tenuta, disinfezione di alto livello e conservazione adeguata per prevenire la contaminazione.
I fattori chiave includono la risoluzione dell'immagine, le dimensioni del canale, il diametro esterno per il comfort del paziente, la durata, il costo della rielaborazione, il supporto dell'assistenza e la compatibilità con i flussi di lavoro ospedalieri.
Il comfort è migliorato grazie all'uso di gel anestetici topici, lubrificazione, tecniche di inserimento delicate, dimensioni appropriate dell'endoscopio e una comunicazione chiara con il paziente.
Tra gli strumenti che possono essere inseriti nei canali operativi del cistoscopio ci sono pinze per biopsia, cestelli per calcoli, fibre laser, elettrodi per cauterizzazione e pinze per stent.
Permette la diagnosi precoce, la mappatura dei siti tumorali, biopsie mirate e una sorveglianza continua delle recidive, rendendolo il gold standard nella cura del cancro alla vescica.
Copyright © 2025.Geekvalue Tutti i diritti riservati.Supporto tecnico: TiaoQingCMS