Innehållsförteckning
En koloskopi är en undersökning av tjocktarmen med hjälp av ett flexibelt videokoloskop som skickar högupplösta bilder till en monitor. Vid ett minimalinvasivt besök kan läkaren titta på ändtarmen och tjocktarmen, ta bort polyper, ta små vävnadsprover (biopsier) och stoppa mindre blödningar. Genom att hitta och behandla precancerösa utväxter tidigt – ofta före symtom – minskar koloskopi risken för kolorektal cancer och hjälper till att förklara problem som blödningar eller långvariga tarmförändringar.
Problem med kolorektalt tarm kan växa i tysthet i åratal. En koloskopi kan upptäcka små polyper, dolda blödningar eller inflammation långt innan smärta eller uppenbara symtom uppträder. För vuxna med genomsnittlig risk hjälper borttagning av precancerösa polyper under samma besök till att förebygga cancer. För personer med rektal blödning, järnbristanemi, ett positivt avföringstest, kronisk diarré eller en stark familjehistoria klargör en snabb koloskopi orsaken och vägleder behandlingen. Kort sagt, koloskopet låter din läkare diagnostisera och behandla under ett besök.
Rektalblödning, ihållande magsmärtor, förändringar i tarmvanor, oförklarlig viktminskning
Positivt FIT-test eller avförings-DNA som behöver bekräftas med koloskopi
Järnbristanemi eller långvarig diarré utan tydlig orsak
Tar bort adenom för att blockera vägen "polyp → cancer"
Riktar sig mot biopsier så att diagnosen blir snabbare och mer exakt
Behandlar problem under samma besök (blödningskontroll, dilatation, tatuering)
| Scenario | Koloskopiskt mål | Typiskt resultat |
|---|---|---|
| Screening med genomsnittlig risk | Hitta/ta bort polyper | Avkastning i år om normal |
| Positivt avföringstest | Hitta källan | Biopsi eller polypborttagning |
| Symtom närvarande | Förklara orsaken | Behandlingsplan och uppföljning |
De flesta vuxna med genomsnittlig risk bör börja screena vid den ålder som rekommenderas i riktlinjerna eftersom risken för avancerade polyper ökar med åldern. Om en släkting i första graden hade kolorektal cancer eller ett avancerat adenom, börjar screeningen ofta tidigare – ibland 10 år före släktingens diagnosålder. Personer med ärftliga syndrom eller långvarig inflammatorisk tarmsjukdom behöver en anpassad plan som börjar yngre och upprepas oftare. Dela din familjehistoria så att ditt schema kan anpassas efter dig.
Börja vid den rekommenderade åldern för ditt land eller din region
Om undersökningen är normal och av hög kvalitet, följ standardintervallet
Stöd förebyggande åtgärder med hälsosamma vanor (fiber, aktivitet, rökfri behandling)
Familjehistoria: börja tidigare än genomsnittet
Genetiska syndrom (t.ex. Lynch): börja mycket tidigare, upprepa oftare
Ulcerös kolit/Crohns kolit: börja övervakning efter år av sjukdom
Flera släktingar med kolorektal cancer eller mycket unga diagnoser
Personlig historia av adenom eller serrerade lesioner
Pågående blödning eller anemi trots icke-invasiva tester
| Riskgrupp | Typisk start | Anteckningar |
|---|---|---|
| Genomsnittlig risk | Riktlinjeålder | Längre intervall vid normal undersökning |
| En släkting av första graden | Tidigare start | Stramare uppföljning |
| Ärftliga syndrom | Mycket tidigt | Specialistövervakning |
Frekvens balanserar skydd och praktisk nytta. Om en normal undersökning av hög kvalitet inte visar några polyper, är nästa kontroll vanligtvis flera år bort. Om polyper hittas förkortas intervallet baserat på hur många, hur stora och vilken typ de är; avancerade funktioner innebär närmare uppföljning. Inflammatorisk tarmsjukdom, stark familjehistoria eller dålig förberedelse kan också förkorta tidslinjerna. Ditt nästa förfallodatum beror alltid på dagens resultat – spara din rapport och dela den vid uppföljningar.
Normal, högkvalitativ undersökning: längsta intervall
Ett eller två små lågriskadenom: måttligt intervall
Tre eller fler adenom, stor storlek eller avancerade egenskaper: kortaste intervall
Ofullständig undersökning eller dålig tarmförberedelse → upprepa tidigare
Stark familjehistoria eller genetiskt syndrom → närmare övervakning
Nya "alarm"-symtom → utvärdera omedelbart; vänta inte
| Fynd | Nästa intervall | Kommentar |
|---|---|---|
| Normal, högkvalitativ | Längsta | Återuppta rutinmässig screening |
| Lågriskadenom | Måttlig | Se till att förbereda dig bättre nästa gång |
| Avancerat adenom | Kortast | Expertövervakning rekommenderas |
Du checkar in, går igenom mediciner och allergier och får ett lugnande medel via en intravenös infusion för att lindra svikt. Läkaren för försiktigt fram ett flexibelt koloskop till början av tjocktarmen (blindtarmen). Luft eller CO₂ öppnar tjocktarmen så att slemhinnan kan ses tydligt; HD-video framhäver små, platta lesioner. Polyper kan avlägsnas med en snara eller tång, och blödning kan behandlas. Efter en långsam och noggrann utdragning och dokumentation vilar du kort och åker hem samma dag med en skriftlig rapport.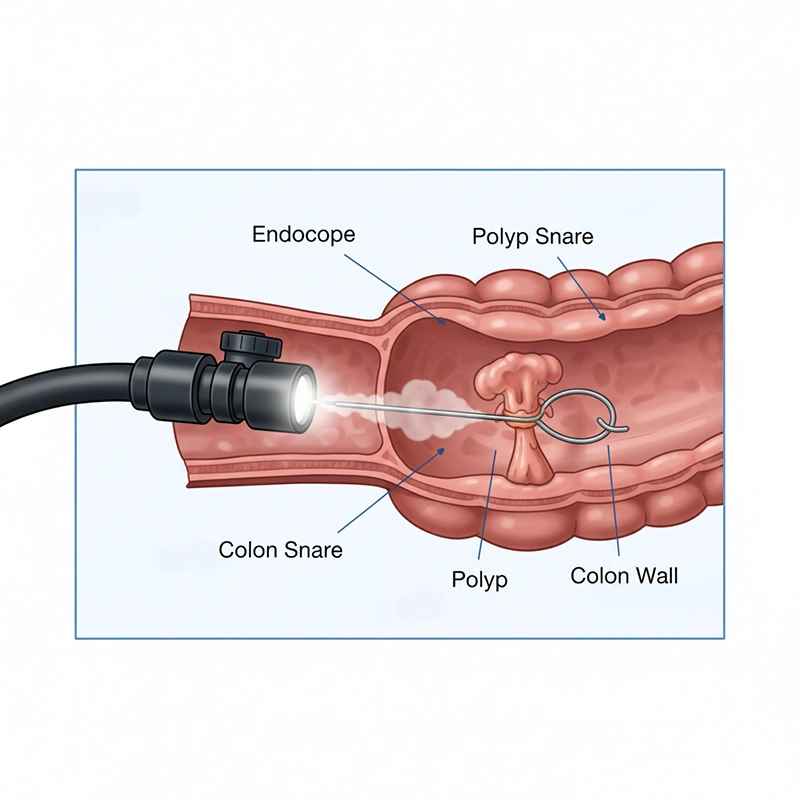
Ankomst: samtycke, säkerhetskontroller, vitala tecken
Sedering: kontinuerlig övervakning för komfort och säkerhet
Undersökning: noggrann inspektion under uttag för att hitta subtila polyper
Eftervård: kort återhämtning, lätt måltid vid helt vakenhet
Fotobekräftelse av cecal intubation (fullständig undersökning)
Tillräcklig tarmförberedelsepoäng för tydliga vyer
Tillräcklig uttagstid för att öka upptäcktsgraden
| Steg | Ändamål | Resultat |
|---|---|---|
| Recension av tarmförberedelser | Fri sikt | Färre missade lesioner |
| Nå blindtarmen | Slutför tentamen | Helkolonbedömning |
| Långsam utsättning | Upptäckt | Högre adenomdetektering |
Koloskopi är mycket säkert, men mindre biverkningar som gaser, uppblåsthet eller dåsighet är vanliga och kortvariga. Mindre vanliga risker inkluderar blödning – vanligtvis efter polypborttagning – och i sällsynta fall perforation (en bristning i tarmen). Att välja en erfaren endoskopist på ett certifierat center minskar dessa risker. Att dela din fullständiga medicinlista (särskilt blodförtunnande medel) och noggrant följa förberedelseinstruktionerna förbättrar ytterligare säkerheten. Om något känns fel efteråt, ring ditt vårdteam snabbt.
Gaser, fullhetskänsla, milda kramper från luft eller CO₂ som använts under undersökningen
Tillfällig sömnighet på grund av sedering
Små blodstrimmor om små polyper togs bort
Perforation som kan behöva akut vård
Fördröjd blödning efter polypborttagning
Reaktioner på lugnande medel eller uttorkning
Perforering: ungefär 0,02–0,1 % för diagnostiska undersökningar; upp till ~0,1–0,3 % vid polypborttagning
Kliniskt signifikant blödning efter polypektomi: cirka 0,3 %–1,0 %; mindre spotting kan förekomma och försvinner vanligtvis
Sederingsrelaterade problem som kräver intervention: ovanliga, cirka 0,1 %–0,5 %; mild dåsighet förväntas
Lindriga symtom (uppblåsthet, kramper): vanliga och kortvariga hos en märkbar andel patienter
| Utfärda | Ungefärlig frekvens | Vad som hjälper |
|---|---|---|
| Uppblåsthet/mild smärta | Vanlig, kortlivad | Promenera, dricka vätska, värm upp vätska |
| Blödning som behöver vård | ~0,3 %–1,0 % (efter polypektomi) | Noggrann teknik; ring om det ihållande |
| Perforering | ~0,02 %–0,1 % diagnostiskt; högre med behandling | Erfaren operatör; snabb kontroll |
Planera hemskjuts på grund av sedering. Börja med lätta måltider och rikligt med vätska; de flesta gaser och kramper avtar inom några timmar. Läs din utskrivna rapport – den listar polypernas storlek, antal och plats – och förvänta dig patologiska resultat inom några dagar om biopsier togs. Ring tidigare vid kraftig blödning, feber, svåra buksmärtor eller upprepade kräkningar. Spara alla rapporter; ditt nästa koloskopidatum beror på dagens fynd och undersökningens kvalitet.
0–2 timmar: vila under återhämtning; mild gasbildning eller sömnighet är vanligt; börja dricka vätska när den är borta
Samma dag: lättare måltider i mån av tillgång; undvik bilkörning, alkohol och stora beslut; promenader lindrar uppblåsthet
24–48 timmar: de flesta känner sig normala; mindre blödningar kan förekomma efter polypborttagning; återuppta vanliga rutiner om inte annat ordinerats
Kör inte bil och skriv inte under juridiska dokument efter sedering
Ät lätt till en början; öka efter behov
Undvik alkohol i 24 timmar och rehydrera ordentligt
Kraftig eller pågående blödning
Feber eller förvärrad buksmärta
Yrsel eller oförmåga att hålla nere vätskor
| Symptom | Typisk kurs | Handling |
|---|---|---|
| Mild gas/uppblåsthet | Timmar | Promenad, varma drycker |
| Små blodstrimmor | 24–48 timmar | Håll koll; ring om det ökar |
| Svår smärta/feber | Inte förväntat | Sök akut vård |
Koloskopi är guldstandarden eftersom den både kan hitta och ta bort precancerösa lesioner vid ett besök. En enda högkvalitativ undersökning minskar framtida cancerrisk genom att eliminera adenom som annars skulle kunna växa över åratal. Screeningprogram med gott deltagande förbättrar överlevnaden i hela samhällen. Icke-invasiva tester är hjälpsamma, men ett positivt resultat kräver fortfarande en koloskopisk undersökning. Att följa ett tydligt, riktlinjebaserat schema med ett skickligt team ger det bästa långsiktiga skyddet.
Direkt vy av tarmslemhinnan med ett koloskop
Omedelbart avlägsnande av misstänkta polyper
Biopsier för exakta svar vid behov
Allmänhetens medvetenhet och enkel tillgång till screening
Högkvalitativ tarmförberedelse och fullständiga undersökningar
Tillförlitlig uppföljning efter positiva icke-invasiva tester
| Särdrag | Fördelarna med koloskopi |
|---|---|
| Upptäck + behandla | Tar bort lesioner omedelbart |
| Helbildsvy | Kontrollerar hela tjocktarmen och ändtarmen |
| Histologi | Biopsi bekräftar diagnosen |
God förberedelse är den enskilt viktigaste delen av testet. En ren tjocktarm låter läkaren se små, platta lesioner och undviker upprepade undersökningar. Följ en kost med lågt innehåll av kolesterol enligt anvisningarna och byt sedan till klara vätskor dagen innan. Ta laxermedlet med delad dos exakt enligt schemat; avsluta den andra halvan flera timmar före ankomst. Om du ser "förberedelse för koloskopi" nämnas online betyder det helt enkelt förberedelsestegen för koloskopi. Arbeta med din läkare för att justera blodförtunnande medel och diabetesläkemedel på ett säkert sätt. God förberedelse gör koloskopin kortare, säkrare och mer exakt.
Restfattig kost 2–3 dagar innan om rekommenderat
Klara vätskor dagen innan; undvik röda eller blå färgämnen
Ingenting genom munnen under fastefönstret som ditt lag sätter
Förberedelse med delad dos rengör bättre än en enda dos
Kyl lösningen och använd ett sugrör för att göra det lättare
Fortsätt att dricka klara vätskor fram till stopptiden
Fall 1 (misstag): stoppade klara vätskor tidigt och hastade med den första dosen → Resultat: tjock utmatning på undersökningsmorgonen; dålig sikt. Korrigering: avsluta den första dosen i tid, håll klara vätskor upp till den tillåtna gränsen och starta dos två vid den schemalagda tiden.
Fall 2 (misstag): åt fiberrik mat eftermiddagen före förberedelse → Resultat: kvarvarande fasta ämnen; undersökningen fick bokas om. Korrigering: börja med lågt fiberinnehåll tidigare och undvik frön, skal och fullkorn i 2–3 dagar om det rekommenderas.
Fall 3 (misstag): tog blodförtunnande medel utan att kontrollera → Resultat: ingreppet försenades av säkerhetsskäl. Korrigering: gå igenom alla läkemedel med teamet en vecka i förväg; följ den exakta paus-/bryggplanen.
| Problem | Trolig orsak | Fixera |
|---|---|---|
| Brun vätska ut | Ofullständig förberedelse | Avsluta dosen; dra ut klara vätskor |
| Illamående | Dricker för fort | Drick stadigt; korta pauser |
| Resterande fasta ämnen | För mycket fibrer nära provet | Börja med lågt restinnehåll tidigare nästa gång |
Myter kan hindra människor från att få hjälpsam vård. Att reda ut dem gör beslut enklare och säkrare för alla som överväger att genomgå en koloskopi.
| Myt | Faktum | Varför det spelar roll |
|---|---|---|
| Koloskopi gör alltid ont. | Sedering gör att de flesta känner sig bekväma. | Komfort förbättrar slutförandet och kvaliteten. |
| Du kan inte äta på flera dagar. | Klara vätskor dagen innan; normal ätande återupptas strax därefter. | Realistisk förberedelse minskar ångest och avhopp. |
| Polyper betyder cancer. | De flesta polyper är godartade; borttagning förhindrar cancer. | Förebyggande är målet, inte rädsla. |
| Ett positivt avföringstest ersätter koloskopi. | Ett positivt test kräver en koloskopisk undersökning. | Endast koloskopi kan bekräfta och behandla. |
| Endast äldre vuxna behöver screenas. | Börja vid riktlinjeåldern; tidigare vid högrisk. | Tidig upptäckt räddar liv. |
| Förberedelser är farliga. | Förberedelser är generellt sett säkra; vätskebalans och timing hjälper. | Bra förberedelser förbättrar säkerhet och noggrannhet. |
| En koloskopi varar livet ut. | Intervaller beror på fynd och risk. | Följ det schema som din rapport anger. |
| Att blöda i en vecka är normalt. | Mindre ränder kan förekomma; ihållande blödning kräver kontakt. | Tidig rapportering förhindrar komplikationer. |
Med noggrann förberedelse och ett erfaret team erbjuder koloskopi med ett modernt koloskop ett säkert och effektivt sätt att förebygga cancer och förklara besvärande symtom. Normala resultat innebär vanligtvis ett långt intervall till nästa test, medan polyper eller fynd med högre risk kräver närmare uppföljning. Spara dina rapporter, uppdatera familjehistoria och följ den plan ni kommer överens om. Med ett tydligt koloskopinformerat schema och snabb koloskopisk vård upprätthåller de flesta ett starkt, långsiktigt skydd mot kolorektal cancer.
En koloskopi är ett undersökning av tjocktarmen där ett flexibelt videokoloskop visar den inre slemhinnan på en skärm. Läkaren kan ta bort polyper och ta biopsier under samma besök.
De flesta vuxna med genomsnittlig risk börjar screening vid riktlinjeåldern. Om en nära släkting hade kolorektal cancer eller ett avancerat adenom kan du börja tidigare, cirka tio år före släktingens diagnosålder.
Efter en högkvalitativ, normal undersökning är nästa kontroll planerad för ett längre intervall. Din rapport anger förfallodatumet och du bör ta med den rapporten till framtida besök.
En koloskopisk undersökning låter läkaren se hela tjocktarmen och omedelbart ta bort precancerösa lesioner. Detta minskar risken för framtida cancer mer än tester som bara upptäcker blod eller DNA i avföringen.
Rektalblödning, ihållande tarmförändringar, positivt avföringstest för järnbristanemi och oförklarlig buksmärta är vanliga utlösande faktorer. En stark familjehistoria stöder också snabb utvärdering.
Upphovsrätt © 2025.Geekvalue Alla rättigheter förbehållna.Teknisk support: TiaoQingCMS