Innehållsförteckning
Hysteroskopi är en minimalinvasiv gynekologisk procedur som gör det möjligt för läkare att se inuti livmodern med hjälp av ett specialiserat instrument som kallas hysteroskop. Det används för diagnos och kirurgisk hysteroskopi för att behandla intrauterina tillstånd såsom onormal blödning, fibroider, sammanväxningar och polyper, utan bukincisioner och vanligtvis snabbare återhämtning.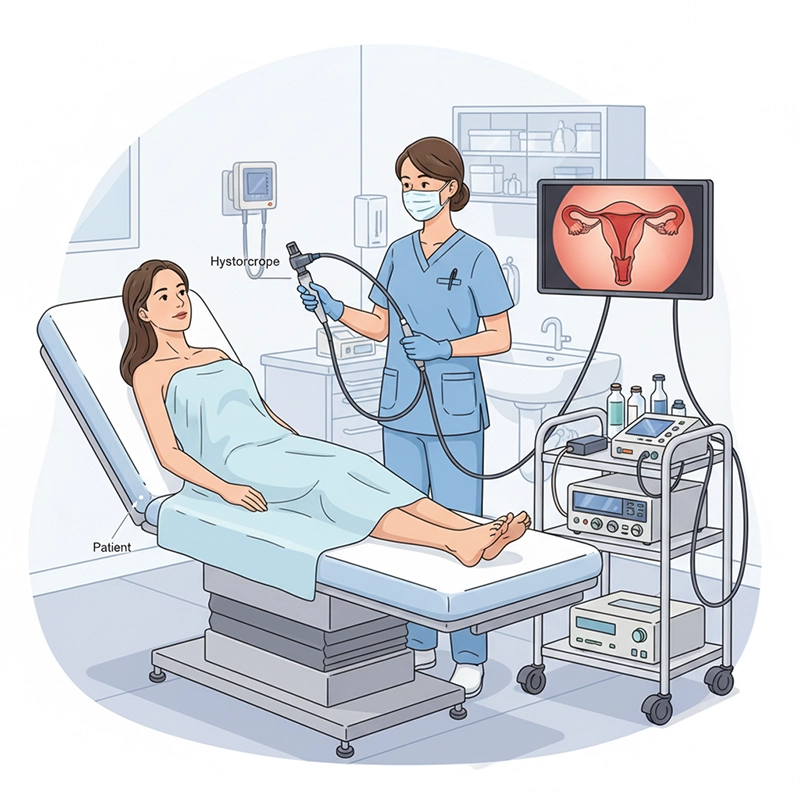
Hysteroskopi är en endoskopisk undersökning av livmoderhålan som utförs genom att ett hysteroskop förs in genom livmoderhalsen. Det möjliggör direkt visualisering av endometriet för att identifiera och, vid behov, behandla intrauterina avvikelser som kanske inte kan karakteriseras fullständigt med ultraljud eller magnetresonanstomografi.
Diagnostisk hysteroskopi: Visuell bedömning för att undersöka onormal uterinblödning, infertilitet eller misstänkt patologi.
Kirurgisk hysteroskopi (operativ hysteroskopi): Visualisering plus behandling med miniatyrinstrument för att ta bort polyper, fibroider eller vidhäftningar, eller för att korrigera en livmoderskiljevägg.
Eftersom metoden är transcervikal undviker hysteroskopi bukens snitt, minskar återhämtningstiden och kan bevara fertilitetspotentialen jämfört med öppna ingrepp.
Ett hysteroskop är en smal, rörliknande anordning med en optisk eller digital kamera och en ljuskälla som överför bilder till en bildskärm för vägledning i realtid.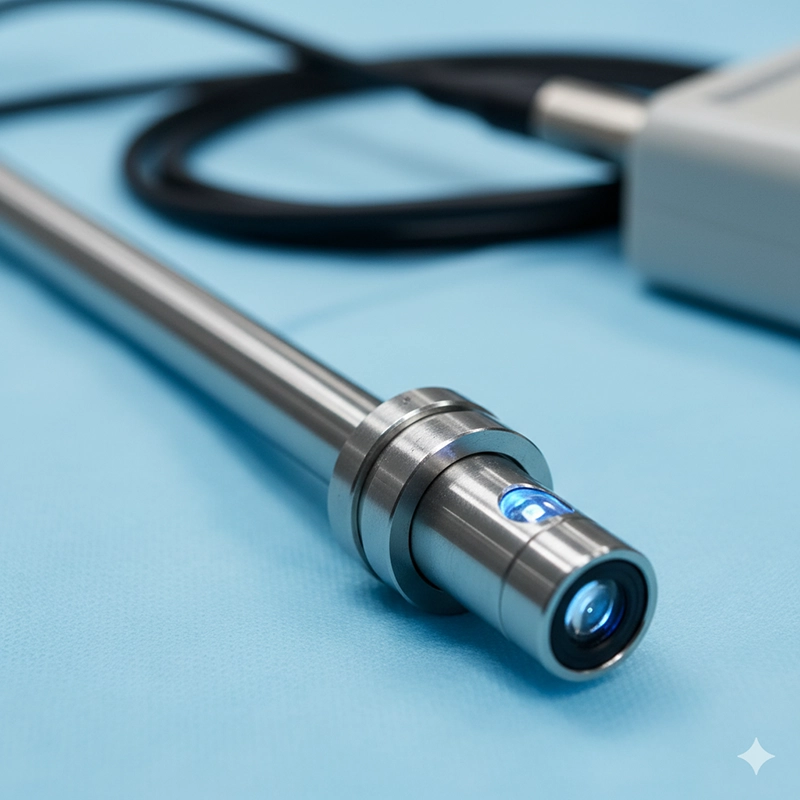
Optisk lins eller digitalkamera för direkt visualisering
Högintensiv ljuskälla för belysning
Arbetskanaler för instrument (saxar, gripare, morcellatorer)
Utvidgningssystem med CO₂ eller saltlösning för att expandera livmoderhålan
Stela hysteroskop: Högupplöst avbildning; används vanligtvis för operativ/kirurgisk hysteroskopi.
Flexibla hysteroskop: Större komfort; vanligtvis för diagnostisk hysteroskopi.
Minihysteroskop: Mikroskop med liten diameter lämpliga för mottagningsbaserade procedurer med minimal anestesi.
Onormal uterin blödning (AUB): Utvärdering av riklig eller oregelbunden blödning; detektion av polyper, fibroider eller hyperplasi.
Infertilitetsbedömningar: Identifiering av polyper, sammanväxningar eller septa som kan hindra befruktningen.
Återkommande missfall: Upptäckt av medfödda missbildningar eller ärrbildning.
Livmodermyom och endometriepolyper: Planering för hysteroskopi, polypektomi eller myomektomi.
Intrauterina adherenser (Ashermans syndrom): Hysteroskopisk adhesiolys för att återställa håligheten.
Borttagning av främmande kropp: Guidad hämtning av kvarhållna spiraler eller annat intrauterint material.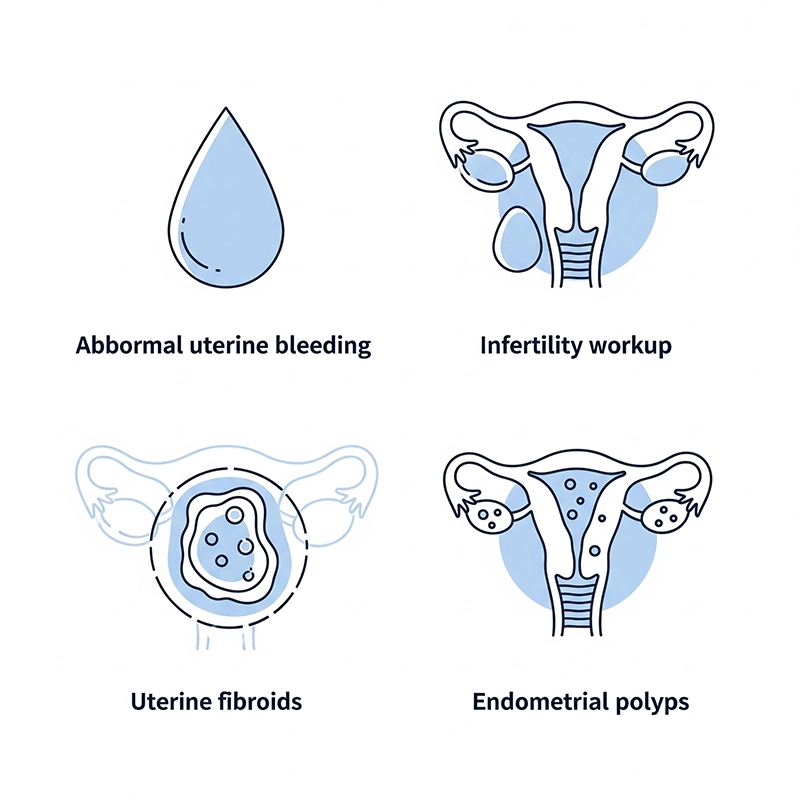
Sekvensen skiljer sig något mellan diagnostiska och operativa fall, men viktiga steg är konsekventa för att upprätthålla säkerhet och precision.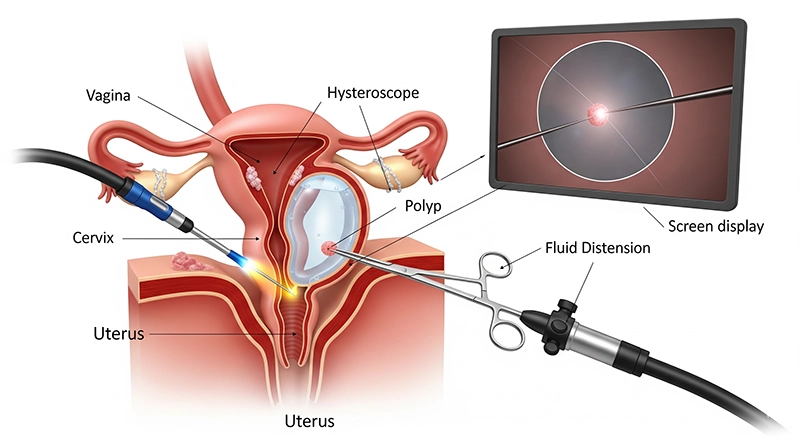
Anamnes och undersökning: menstruationsmönster, tidigare operationer, riskfaktorer
Bildbehandling: ultraljud eller MR vid behov
Informerat samtycke och diskussion om alternativ
Diagnostisk hysteroskopi: ofta mottagningsbaserad med liten eller ingen anestesi
Operativ hysteroskopi: lokal, regional eller generell anestesi beroende på komplexitet
Cervikal förberedelse eller dilatation efter behov
Introduktion av CO₂ eller saltlösning för att vidga livmoderhålan
Noggrann införing av hysteroskopet genom livmoderhalsen
Systematisk visualisering av endometriehålan på en monitor
Behandling av identifierad patologi med hjälp av instrument som passerat genom skopet
När hysteroskopi kombineras med dilatation och skrapning (D&C) kallas det hysteroskopi D&C. Livmoderhalsen vidgas och endometrievävnad avlägsnas under direkt visualisering, vilket förbättrar noggrannheten jämfört med blind skrapning.
Om endometriepolyper avlägsnas under samma session kallas ingreppet hysteroskopi D&C-polypektomi. Denna metod möjliggör riktad provtagning och behandling vid ett enda besök.
Hysteroskopi är inte en enda teknik utan snarare en plattform som möjliggör flera riktade ingrepp. Beroende på patientens tillstånd kan läkare välja mellan ett brett utbud av hysteroskopiska behandlingar. De vanligaste inkluderar:
Denna procedur kombinerar hysteroskopisk visualisering med dilatation och skrapning. Den utförs ofta på kvinnor som upplever onormal uterinblödning eller när vävnadsprov är nödvändigt för att utesluta malignitet. Vägledningen som hysteroskopet ger gör denna metod säkrare och mer exakt än traditionell blindskrapning.
Endometriepolyper är godartade överväxter av livmoderslemhinnan som kan orsaka kraftig blödning eller infertilitet. Hysteroskopisk polypektomi innebär att man direkt visualiserar polypen och tar bort den med hjälp av kirurgiska saxar, elektrokirurgiska öglor eller vävnadsmorcellatorer. Eftersom ingreppet är minimalt invasivt återhämtar sig de flesta patienter snabbt och upplever omedelbar förbättring av symtomen.
I vissa fall utförs både vävnadsprovtagning och polypborttagning tillsammans. Denna kombinerade metod säkerställer en omfattande utvärdering av livmoderhålan samtidigt som den underliggande patologin behandlas.
Submukosala fibroider är icke-cancerösa utväxter som skjuter ut i livmoderhålan. Hysteroskopisk myomektomi möjliggör borttagning av dem utan buksnitt. Specialiserade resektoskop eller morcellatorer används för att raka eller skära fibroidvävnaden, vilket bevarar livmodern och bibehåller fertilitetspotentialen.
En livmoderskiljevägg är en medfödd missbildning där en fibrös vägg delar livmoderhålan, ofta kopplad till infertilitet och återkommande missfall. Hysteroskopisk skiljeväggsresektion innebär att skiljeväggen skärs under direkt visualisering, vilket återställer normal hålighetsform och förbättrar graviditetsresultaten.
Intrauterina sammanväxningar, även kända som Ashermans syndrom, kan uppstå efter infektion eller livmoderkirurgi. Hysteroskopisk adhesiolys använder fina saxar eller energibaserade verktyg för att noggrant separera ärrvävnad, återställa livmoderhålan och förbättra menstruationsflödet och fertiliteten.
För kvinnor med kraftiga menstruationsblödningar som inte önskar framtida fertilitet, förstör eller avlägsnar hysteroskopisk endometrieablation livmoderslemhinnan. Flera tekniker finns tillgängliga, inklusive termisk energi, radiofrekvens och resektion.
Till skillnad från öppen kirurgi undviker hysteroskopi snitt i buken. Hysteroskopet passerar naturligt genom livmoderhalsen, vilket minskar trauma och behovet av omfattande återhämtning.
De flesta patienter som genomgår diagnostisk hysteroskopi kan återgå till normala aktiviteter inom några timmar. Även operativ hysteroskopi kräver vanligtvis bara en kort återhämtningsperiod jämfört med traditionella operationer.
Eftersom livmodern nås utan stora snitt minskar risken för infektion, ärrbildning och postoperativ smärta. Sjukhusvistelser är ofta onödiga, vilket ytterligare minskar risker och kostnader.
En av de största fördelarna med kirurgisk hysteroskopi är dess förmåga att korrigera intrauterina problem samtidigt som fertilitetspotentialen bevaras eller till och med förbättras. För kvinnor som söker graviditet är detta en avgörande faktor jämfört med mer invasiva operationer.
Blinda procedurer som traditionell skrapning missar ofta lokaliserade lesioner. Hysteroskopi ger visualisering i realtid, vilket säkerställer att avvikelser som polyper, fibroider och adherenser identifieras och behandlas korrekt.
Från enkel polypborttagning till komplex myomektomi eller septumresektion kan hysteroskopi anpassas för en mängd olika kliniska indikationer. Denna flexibilitet gör den till ett av de mest värdefulla verktygen inom gynekologisk praxis.
Oavsiktlig perforation av livmoderväggen kan inträffa under insättning eller kirurgisk manipulation. Medan de flesta fall läker utan större konsekvenser, kan allvarliga perforationer kräva kirurgisk reparation.
Endometrit eller bäckeninfektion kan ibland följa på hysteroskopi. Profylaktisk antibiotikabehandling krävs inte rutinmässigt men kan övervägas för högriskpatienter.
Mindre blödningar och spotting är vanliga efter ingreppet. Kraftig blödning, även om det är sällsynt, kan förekomma om stora muskelknutor eller kärlskador behandlas.
När flytande distensionmedier används finns det risk för vätskeabsorption i blodomloppet. Noggrann övervakning av vätskeintag och -uttag minskar sannolikheten för komplikationer som hyponatremi.
Kramper, lätt blödning och lindriga magbesvär är vanliga men tillfälliga biverkningar. Dessa försvinner vanligtvis inom några dagar.
Genom att följa internationella säkerhetsriktlinjer, använda modern utrustning och säkerställa korrekt utbildning kan riskerna med hysteroskopi minimeras.
Kostnaden för hysteroskopi varierar beroende på region, procedurtyp och vårdmiljö. För patienter och sjukhusköpare påverkas prissättningen av om tjänsten är en diagnostisk hysteroskopi eller en kirurgisk hysteroskopi (t.ex. hysteroskopi- och polypektomioperation), samt anestesi, vårdavgifter och återhämtningsbehov.
USA: Diagnostisk hysteroskopi kostar vanligtvis mellan 1 000 och 3 000 dollar; operativa ingrepp som hysteroskopi, D&C eller hysteroskopi, polypektomi kostar ofta mellan 3 000 och 5 000 dollar.
Europa: Offentliga system täcker ofta medicinskt nödvändiga ingrepp; privata avgifter ligger vanligtvis runt 800–2 500 euro.
Asien-Stillahavsområdet: Diagnostisk hysteroskopi är vanligtvis tillgänglig för runt 500–1 500 dollar beroende på stad och anläggningsnivå.
Utvecklingsregioner: Tillgången kan vara begränsad; uppsökande program och mobila kliniker utökar tillgängligheten.
När hysteroskopi utförs för onormal uterin blödning, infertilitetsbedömningar eller misstänkt intrauterin patologi, anses det ofta vara medicinskt nödvändigt och kan täckas av läkarvård.
Elektiva eller kosmetiska indikationer kan innebära högre kostnader för patienter.
Kontorsbaserad hysteroskopi: Använder minihysteroskop; vanligtvis lägre kostnad, snabbare omsättning och minimal eller ingen anestesi för diagnostiska fall eller mindre operativt arbete.
Sjukhusbaserad hysteroskopi: Föredras vid komplex kirurgisk hysteroskopi (t.ex. stora fibroider, omfattande adherenser) som kräver narkos, operationstid och övervakad återhämtning.
Att flytta lämpliga fall från slutenvård till mottagningsbaserade miljöer sänker den totala vårdkostnaden och ökar patientgenomströmningen.
Investeringar i återanvändbara hysteroskop, vätskehantering och avbildning kan minska komplikationsfrekvensen och återinläggningar.
Utrustningskostnader: Högkvalitativa hysteroskop, resektoskop och visualiseringssystem kräver initialt kapital; engångsartiklar och underhåll medför återkommande kostnader.
Utbildning: Säker och effektiv kirurgisk hysteroskopi kräver specialiserade färdigheter; begränsad tillgång till utbildning i miljöer med låga resurser begränsar implementeringen.
Infrastruktur: Tillgänglighet på operationssalen, anestesistöd och tillförlitlighet i leveranskedjan påverkar servicekapaciteten.
Patientmedvetenhet: Många patienter är inte bekanta med vad en hysteroskopi är eller dess fördelar; utbildning förbättrar upptaget.
Nordamerika: Hög användning; utbredd hysteroskopi och avancerad bildbehandling på mottagningar.
Europa: Bred integration i offentliga system; stark användning av hysteroskopi på mottagningen i Storbritannien, Tyskland, Italien och andra länder.
Asien-Stillahavsområdet: Snabb tillväxt driven av fertilitetscenter och privata sjukhus i Kina, Indien, Sydkorea och Sydostasien.
Afrika och Latinamerika: Ojämn tillgång; statliga initiativ och partnerskap med icke-statliga organisationer utökar tjänsterna.
Nya innovationer syftar till att göra diagnostisk hysteroskopi och kirurgisk hysteroskopi säkrare, snabbare och bekvämare samtidigt som visualisering och effektivitet förbättras.
Minihysteroskop möjliggör diagnostisk hysteroskopi och utvalda ingrepp utan narkos, vilket minskar kostnader och återhämtningstid.
HD- och digitala hysteroskop ger skarpa bilder som förbättrar detektion och vägledning för hysteroskopi, polypektomi och adhesiolys.
Automatiserad övervakning av in-/utflöde förbättrar säkerheten genom att minska risken för vätskeöverbelastning under hysteroskopingreppet.
Framväxande plattformar erbjuder förbättrad djupuppfattning och instrumentkontroll för komplexa intrauterina resektioner.
AI-assisterad bildanalys utforskas för att stödja realtidsigenkänning av endometriepolyper, submukosala fibroider och adherenser.
Effektiviteten och säkerheten hos hysteroskopiska ingrepp är beroende av strikt efterlevnad av internationella riktlinjer och kvalifikationerna hos de specialister som utför dem.
Professionell utbildning
Hysteroskopi bör utföras av gynekologer som har fått formell utbildning i endoskopiska tekniker. Kontinuerlig utbildning och simuleringsbaserad praktik minskar risken för komplikationer och förbättrar resultaten.
Evidensbaserade protokoll
Organisationer som American College of Obstetricians and Gynecologists (ACOG) och European Society for Gynaecological Endoscopy (ESGE) publicerar detaljerade rekommendationer för diagnostisk och operativ hysteroskopi. Dessa protokoll vägleder beslut om patientval, vätskehantering och kirurgisk säkerhet.
Kvalitetssäkring
Sjukhus som tillämpar strikta standarder för sterilisering, underhåll av utrustning och övervakning uppnår högre säkerhetsnivåer. Avancerade vätskehanteringssystem och standardiserad rapportering förbättrar konsekvensen i procedurerna.
Patientcentrerad vård
Informerat samtycke, transparent kommunikation om risker och alternativ samt individualiserad behandlingsplanering stärker förtroendet mellan patienter och vårdgivare.
Genom att följa erkända riktlinjer och upprätthålla professionella standarder fortsätter hysteroskopi att betraktas som guldstandarden för att diagnostisera och behandla intrauterina tillstånd över hela världen.
Hysteroskopi har revolutionerat gynekologisk praxis genom att erbjuda en minimalinvasiv och mycket noggrann metod för att utvärdera och behandla intrauterina tillstånd. Från diagnostisk hysteroskopi till avancerade kirurgiska hysteroskopiprocedurer som ruptur och transplantation, polypektomi och myomektomi, förbättrar denna teknik patientresultaten samtidigt som den minskar återhämtningstiden och bevarar fertiliteten.
För sjukhus och kliniker är investeringar i hysteroskopisk utrustning och personalutbildning inte bara en klinisk nödvändighet utan också ett strategiskt beslut som förbättrar patientvården, optimerar resurser och stärker institutionens rykte. För patienter ger hysteroskopi trygghet – och erbjuder en säker, precis och modern metod för livmoderhälsa.
I takt med att tekniken utvecklas med minihysteroskop, digital avbildning och AI-driven diagnostik, kommer hysteroskopi att fortsätta utvecklas som en hörnsten i kvinnors hälsovård världen över och överbrygga klyftan mellan korrekt diagnos och effektiv behandling.
Hysteroskopi används för att diagnostisera och behandla tillstånd inuti livmodern, såsom onormal blödning, livmoderpolyper, myom, sammanväxningar och medfödda missbildningar. Det är också ett viktigt verktyg vid utvärdering av infertilitet och hantering av återkommande missfall.
Diagnostisk hysteroskopi utförs för att undersöka livmoderhålan och upptäcka avvikelser, medan kirurgisk hysteroskopi (operativ hysteroskopi) gör det möjligt för läkaren att behandla dessa avvikelser, såsom att ta bort muskelknutor eller utföra en hysteroskopi-polypektomi.
Ett hysteroskop är ett tunt, upplyst endoskopiskt instrument som förs in genom livmoderhalsen i livmodern. Det har en kamera och ljuskälla, vilket möjliggör direkt visualisering av livmoderhålan och styrning av kirurgiska instrument vid behov.
En hysteroskopisk D&C kombinerar hysteroskopisk visualisering med dilatation och skrapning. Hysteroskopet hjälper till att vägleda avlägsnandet av endometrievävnad, vilket gör proceduren mer exakt och säkrare än blind skrapning.
De flesta kvinnor upplever endast mild obehag under diagnostisk hysteroskopi. Operativa ingrepp kan kräva lokal, regional eller narkos för att säkerställa komfort och säkerhet.
Upphovsrätt © 2025.Geekvalue Alla rättigheter förbehållna.Teknisk support: TiaoQingCMS