តារាងមាតិកា
Hysteroscopy គឺជានីតិវិធីរោគស្ត្រីដែលរាតត្បាតតិចតួចបំផុតដែលអនុញ្ញាតឱ្យគ្រូពេទ្យមើលឃើញខាងក្នុងស្បូនដោយប្រើឧបករណ៍ឯកទេសហៅថា hysteroscope ។ វាត្រូវបានប្រើសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងការវះកាត់ឆ្លុះពោះដើម្បីព្យាបាលលក្ខខណ្ឌក្នុងស្បូនដូចជាការហូរឈាមខុសប្រក្រតី ដុំសាច់ ការស្អិត និងដុំពកដោយមិនមានស្នាមវះពោះ និងជាធម្មតាការជាសះស្បើយលឿនជាងមុន។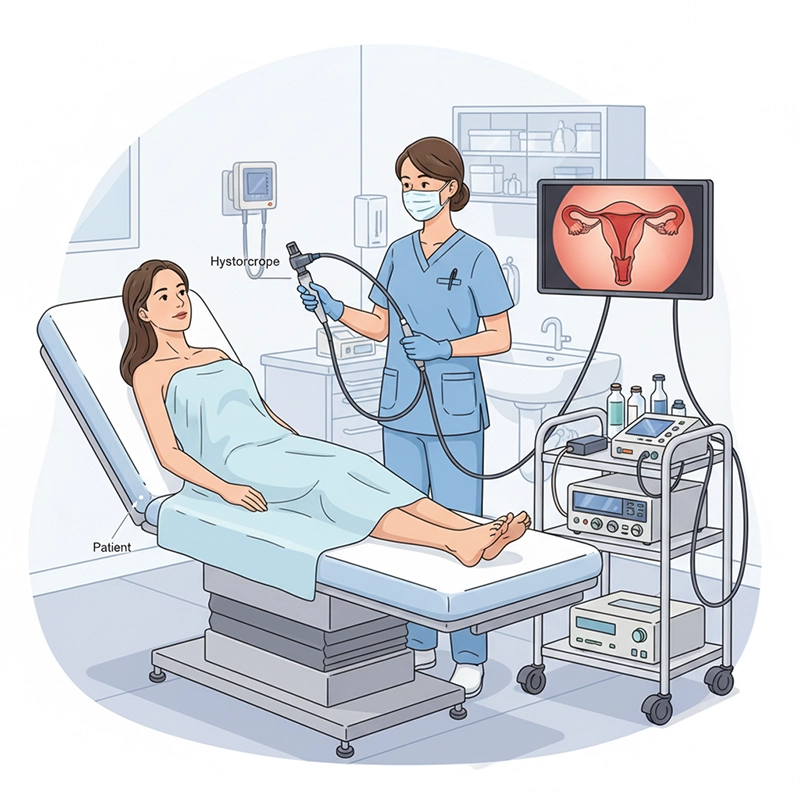
Hysteroscopy គឺជាការពិនិត្យ endoscopic នៃបែហោងធ្មែញស្បូន ដែលធ្វើឡើងដោយការបញ្ចូល hysteroscope តាមរយៈមាត់ស្បូន។ វាអនុញ្ញាតឱ្យការមើលឃើញដោយផ្ទាល់នៃ endometrium ដើម្បីកំណត់អត្តសញ្ញាណ ហើយនៅពេលចាំបាច់ ព្យាបាលភាពមិនប្រក្រតីនៃស្បូនដែលអាចមិនត្រូវបានកំណត់លក្ខណៈពេញលេញដោយអ៊ុលត្រាសោន ឬ MRI ។
ការធ្វើកោសល្យវិច័យ hysteroscopy៖ ការវាយតម្លៃដោយមើលឃើញដើម្បីស៊ើបអង្កេតការហូរឈាមស្បូនមិនធម្មតា ភាពគ្មានកូន ឬរោគសាស្ត្រដែលសង្ស័យ។
ការថតឆ្លុះវះកាត់ (ការថតឆ្លុះវះកាត់)៖ ការមើលឃើញ បូករួមទាំងការព្យាបាលដោយប្រើឧបករណ៍ខ្នាតតូច ដើម្បីយកដុំពក ដុំពក ឬការស្អិតជាប់ ឬកែដុំស្បូន។
ដោយសារតែវិធីសាស្រ្តនេះគឺឆ្លងកាត់មាត់ស្បូន ការធ្វើ hysteroscopy ជៀសវាងការវះពោះ កាត់បន្ថយពេលវេលានៃការស្តារឡើងវិញ និងអាចរក្សាសក្តានុពលនៃការមានកូនបើប្រៀបធៀបជាមួយនឹងនីតិវិធីបើកចំហ។
hysteroscope គឺជាឧបករណ៍រាងស្តើងដូចបំពង់ដែលមានកាមេរ៉ាអុបទិក ឬឌីជីថល និងប្រភពពន្លឺដែលបញ្ជូនរូបភាពទៅកាន់ម៉ូនីទ័រសម្រាប់ការណែនាំក្នុងពេលវេលាជាក់ស្តែង។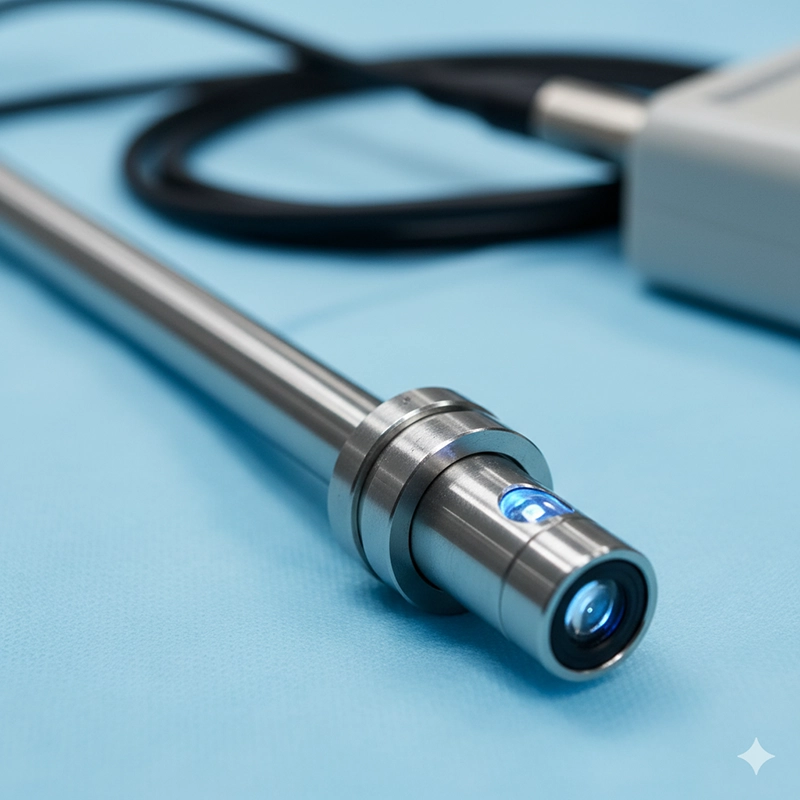
កញ្ចក់អុបទិក ឬកាមេរ៉ាឌីជីថលសម្រាប់ការមើលឃើញដោយផ្ទាល់
ប្រភពពន្លឺអាំងតង់ស៊ីតេខ្ពស់សម្រាប់ការបំភ្លឺ
បណ្តាញធ្វើការសម្រាប់ឧបករណ៍ (កន្ត្រៃ កន្ត្រៃ កន្ត្រៃ)
ប្រព័ន្ធពង្រីកស្បូនដោយប្រើ CO₂ ឬអំបិលដើម្បីពង្រីកស្បូន
hysteroscopes រឹង: រូបភាពនិយមន័យខ្ពស់; ប្រើជាទូទៅសម្រាប់ការវះកាត់ / ការវះកាត់ hysteroscopy ។
hysteroscopes ដែលអាចបត់បែនបាន: ការលួងលោមកាន់តែច្រើន; ជាធម្មតាសម្រាប់ hysteroscopy ធ្វើរោគវិនិច្ឆ័យ។
Mini-hysteroscopes៖ វិសាលភាពអង្កត់ផ្ចិតតូចសមរម្យសម្រាប់នីតិវិធីដែលមានមូលដ្ឋានលើការិយាល័យជាមួយនឹងការប្រើថ្នាំសន្លប់តិចតួចបំផុត។
ការហូរឈាមស្បូនមិនធម្មតា (AUB): ការវាយតម្លៃនៃការហូរឈាមខ្លាំងឬមិនទៀងទាត់; ការរកឃើញនៃ polyps, fibroids ឬ hyperplasia ។
ការវាយតម្លៃភាពគ្មានកូន៖ ការកំណត់អត្តសញ្ញាណនៃ polyps, adhesion, ឬ septa ដែលអាចរារាំងដល់ការមានគភ៌។
ការបាត់បង់ការមានផ្ទៃពោះជាបន្តបន្ទាប់៖ ការរកឃើញភាពខុសប្រក្រតីពីកំណើត ឬស្នាមសង្វារ។
ដុំសាច់ស្បូន និងដុំពកក្នុងស្បូន៖ ការធ្វើផែនការសម្រាប់ការវះកាត់ hysteroscopy polypectomy ឬ myomectomy ។
ការស្អិតជាប់ក្នុងស្បូន (រោគសញ្ញា Asherman)៖ ការធ្វើកោសល្យវិច័យ hysteroscopic ដើម្បីស្ដារបែហោងធ្មែញ។
ការដកយករាងកាយបរទេសចេញ៖ ការទាញយកដោយការណែនាំនូវ IUD ដែលរក្សាទុក ឬសម្ភារៈក្នុងស្បូនផ្សេងទៀត។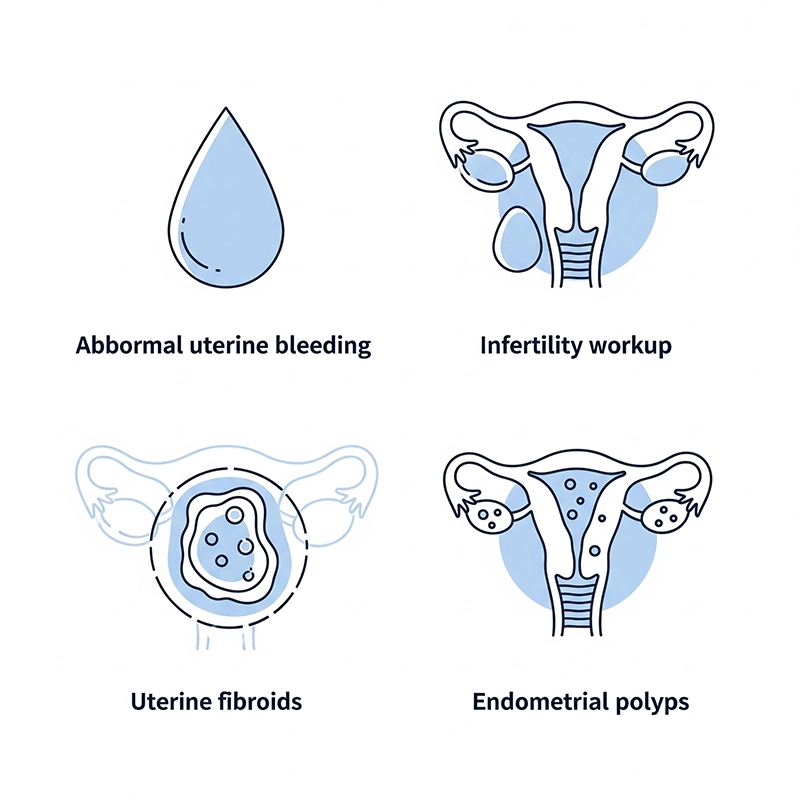
លំដាប់មានភាពខុសគ្នាបន្តិចបន្តួចសម្រាប់ការធ្វើរោគវិនិច្ឆ័យធៀបនឹងករណីប្រតិបត្តិការ ប៉ុន្តែជំហានសំខាន់ៗគឺស្របគ្នាដើម្បីរក្សាសុវត្ថិភាព និងភាពត្រឹមត្រូវ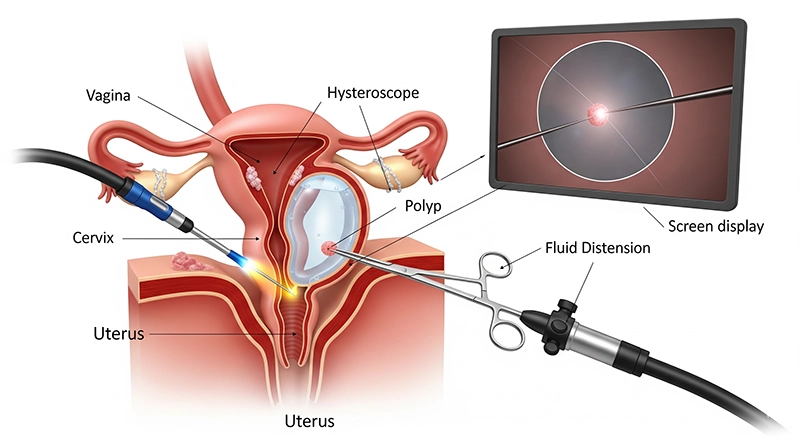
ប្រវត្តិ និងការប្រឡង៖ លំនាំនៃការមករដូវ ការវះកាត់មុន កត្តាហានិភ័យ
ការថតរូបភាព៖ អ៊ុលត្រាសោន ឬ MRI នៅពេលបង្ហាញ
បានជូនដំណឹងអំពីការយល់ព្រម និងការពិភាក្សាអំពីជម្រើសផ្សេងៗ
ការធ្វើកោសល្យវិច័យ hysteroscopy៖ ជាញឹកញាប់ផ្អែកលើការិយាល័យ ដោយមានការប្រើថ្នាំសន្លប់តិចតួច ឬគ្មាន
ការវះកាត់ hysteroscopy៖ ការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន តំបន់ ឬការប្រើថ្នាំសន្លប់ទូទៅអាស្រ័យលើភាពស្មុគស្មាញ
ការរៀបចំមាត់ស្បូន ឬពង្រីកតាមតម្រូវការ
ការណែនាំ CO₂ ឬទឹកអំបិលដើម្បីពង្រីកប្រហោងស្បូន
ការបញ្ចូល hysteroscope ដោយប្រុងប្រយ័ត្នតាមមាត់ស្បូន
ការមើលឃើញជាប្រព័ន្ធនៃបែហោងធ្មែញស្បូននៅលើម៉ូនីទ័រ
ការព្យាបាលរោគវិទ្យាដែលបានកំណត់អត្តសញ្ញាណដោយប្រើឧបករណ៍ឆ្លងកាត់វិសាលភាព
នៅពេលដែល hysteroscopy ត្រូវបានផ្សំជាមួយ Dilation and Curettage (D&C) វាត្រូវបានគេហៅថា hysteroscopy D&C ។ មាត់ស្បូនត្រូវបានពង្រីក ហើយជាលិកា endometrial ត្រូវបានយកចេញក្រោមការមើលឃើញដោយផ្ទាល់ ដែលធ្វើអោយប្រសើរឡើងនូវភាពត្រឹមត្រូវ បើធៀបនឹងការកាត់ផ្តាច់ដោយពិការភ្នែក។
ប្រសិនបើ polyps នៃស្បូនត្រូវបានដកចេញក្នុងអំឡុងពេលវគ្គដូចគ្នានោះ នីតិវិធីត្រូវបានគេហៅថា hysteroscopy D&C polypectomy ។ វិធីសាស្រ្តនេះអនុញ្ញាតឱ្យមានការយកគំរូតាមគោលដៅ និងការព្យាបាលក្នុងដំណើរទស្សនកិច្ចតែមួយ។
Hysteroscopy មិនមែនជាបច្ចេកទេសតែមួយទេ ប៉ុន្តែជាវេទិកាមួយដែលអនុញ្ញាតឱ្យមាននីតិវិធីកំណត់គោលដៅមួយចំនួន។ អាស្រ័យលើស្ថានភាពរបស់អ្នកជំងឺ វេជ្ជបណ្ឌិតអាចជ្រើសរើសពីវិធីព្យាបាល hysteroscopic យ៉ាងទូលំទូលាយ។ ទូទៅបំផុតរួមមាន:
នីតិវិធីនេះរួមបញ្ចូលគ្នានូវការមើលឃើញដោយ hysteroscopic ជាមួយនឹងការពង្រីក និងការកាត់ចេញ។ ជារឿយៗវាត្រូវបានអនុវត្តចំពោះស្ត្រីដែលមានការហូរឈាមស្បូនខុសធម្មតា ឬនៅពេលដែលត្រូវការសំណាកជាលិកា ដើម្បីកំចាត់ភាពសាហាវ។ ការណែនាំដែលផ្តល់ដោយ hysteroscope ធ្វើឱ្យវិធីសាស្ត្រនេះមានសុវត្ថិភាព និងត្រឹមត្រូវជាងការកាត់ផ្តាច់ពិការភ្នែកបែបបុរាណ។
ដុំពកក្នុងស្បូន គឺជាដុំពកស្រាលនៃស្រទាប់ស្បូន ដែលអាចបណ្តាលឱ្យមានការហូរឈាមខ្លាំង ឬភាពគ្មានកូន។ Hysteroscopic polypectomy ពាក់ព័ន្ធនឹងការមើលឃើញដោយផ្ទាល់នូវសារធាតុ polyp ហើយយកវាចេញដោយប្រើកន្ត្រៃវះកាត់ រង្វិលជុំ electrosurgical ឬឧបករណ៍ morcellators ជាលិកា។ ដោយសារតែនីតិវិធីមានការរាតត្បាតតិចតួច អ្នកជំងឺភាគច្រើនជាសះស្បើយយ៉ាងឆាប់រហ័ស និងជួបប្រទះនឹងភាពប្រសើរឡើងភ្លាមៗនៃរោគសញ្ញា។
ក្នុងករណីខ្លះ ទាំងការយកសំណាកជាលិកា និងការយកចេញ polyp ត្រូវបានអនុវត្តរួមគ្នា។ វិធីសាស្រ្តរួមបញ្ចូលគ្នានេះធានានូវការវាយតម្លៃដ៏ទូលំទូលាយនៃបែហោងធ្មែញស្បូនខណៈពេលដែលព្យាបាលរោគសាស្ត្រមូលដ្ឋាន។
ដុំសាច់ submucosal គឺជាការលូតលាស់ដែលមិនមែនជាមហារីកដែលគ្រោងចូលទៅក្នុងបែហោងធ្មែញស្បូន។ Hysteroscopic myomectomy អនុញ្ញាតឱ្យមានការដកយកចេញរបស់ពួកគេដោយគ្មានស្នាមវះពោះ។ ឧបករណ៍កែឆ្នៃឯកទេស ឬ morcellators ត្រូវបានប្រើដើម្បីកោរ ឬកាត់ជាលិកា fibroid រក្សាស្បូន និងរក្សាសក្តានុពលនៃការមានកូន។
ស្បូនស្បូនគឺជាភាពខុសប្រក្រតីពីកំណើតដែលជញ្ជាំងសរសៃបែងចែកប្រហោងស្បូន ដែលជាញឹកញាប់ទាក់ទងនឹងភាពគ្មានកូន និងការរលូតកូនឡើងវិញ។ Hysteroscopic septum resection ពាក់ព័ន្ធនឹងការកាត់ septum ក្រោមការមើលឃើញដោយផ្ទាល់ ការស្តាររូបរាងបែហោងធ្មែញធម្មតា និងធ្វើអោយប្រសើរឡើងនូវលទ្ធផលមានផ្ទៃពោះ។
ការស្អិតជាប់ក្នុងស្បូន ឬហៅថា Asherman's Syndrome អាចកើតឡើងបន្ទាប់ពីឆ្លងមេរោគ ឬការវះកាត់ស្បូន។ Hysteroscopic adhesiolysis ប្រើកន្ត្រៃល្អ ឬឧបករណ៍ផ្អែកលើថាមពល ដើម្បីបំបែកជាលិកាស្លាកស្នាមដោយប្រុងប្រយ័ត្ន ស្តារស្បូនឡើងវិញ និងធ្វើអោយលំហូរមករដូវ និងការមានកូន។
ចំពោះស្ត្រីដែលមានការធ្លាក់ឈាមរដូវច្រើនដែលមិនចង់បានការមានកូននៅពេលអនាគត ការធ្វើ hysteroscopic endometrial ablation បំផ្លាញ ឬយកស្រទាប់ខាងក្នុងនៃស្បូនចេញ។ មានបច្ចេកទេសជាច្រើន រួមទាំងថាមពលកម្ដៅ ប្រេកង់វិទ្យុ និងការវះកាត់ឡើងវិញ។
មិនដូចការវះកាត់ចំហទេ ការឆ្លុះអេកូស្កុប ជៀសវាងការវះពោះ។ hysteroscope ឆ្លងកាត់តាមធម្មជាតិតាមមាត់ស្បូន កាត់បន្ថយការប៉ះទង្គិច និងតម្រូវការសម្រាប់ការជាសះស្បើយយ៉ាងទូលំទូលាយ។
អ្នកជំងឺភាគច្រើនដែលទទួលការថតឆ្លុះពិនិត្យរោគវិនិច្ឆ័យអាចត្រឡប់ទៅសកម្មភាពធម្មតាវិញក្នុងរយៈពេលប៉ុន្មានម៉ោង។ សូម្បីតែការវះកាត់ hysteroscopy ជាធម្មតាតម្រូវឱ្យមានរយៈពេលនៃការស្តារឡើងវិញខ្លី បើប្រៀបធៀបជាមួយនឹងការវះកាត់បែបបុរាណ។
ដោយសារតែស្បូនត្រូវបានចូលដោយមិនមានស្នាមវះធំ វាមានហានិភ័យតិចនៃការឆ្លង ស្នាមសង្វារ និងការឈឺចាប់ក្រោយការវះកាត់។ ការស្នាក់នៅមន្ទីរពេទ្យជារឿយៗមិនចាំបាច់ ដែលកាត់បន្ថយហានិភ័យ និងការចំណាយបន្ថែមទៀត។
អត្ថប្រយោជន៍ដ៏អស្ចារ្យបំផុតមួយនៃការវះកាត់ hysteroscopy គឺសមត្ថភាពរបស់វាក្នុងការកែបញ្ហាក្នុងស្បូន ខណៈពេលដែលរក្សា ឬសូម្បីតែធ្វើអោយប្រសើរឡើងនូវសក្តានុពលនៃការមានកូន។ សម្រាប់ស្ត្រីដែលកំពុងស្វែងរកការមានគភ៌ នេះគឺជាកត្តាសម្រេចចិត្តបើប្រៀបធៀបជាមួយនឹងការវះកាត់រាតត្បាតច្រើនជាងមុន។
នីតិវិធីពិការភ្នែកដូចជាការកាត់តាមបែបបុរាណ ជារឿយៗនឹកឃើញដំបៅដែលបានធ្វើមូលដ្ឋានីយកម្ម។ Hysteroscopy ផ្តល់នូវការមើលឃើញតាមពេលវេលាជាក់ស្តែង ដោយធានាថាភាពមិនធម្មតាដូចជា polyps, fibroids និង adhesions ត្រូវបានកំណត់ និងព្យាបាលយ៉ាងត្រឹមត្រូវ។
ពីការដកយកចេញ polyp សាមញ្ញទៅ myomectomy ស្មុគ្រស្មាញឬ septum resection, hysteroscopy អាចត្រូវបានប្រែប្រួលសម្រាប់ជួរធំទូលាយនៃការចង្អុលបង្ហាញគ្លីនិក។ ភាពបត់បែននេះធ្វើឱ្យវាក្លាយជាឧបករណ៍ដ៏មានតម្លៃបំផុតក្នុងការអនុវត្តរោគស្ត្រី។
ការដាច់រលាត់នៃជញ្ជាំងស្បូនអាចកើតឡើងក្នុងពេលបញ្ចូល ឬធ្វើការវះកាត់។ ខណៈពេលដែលករណីភាគច្រើនអាចដោះស្រាយបានដោយគ្មានផលវិបាកធំដុំ ស្នាមប្រហោងធ្ងន់ធ្ងរអាចទាមទារការជួសជុលវះកាត់។
ជម្ងឺ Endometritis ឬការឆ្លងមេរោគអាងត្រគាកអាចធ្វើតាមម្តងម្កាលតាម hysteroscopy ។ ថ្នាំអង់ទីប៊ីយោទិច Prophylactic មិនត្រូវបានទាមទារជាទម្លាប់ទេ ប៉ុន្តែអាចត្រូវបានពិចារណាលើអ្នកជំងឺដែលមានហានិភ័យខ្ពស់។
ការហូរឈាមតិចតួចនិងស្នាមប្រេះគឺជារឿងធម្មតាបន្ទាប់ពីនីតិវិធី។ ការហូរឈាមច្រើនហួសប្រមាណ ទោះបីជាកម្រអាចកើតមានឡើង ប្រសិនបើដុំសាច់ធំ ឬដំបៅសរសៃឈាមត្រូវបានព្យាបាល។
នៅពេលប្រើប្រព័ន្ធផ្សព្វផ្សាយរាវ វាមានហានិភ័យនៃការស្រូបសារធាតុរាវចូលទៅក្នុងចរន្តឈាម។ ការត្រួតពិនិត្យដោយប្រុងប្រយ័ត្ននៃការបញ្ចូលនិងទិន្នផលសារធាតុរាវកាត់បន្ថយលទ្ធភាពនៃផលវិបាកដូចជា hyponatremia ។
រមួលក្រពើ ហូរឈាមតិចៗ និងភាពមិនស្រួលក្នុងពោះស្រាលគឺជារឿងធម្មតា ប៉ុន្តែផលប៉ះពាល់បណ្តោះអាសន្ន។ ទាំងនេះជាធម្មតាដោះស្រាយក្នុងរយៈពេលពីរបីថ្ងៃ។
តាមរយៈការអនុវត្តតាមគោលការណ៍ណែនាំសុវត្ថិភាពអន្តរជាតិ ការប្រើប្រាស់ឧបករណ៍ទំនើប និងការធានាបាននូវការបណ្តុះបណ្តាលត្រឹមត្រូវ ហានិភ័យនៃការថតឆ្លុះអាចនឹងត្រូវបានបង្រួមអប្បបរមា។
ការចំណាយលើការថតឆ្លុះ ប្រែប្រួលតាមតំបន់ ប្រភេទនីតិវិធី និងការកំណត់ការថែទាំ។ សម្រាប់អ្នកជំងឺ និងអ្នកទិញក្នុងមន្ទីរពេទ្យ ការកំណត់តម្លៃត្រូវបានជះឥទ្ធិពលដោយថាតើសេវាកម្មនេះជាការថតឆ្លុះអេកូរោគវិនិច្ឆ័យ ឬការវះកាត់យកដុំពក (ឧ. ការថតឆ្លុះ D&C ឬ hysteroscopy polypectomy) ក៏ដូចជាការប្រើថ្នាំសន្លប់ ថ្លៃសេវា និងតម្រូវការក្នុងការស្តារឡើងវិញ។
សហរដ្ឋអាមេរិក៖ ការស្ទាបស្ទង់រោគវិនិច្ឆ័យជាធម្មតាមានចាប់ពី $1,000-$3,000; នីតិវិធីប្រតិបត្តិការដូចជា hysteroscopy D&C ឬ hysteroscopy polypectomy ជារឿយៗមានចាប់ពី 3,000 ទៅ 5,000 ដុល្លារ។
អឺរ៉ុប៖ ប្រព័ន្ធសាធារណៈជារឿយៗគ្របដណ្តប់លើនីតិវិធីចាំបាច់ផ្នែកវេជ្ជសាស្ត្រ។ ថ្លៃសេវាឯកជនជាទូទៅធ្លាក់ប្រហែល €800–€2,500។
អាស៊ីប៉ាស៊ីហ្វិក៖ ការធ្វើកោសល្យវិច័យ hysteroscopy ជាទូទៅអាចរកបានប្រហែល $500-$1,500 អាស្រ័យលើទីក្រុង និងកម្រិតកន្លែងប្រើប្រាស់។
តំបន់កំពុងអភិវឌ្ឍន៍៖ ការចូលប្រើអាចមានកម្រិត។ កម្មវិធីផ្សព្វផ្សាយ និងគ្លីនិកចល័តកំពុងពង្រីកភាពអាចរកបាន។
នៅពេលអនុវត្តសម្រាប់ការហូរឈាមស្បូនមិនប្រក្រតី (AUB) ការវាយតម្លៃភាពគ្មានកូន ឬរោគសាស្ត្រក្នុងស្បូនដែលសង្ស័យ ការធ្វើ hysteroscopy ជារឿយៗត្រូវបានចាត់ទុកថាចាំបាច់ផ្នែកវេជ្ជសាស្ត្រ ហើយអាចត្រូវបានគ្របដណ្តប់។
ការចង្អុលបង្ហាញអំពីការជ្រើសរើស ឬគ្រឿងសម្អាងអាចពាក់ព័ន្ធនឹងការចំណាយលើសពីហោប៉ៅសម្រាប់អ្នកជំងឺ។
ការថតឆ្លុះតាមការិយាល័យ៖ ប្រើឧបករណ៍ឆ្លុះខ្នាតតូច; ជាធម្មតាការចំណាយទាប ចំណូលលឿនជាងមុន និងការប្រើថ្នាំសន្លប់តិចតួច ឬគ្មានសម្រាប់ករណីរោគវិនិច្ឆ័យ ឬការងារប្រតិបត្តិការតិចតួច។
ការថតឆ្លុះឆ្លុះតាមមន្ទីរពេទ្យ៖ ពេញចិត្តសម្រាប់ការថតឆ្លុះវះកាត់ស្មុគ្រស្មាញ (ឧ. ដុំសាច់ធំ ការស្អិតជាប់យ៉ាងទូលំទូលាយ) ដែលតម្រូវឱ្យមានការប្រើថ្នាំសន្លប់ទូទៅ ឬពេលវេលា និងការត្រួតពិនិត្យការស្តារឡើងវិញ។
ការប្តូរករណីសមរម្យពីអ្នកជំងឺក្នុងមន្ទីរពេទ្យទៅការកំណត់ដែលមានមូលដ្ឋាននៅការិយាល័យ កាត់បន្ថយការចំណាយសរុបនៃការថែទាំ និងបង្កើនចំនួនអ្នកជំងឺ។
ការវិនិយោគលើ hysteroscopes ដែលអាចប្រើឡើងវិញបាន ការគ្រប់គ្រងសារធាតុរាវ និងការថតរូបភាពអាចកាត់បន្ថយអត្រាស្មុគស្មាញ និងការទទួលការអាន។
ការចំណាយលើបរិក្ខារ៖ ឧបករណ៍ hysteroscopes ដែលមានគុណភាពខ្ពស់ ឧបករណ៍ថតចម្លង និងប្រព័ន្ធមើលឃើញត្រូវការដើមទុនដំបូង។ សម្ភារៈប្រើប្រាស់ចោល និងការថែទាំបន្ថែមការចំណាយដែលកើតឡើងដដែលៗ។
ការបណ្តុះបណ្តាល៖ ការវះកាត់វះកាត់ប្រកបដោយសុវត្ថិភាព និងមានប្រសិទ្ធភាពទាមទារជំនាញឯកទេស។ ការចូលប្រើការបណ្តុះបណ្តាលមានកម្រិតនៅក្នុងការកំណត់ធនធានទាបរារាំងការទទួលយក។
ហេដ្ឋារចនាសម្ព័ន្ធ៖ ភាពអាចរកបាន ឬ ការគាំទ្រការប្រើថ្នាំសន្លប់ និងភាពជឿជាក់នៃខ្សែសង្វាក់ផ្គត់ផ្គង់ប៉ះពាល់ដល់សមត្ថភាពសេវាកម្ម។
ការយល់ដឹងពីអ្នកជម្ងឺ៖ អ្នកជំងឺជាច្រើនមិនស៊ាំនឹងអ្វីជា hysteroscopy ឬអត្ថប្រយោជន៍របស់វា។ ការអប់រំធ្វើអោយប្រសើរឡើងនូវការទទួលយក។
អាមេរិកខាងជើង៖ ការចិញ្ចឹមកូនខ្ពស់; ការធ្វើ hysteroscopy ដែលមានមូលដ្ឋានលើការិយាល័យធំទូលាយ និងការថតរូបភាពកម្រិតខ្ពស់។
អឺរ៉ុប៖ សមាហរណកម្មទូលំទូលាយនៅក្នុងប្រព័ន្ធសាធារណៈ; ការទទួលយកយ៉ាងខ្លាំងនៃការថតចម្លងការិយាល័យនៅចក្រភពអង់គ្លេស អាល្លឺម៉ង់ អ៊ីតាលី និងផ្សេងៗទៀត។
អាស៊ីប៉ាស៊ីហ្វិក៖ កំណើនយ៉ាងឆាប់រហ័សដែលជំរុញដោយមជ្ឈមណ្ឌលមានកូន និងមន្ទីរពេទ្យឯកជននៅក្នុងប្រទេសចិន ឥណ្ឌា កូរ៉េខាងត្បូង និងអាស៊ីអាគ្នេយ៍។
អាហ្រ្វិក និងអាមេរិកឡាទីន៖ ការចូលប្រើមិនស្មើគ្នា; គំនិតផ្តួចផ្តើមរបស់រដ្ឋាភិបាល និងភាពជាដៃគូរបស់អង្គការក្រៅរដ្ឋាភិបាលកំពុងពង្រីកសេវាកម្ម។
ការច្នៃប្រឌិតថ្មីៗមានគោលបំណងធ្វើឱ្យការធ្វើកោសល្យវិច័យ hysteroscopy និង hysteroscopy វះកាត់កាន់តែមានសុវត្ថិភាព រហ័ស និងកាន់តែមានផាសុកភាព ខណៈពេលដែលធ្វើអោយការមើលឃើញ និងប្រសិទ្ធភាពកាន់តែប្រសើរឡើង។
Mini-hysteroscopes បើកដំណើរការ hysteroscopy វិនិច្ឆ័យរោគ និងជ្រើសរើសអន្តរាគមន៍ដោយមិនចាំបាច់ប្រើថ្នាំសន្លប់ទូទៅ កាត់បន្ថយការចំណាយ និងពេលវេលានៃការស្តារឡើងវិញ។
HD និងឌីជីថល hysteroscopes ផ្តល់នូវរូបភាពច្បាស់ ដែលបង្កើនការរកឃើញ និងការណែនាំសម្រាប់ hysteroscopy polypectomy និង adhesiolysis ។
ការត្រួតពិនិត្យលំហូរចូល/លំហូរដោយស្វ័យប្រវត្តិ ធ្វើអោយប្រសើរឡើងនូវសុវត្ថិភាពដោយកាត់បន្ថយហានិភ័យនៃការផ្ទុកសារធាតុរាវលើសកំឡុងនីតិវិធី hysteroscopic ។
វេទិកាដែលកំពុងរីកចម្រើនផ្តល់នូវការយល់ឃើញកាន់តែស៊ីជម្រៅ និងការគ្រប់គ្រងឧបករណ៍សម្រាប់ការវះកាត់ពោះវៀនស្មុគស្មាញ។
ការវិភាគរូបភាពដែលជំនួយដោយ AI កំពុងត្រូវបានរុករកដើម្បីគាំទ្រដល់ការទទួលស្គាល់ក្នុងពេលជាក់ស្តែងនៃដុំសាច់ស្បូន ដុំសាច់ submucosal និងការស្អិតជាប់។
ប្រសិទ្ធភាព និងសុវត្ថិភាពនៃនីតិវិធី hysteroscopic អាស្រ័យលើការប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងគោលការណ៍ណែនាំអន្តរជាតិ និងលក្ខណៈសម្បត្តិរបស់អ្នកឯកទេសដែលអនុវត្តវា។
ការបណ្តុះបណ្តាលវិជ្ជាជីវៈ
Hysteroscopy គួរតែត្រូវបានអនុវត្តដោយរោគស្ត្រីដែលបានទទួលការបណ្តុះបណ្តាលជាផ្លូវការនៅក្នុងបច្ចេកទេស endoscopic ។ ការអប់រំជាបន្តបន្ទាប់ និងការអនុវត្តផ្អែកលើការក្លែងធ្វើកាត់បន្ថយហានិភ័យនៃផលវិបាក និងធ្វើឱ្យលទ្ធផលកាន់តែប្រសើរឡើង។
ពិធីសារផ្អែកលើភស្តុតាង
អង្គការដូចជា មហាវិទ្យាល័យសម្ភព និងរោគស្ត្រីអាមេរិក (ACOG) និងសមាគមអ៊ឺរ៉ុបសម្រាប់ការថតចម្លងរោគស្ត្រី (ESGE) បោះផ្សាយការណែនាំលម្អិតសម្រាប់ការធ្វើកោសល្យវិច័យ និងការវះកាត់។ ពិធីសារទាំងនេះណែនាំការសម្រេចចិត្តលើការជ្រើសរើសអ្នកជំងឺ ការគ្រប់គ្រងសារធាតុរាវ និងសុវត្ថិភាពវះកាត់។
ការធានាគុណភាព
មន្ទីរពេទ្យដែលអនុវត្តការក្រៀវតឹងរ៉ឹង ការថែទាំឧបករណ៍ និងស្តង់ដារត្រួតពិនិត្យសម្រេចបាននូវកម្រិតសុវត្ថិភាពខ្ពស់ជាង។ ប្រព័ន្ធគ្រប់គ្រងសារធាតុរាវកម្រិតខ្ពស់ និងរបាយការណ៍ស្ដង់ដារធ្វើអោយប្រសើរឡើងនូវភាពស៊ីសង្វាក់គ្នានៃនីតិវិធី។
ការថែទាំអ្នកជំងឺជាមជ្ឈមណ្ឌល
ការយល់ព្រមដែលមានព័ត៌មាន ការប្រាស្រ័យទាក់ទងប្រកបដោយតម្លាភាពអំពីហានិភ័យ និងជម្រើសផ្សេងៗ និងផែនការព្យាបាលជាលក្ខណៈបុគ្គលពង្រឹងទំនុកចិត្តរវាងអ្នកជំងឺ និងអ្នកផ្តល់សេវាថែទាំសុខភាព។
តាមរយៈការអនុវត្តតាមគោលការណ៍ណែនាំដែលត្រូវបានទទួលស្គាល់ និងរក្សាបាននូវស្តង់ដារវិជ្ជាជីវៈ ការថតឆ្លុះឆ្លុះបន្តត្រូវបានចាត់ទុកថាជាស្តង់ដារមាសសម្រាប់ការធ្វើរោគវិនិច្ឆ័យ និងការព្យាបាលស្ថានភាពពោះវៀននៅទូទាំងពិភពលោក។
Hysteroscopy បានធ្វើបដិវត្តន៍ការអនុវត្តផ្នែករោគស្ត្រីដោយផ្តល់នូវវិធីសាស្ត្រដែលមានលក្ខណៈរាតត្បាតតិចតួច និងមានភាពត្រឹមត្រូវខ្ពស់សម្រាប់ការវាយតម្លៃ និងការព្យាបាលលក្ខខណ្ឌក្នុងស្បូន។ ពីការធ្វើកោសល្យវិច័យ hysteroscopy ទៅនីតិវិធីវះកាត់ hysteroscopy កម្រិតខ្ពស់ដូចជា D&C, polypectomy និង myomectomy បច្ចេកទេសនេះធ្វើអោយប្រសើរឡើងនូវលទ្ធផលអ្នកជំងឺ ខណៈពេលដែលកាត់បន្ថយពេលវេលានៃការស្តារឡើងវិញ និងរក្សាការមានកូន។
សម្រាប់មន្ទីរពេទ្យ និងគ្លីនិក ការវិនិយោគលើឧបករណ៍ hysteroscopic និងការបណ្តុះបណ្តាលបុគ្គលិក មិនត្រឹមតែជាតម្រូវការផ្នែកព្យាបាលប៉ុណ្ណោះទេ ប៉ុន្តែវាក៏ជាការសម្រេចចិត្តជាយុទ្ធសាស្ត្រដែលបង្កើនការថែទាំអ្នកជំងឺ បង្កើនប្រសិទ្ធភាពធនធាន និងពង្រឹងកេរ្តិ៍ឈ្មោះស្ថាប័ន។ សម្រាប់អ្នកជំងឺ ការឆ្លុះអេកូផ្ដល់នូវការធានាឡើងវិញ - ផ្តល់នូវវិធីសាស្រ្តសុវត្ថិភាព ច្បាស់លាស់ និងទំនើបចំពោះសុខភាពស្បូន។
ដោយសារបច្ចេកវិទ្យាជឿនលឿនជាមួយឧបករណ៍បំពងសំឡេងខ្នាតតូច ការថតរូបភាពឌីជីថល និងការវិនិច្ឆ័យដែលជំរុញដោយ AI ការឆ្លុះអេកូនឹងបន្តវិវឌ្ឍជាមូលដ្ឋានគ្រឹះនៃការថែទាំសុខភាពរបស់ស្ត្រីទូទាំងពិភពលោក ដោយកាត់គម្លាតរវាងការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវ និងការព្យាបាលប្រកបដោយប្រសិទ្ធភាព។
Hysteroscopy ត្រូវបានប្រើដើម្បីធ្វើរោគវិនិច្ឆ័យ និងព្យាបាលស្ថានភាពខាងក្នុងស្បូន ដូចជាការហូរឈាមខុសប្រក្រតី ដុំពកស្បូន ដុំសាច់ ការស្អិតជាប់ និងភាពមិនប្រក្រតីពីកំណើត។ វាក៏ជាឧបករណ៍ដ៏សំខាន់មួយក្នុងការវាយតម្លៃភាពគ្មានកូន និងការគ្រប់គ្រងការបាត់បង់ការមានផ្ទៃពោះឡើងវិញ។
ការធ្វើកោសល្យវិច័យ hysteroscopy ត្រូវបានអនុវត្តដើម្បីពិនិត្យមើលបែហោងធ្មែញស្បូន និងរកមើលភាពមិនប្រក្រតី ខណៈពេលដែលការវះកាត់ hysteroscopy (operative hysteroscopy) អនុញ្ញាតឱ្យគ្រូពេទ្យព្យាបាលបញ្ហាមិនប្រក្រតីទាំងនេះ ដូចជាការយកដុំសាច់ចេញ ឬធ្វើការវះកាត់ hysteroscopy polypectomy ។
hysteroscope គឺជាឧបករណ៍ endoscopic ស្តើង និងស្រាល បញ្ចូលតាមមាត់ស្បូនទៅក្នុងស្បូន។ វាមានកាមេរ៉ា និងប្រភពពន្លឺ ដែលអនុញ្ញាតឱ្យមើលឃើញដោយផ្ទាល់នៃបែហោងធ្មែញស្បូន និងណែនាំឧបករណ៍វះកាត់នៅពេលចាំបាច់។
hysteroscopy D&C រួមបញ្ចូលគ្នានូវការមើលឃើញដោយ hysteroscopic ជាមួយការពង្រីក និងការកាត់ចេញ។ hysteroscope ជួយណែនាំការយកចេញនៃជាលិកា endometrial ធ្វើឱ្យនីតិវិធីកាន់តែត្រឹមត្រូវនិងមានសុវត្ថិភាពជាងការកាត់ពិការភ្នែក។
ស្ត្រីភាគច្រើនជួបប្រទះតែភាពមិនស្រួលបន្តិចបន្តួចក្នុងអំឡុងពេលធ្វើរោគវិនិច្ឆ័យ hysteroscopy ។ នីតិវិធីប្រតិបត្តិការអាចតម្រូវឱ្យមានការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន តំបន់ ឬទូទៅ ដើម្បីធានាបាននូវផាសុកភាព និងសុវត្ថិភាព។
រក្សាសិទ្ធិ © 2025.Geekvalue រក្សាសិទ្ធិគ្រប់យ៉ាង។ជំនួយបច្ចេកទេស៖ TiaoQingCMS