Spis treści
Histeroskopia to małoinwazyjny zabieg ginekologiczny, który pozwala lekarzom zajrzeć do wnętrza macicy za pomocą specjalistycznego narzędzia zwanego histeroskopem. Jest on stosowany w diagnostyce i histeroskopii chirurgicznej w leczeniu schorzeń wewnątrzmacicznych, takich jak nieprawidłowe krwawienia, mięśniaki macicy, zrosty i polipy, bez konieczności nacinania jamy brzusznej i zazwyczaj z szybszym powrotem do zdrowia.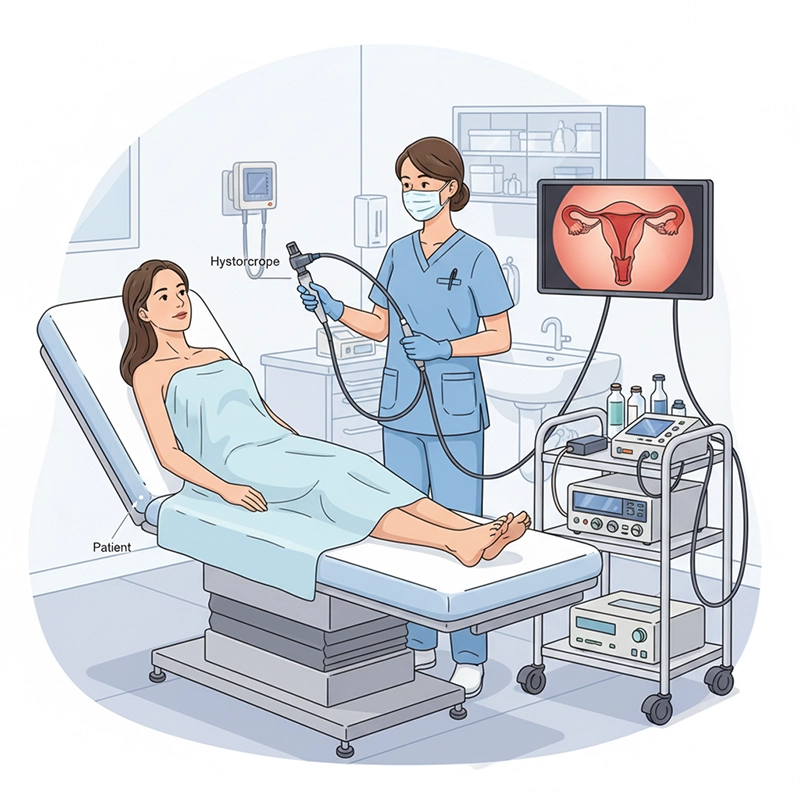
Histeroskopia to endoskopowe badanie jamy macicy, wykonywane poprzez wprowadzenie histeroskopu przez szyjkę macicy. Umożliwia ono bezpośrednią wizualizację endometrium w celu identyfikacji i, w razie potrzeby, leczenia nieprawidłowości wewnątrzmacicznych, których nie można w pełni zdiagnozować za pomocą USG lub MRI.
Histeroskopia diagnostyczna: ocena wizualna mająca na celu zbadanie nieprawidłowego krwawienia macicznego, niepłodności lub podejrzenia patologii.
Histeroskopia chirurgiczna (histeroskopia operacyjna): Wizualizacja i leczenie przy użyciu miniaturowych instrumentów w celu usunięcia polipów, mięśniaków lub zrostów albo korekcji przegrody macicy.
Z uwagi na dostęp przezszyjkowy histeroskopia pozwala uniknąć nacięć jamy brzusznej, skraca czas rekonwalescencji i pozwala zachować potencjał płodności w porównaniu z procedurami otwartymi.
Histeroskop to smukłe urządzenie w kształcie rurki, wyposażone w kamerę optyczną lub cyfrową i źródło światła, które przesyła obrazy do monitora w celu uzyskania wskazówek w czasie rzeczywistym.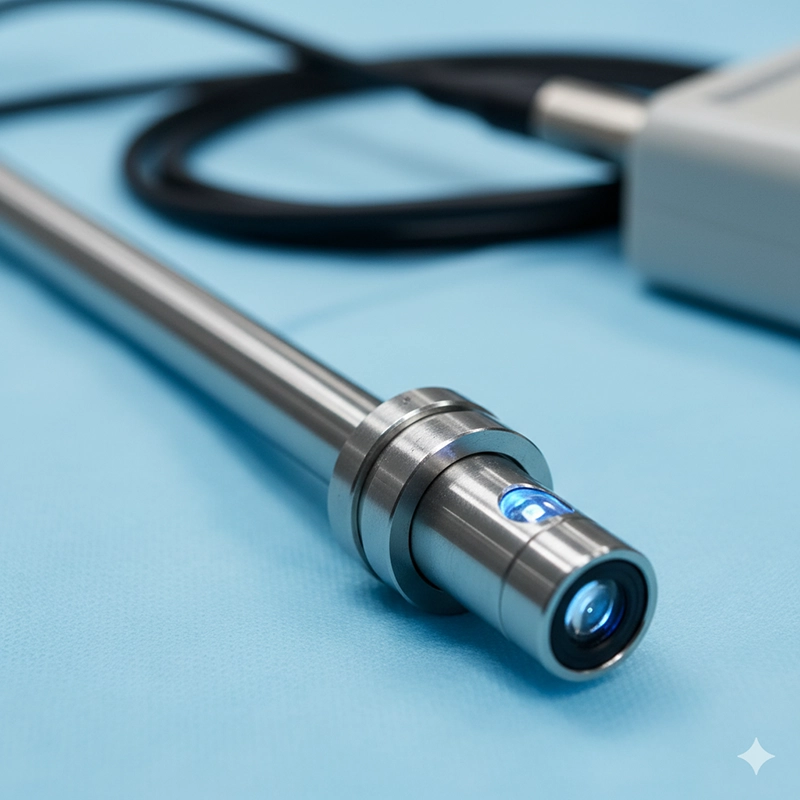
Obiektyw optyczny lub aparat cyfrowy do bezpośredniej wizualizacji
Źródło światła o dużej intensywności do oświetlenia
Kanały robocze dla narzędzi (nożyczek, chwytaków, morcelatorów)
System rozszerzania z użyciem CO₂ lub soli fizjologicznej w celu poszerzenia jamy macicy
Sztywne histeroskopy: obrazowanie wysokiej rozdzielczości, powszechnie stosowane w histeroskopii operacyjnej/chirurgicznej.
Histeroskopy giętkie: Większy komfort, zazwyczaj do histeroskopii diagnostycznej.
Minihisteroskopy: endoskopy o małej średnicy, przeznaczone do zabiegów ambulatoryjnych wymagających minimalnego znieczulenia.
Nieprawidłowe krwawienie maciczne (AUB): Ocena obfitych lub nieregularnych krwawień; wykrywanie polipów, mięśniaków lub hiperplazji.
Ocena niepłodności: identyfikacja polipów, zrostów lub przegród, które mogą utrudniać poczęcie.
Nawracające poronienia: wykrywanie wrodzonych anomalii lub blizn.
Mięśniaki macicy i polipy endometrium: planowanie histeroskopii, polipektomii lub miomektomii.
Zrosty wewnątrzmaciczne (zespół Ashermana): histeroskopowa adhezjoliza w celu odtworzenia jamy macicy.
Usuwanie ciał obcych: Kontrolowane usuwanie zatrzymanych wkładek domacicznych lub innych materiałów wewnątrzmacicznych.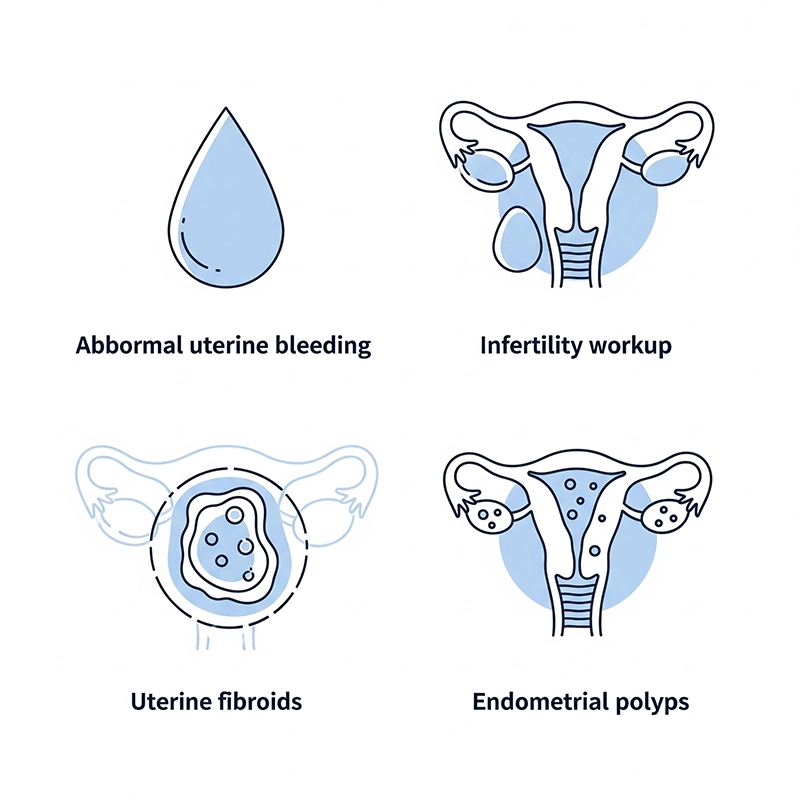
Kolejność czynności różni się nieznacznie w przypadku procedur diagnostycznych i operacyjnych, ale najważniejsze kroki są takie same, co zapewnia bezpieczeństwo i precyzję.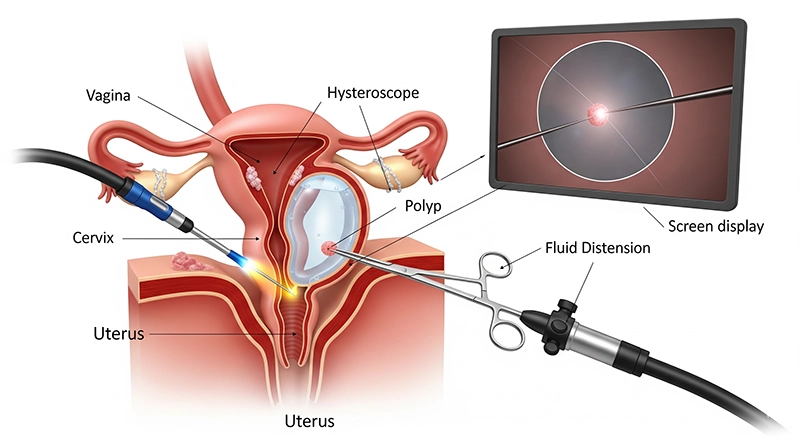
Wywiad i badanie: cykl menstruacyjny, przebyte operacje, czynniki ryzyka
Badania obrazowe: USG lub MRI, jeśli wskazane
Świadoma zgoda i omówienie alternatyw
Histeroskopia diagnostyczna: często wykonywana w gabinecie lekarskim, z niewielkim znieczuleniem lub bez znieczulenia
Histeroskopia operacyjna: znieczulenie miejscowe, regionalne lub ogólne, w zależności od stopnia skomplikowania
Przygotowanie lub rozszerzenie szyjki macicy w razie potrzeby
Wprowadzenie CO₂ lub soli fizjologicznej w celu rozszerzenia jamy macicy
Ostrożne wprowadzenie histeroskopu przez szyjkę macicy
Systematyczna wizualizacja jamy macicy na monitorze
Leczenie zidentyfikowanej patologii przy użyciu instrumentów znajdujących się w zakresie
Połączenie histeroskopii z dylatacją i łyżeczkowaniem (D&C) nazywa się histeroskopią D&C. Szyjka macicy jest rozszerzana, a tkanka endometrium jest usuwana pod bezpośrednią kontrolą wzrokową, co zwiększa dokładność w porównaniu z łyżeczkowaniem na ślepo.
Jeśli polipy endometrium zostaną usunięte podczas tej samej sesji, zabieg nazywa się histeroskopią z polipektomią D&C. Takie podejście umożliwia celowane pobranie próbek i leczenie podczas jednej wizyty.
Histeroskopia nie jest pojedynczą techniką, lecz platformą umożliwiającą przeprowadzenie kilku ukierunkowanych procedur. W zależności od stanu pacjenta, lekarze mogą wybierać spośród szerokiej gamy metod histeroskopowych. Do najpopularniejszych należą:
Zabieg ten łączy w sobie wizualizację histeroskopową z rozszerzeniem i łyżeczkowaniem. Jest często wykonywany u kobiet z nieprawidłowym krwawieniem z macicy lub gdy konieczne jest pobranie próbek tkanki w celu wykluczenia nowotworu złośliwego. Prowadzenie histeroskopu sprawia, że metoda ta jest bezpieczniejsza i dokładniejsza niż tradycyjne łyżeczkowanie na ślepo.
Polipy endometrium to łagodne przerosty błony śluzowej macicy, które mogą powodować obfite krwawienia lub niepłodność. Histeroskopowa polipektomia polega na bezpośrednim uwidocznieniu polipa i usunięciu go za pomocą nożyczek chirurgicznych, pętli elektrochirurgicznych lub morcelatorów tkankowych. Ponieważ zabieg jest mało inwazyjny, większość pacjentek szybko wraca do zdrowia i odczuwa natychmiastową poprawę objawów.
W niektórych przypadkach pobieranie próbek tkanki i usuwanie polipów wykonuje się jednocześnie. To połączone podejście zapewnia kompleksową ocenę jamy macicy i jednoczesne leczenie patologii.
Mięśniaki podśluzówkowe to nienowotworowe narośla, które wnikają do jamy macicy. Histeroskopowa miomektomia pozwala na ich usunięcie bez nacięć jamy brzusznej. Specjalistyczne resektoskopy lub morcelatory służą do usuwania lub cięcia tkanki mięśniaków, co pozwala na zachowanie macicy i utrzymanie potencjału płodności.
Przegroda macicy to wrodzona anomalia, w której włóknista ściana dzieli jamę macicy, często związana z niepłodnością i nawracającymi poronieniami. Histeroskopowa resekcja przegrody polega na przecięciu przegrody pod kontrolą wzroku, przywracając prawidłowy kształt jamy macicy i poprawiając rokowanie.
Zrosty wewnątrzmaciczne, znane również jako zespół Ashermana, mogą powstać po zakażeniu lub operacji macicy. Histeroskopowa adhezjoliza polega na użyciu cienkich nożyczek lub narzędzi energetycznych w celu dokładnego rozdzielenia tkanki bliznowatej, odbudowując jamę macicy oraz poprawiając krwawienie miesiączkowe i płodność.
U kobiet z obfitymi krwawieniami miesiączkowymi, które nie chcą mieć dzieci w przyszłości, histeroskopowa ablacja endometrium niszczy lub usuwa wyściółkę macicy. Dostępnych jest kilka technik, w tym energia cieplna, fale radiowe i resekcja.
W przeciwieństwie do operacji otwartej, histeroskopia nie wymaga nacięć jamy brzusznej. Histeroskop naturalnie przechodzi przez szyjkę macicy, co zmniejsza uraz i konieczność długiej rekonwalescencji.
Większość pacjentów poddanych histeroskopii diagnostycznej może powrócić do normalnej aktywności w ciągu kilku godzin. Nawet histeroskopia operacyjna zazwyczaj wymaga jedynie krótkiego okresu rekonwalescencji w porównaniu z tradycyjnymi zabiegami chirurgicznymi.
Ponieważ dostęp do macicy odbywa się bez konieczności wykonywania dużych nacięć, ryzyko infekcji, blizn i bólu pooperacyjnego jest mniejsze. Pobyt w szpitalu jest często zbędny, co dodatkowo obniża ryzyko i koszty.
Jedną z największych zalet histeroskopii chirurgicznej jest możliwość korygowania problemów wewnątrzmacicznych przy jednoczesnym zachowaniu, a nawet poprawie potencjału płodności. Dla kobiet planujących ciążę jest to czynnik decydujący w porównaniu z bardziej inwazyjnymi zabiegami chirurgicznymi.
Procedury wykonywane metodą „ślepej próby”, takie jak tradycyjne łyżeczkowanie, często pomijają zlokalizowane zmiany. Histeroskopia zapewnia wizualizację w czasie rzeczywistym, gwarantując precyzyjną identyfikację i leczenie nieprawidłowości, takich jak polipy, mięśniaki i zrosty.
Od prostego usuwania polipów po skomplikowaną miomektomię czy resekcję przegrody, histeroskopia może być dostosowana do szerokiego zakresu wskazań klinicznych. Ta elastyczność czyni ją jednym z najcenniejszych narzędzi w praktyce ginekologicznej.
Do przypadkowej perforacji ściany macicy może dojść podczas zakładania lub manipulacji chirurgicznej. Chociaż w większości przypadków perforacja ustępuje bez poważnych konsekwencji, poważne perforacje mogą wymagać naprawy chirurgicznej.
Czasami po histeroskopii może wystąpić zapalenie endometrium lub infekcja miednicy mniejszej. Profilaktyczne podawanie antybiotyków nie jest rutynowo wymagane, ale można je rozważyć u pacjentek wysokiego ryzyka.
Po zabiegu często występują niewielkie krwawienia i plamienia. Nadmierne krwawienie, choć rzadkie, może wystąpić w przypadku leczenia dużych mięśniaków lub zmian naczyniowych.
W przypadku stosowania płynnych środków rozszerzających naczynia istnieje ryzyko wchłaniania płynu do krwiobiegu. Dokładne monitorowanie ilości przyjmowanych i wydalanych płynów zmniejsza prawdopodobieństwo wystąpienia powikłań, takich jak hiponatremia.
Skurcze, lekkie krwawienie i łagodny dyskomfort w jamie brzusznej to częste, ale przemijające skutki uboczne. Zazwyczaj ustępują w ciągu kilku dni.
Ryzyko związane z histeroskopią można zminimalizować, stosując się do międzynarodowych wytycznych bezpieczeństwa, korzystając z nowoczesnego sprzętu i zapewniając sobie odpowiednie szkolenie.
Koszt histeroskopii różni się w zależności od regionu, rodzaju zabiegu i placówki opieki. Dla pacjentów i szpitali cena zależy od tego, czy usługa jest histeroskopią diagnostyczną, czy chirurgiczną (np. histeroskopia łyżeczkowanie lub histeroskopia polipektomia), a także od znieczulenia, opłat za placówkę oraz czasu rekonwalescencji.
Stany Zjednoczone: Koszt histeroskopii diagnostycznej waha się zazwyczaj od 1000 do 3000 dolarów; zabiegi chirurgiczne, takie jak histeroskopia, łyżeczkowanie lub histeroskopia, polipektomia, kosztują często od 3000 do 5000 dolarów.
Europa: Systemy publiczne często pokrywają koszty niezbędnych zabiegów medycznych; w systemach prywatnych koszty mieszczą się na ogół w przedziale 800–2500 euro.
Azja i Pacyfik: Diagnostyczna histeroskopia kosztuje zazwyczaj od 500 do 1500 dolarów, w zależności od miasta i poziomu placówki.
Regiony rozwijające się: Dostęp może być ograniczony; programy pomocowe i kliniki mobilne zwiększają dostępność.
Gdy histeroskopia jest wykonywana w związku z nieprawidłowym krwawieniem macicznym (AUB), oceną niepłodności lub podejrzeniem patologii wewnątrzmacicznej, jest ona często uważana za konieczność medyczną i może być objęta ubezpieczeniem.
Zabiegi planowe lub kosmetyczne mogą wiązać się z większymi kosztami ponoszonymi przez pacjentów.
Histeroskopia w gabinecie lekarskim: Wykorzystuje się miniaturowe histeroskopy; zazwyczaj tańsze, szybciej rotujące i wymagające minimalnego znieczulenia lub nie wymagające go w przypadku diagnostyki lub drobnych zabiegów chirurgicznych.
Histeroskopia szpitalna: Preferowana w przypadku skomplikowanej histeroskopii chirurgicznej (np. duże mięśniaki, rozległe zrosty) wymagającej znieczulenia ogólnego, czasu spędzonego w sali operacyjnej i monitorowania rekonwalescencji.
Przeniesienie odpowiednich przypadków ze szpitali do placówek ambulatoryjnych obniża całkowity koszt opieki i zwiększa przepustowość pacjentów.
Inwestycje w wielokrotnego użytku histeroskopy, zarządzanie płynami i obrazowanie mogą zmniejszyć liczbę powikłań i ponownych przyjęć do szpitala.
Koszty sprzętu: Wysokiej jakości histeroskopy, resektoskopy i systemy wizualizacji wymagają kapitału początkowego; materiały jednorazowego użytku i konserwacja generują koszty cykliczne.
Szkolenie: Bezpieczna i skuteczna histeroskopia chirurgiczna wymaga specjalistycznych umiejętności; ograniczony dostęp do szkoleń w środowiskach o niskich dochodach ogranicza możliwość ich przyjęcia.
Infrastruktura: dostępność sali operacyjnej, wsparcie anestezjologiczne i niezawodność łańcucha dostaw wpływają na wydajność świadczenia usług.
Świadomość pacjentów: Wielu pacjentów nie wie, na czym polega histeroskopia ani jakie korzyści ona przynosi; edukacja zwiększa popularność tego zabiegu.
Ameryka Północna: Wysoki poziom akceptacji; powszechna histeroskopia w gabinetach lekarskich i zaawansowane obrazowanie.
Europa: Szeroka integracja w systemach publicznych; duże zainteresowanie histeroskopią biurową w Wielkiej Brytanii, Niemczech, Włoszech i innych krajach.
Azja i Pacyfik: Gwałtowny wzrost napędzany przez centra leczenia niepłodności i szpitale prywatne w Chinach, Indiach, Korei Południowej i Azji Południowo-Wschodniej.
Afryka i Ameryka Łacińska: Nierówny dostęp; inicjatywy rządowe i współpraca z organizacjami pozarządowymi poszerzają zakres usług.
Ostatnie innowacje mają na celu uczynienie histeroskopii diagnostycznej i histeroskopii chirurgicznej bezpieczniejszą, szybszą i wygodniejszą, przy jednoczesnej poprawie widoczności i wydajności.
Minihisteroskopy umożliwiają diagnostyczną histeroskopię i wybrane zabiegi bez znieczulenia ogólnego, co pozwala na redukcję kosztów i skrócenie czasu rekonwalescencji.
Histeroskopy HD i cyfrowe zapewniają wyraźne obrazy, które ułatwiają wykrywanie i prowadzenie w przypadku polipektomii i zrostów podczas histeroskopii.
Zautomatyzowany monitoring dopływu/odpływu zwiększa bezpieczeństwo poprzez redukcję ryzyka przeciążenia płynem podczas zabiegu histeroskopowego.
Nowe platformy oferują lepszą percepcję głębi i kontrolę nad instrumentami w przypadku skomplikowanych resekcji wewnątrzmacicznych.
Badane są możliwości analizy obrazu wspomaganej sztuczną inteligencją w celu umożliwienia rozpoznawania polipów endometrium, mięśniaków podśluzówkowych i zrostów w czasie rzeczywistym.
Skuteczność i bezpieczeństwo zabiegów histeroskopowych zależą od ścisłego przestrzegania międzynarodowych wytycznych i kwalifikacji specjalistów wykonujących te zabiegi.
Szkolenia zawodowe
Histeroskopię powinni wykonywać ginekolodzy posiadający formalne przeszkolenie w zakresie technik endoskopowych. Ciągłe kształcenie i ćwiczenia oparte na symulacjach zmniejszają ryzyko powikłań i poprawiają wyniki leczenia.
Protokoły oparte na dowodach
Organizacje takie jak Amerykańskie Kolegium Położników i Ginekologów (ACOG) oraz Europejskie Towarzystwo Endoskopii Ginekologicznej (ESGE) publikują szczegółowe zalecenia dotyczące histeroskopii diagnostycznej i operacyjnej. Protokoły te stanowią podstawę decyzji dotyczących doboru pacjentek, podawania płynów i bezpieczeństwa operacji.
Zapewnienie jakości
Szpitale, które przestrzegają rygorystycznych standardów sterylizacji, konserwacji sprzętu i monitorowania, osiągają wyższy poziom bezpieczeństwa. Zaawansowane systemy zarządzania płynami i ujednolicone raportowanie poprawiają spójność procedur.
Opieka skoncentrowana na pacjencie
Świadoma zgoda, przejrzysta komunikacja na temat ryzyka i alternatyw oraz indywidualne planowanie leczenia wzmacniają zaufanie między pacjentami a pracownikami służby zdrowia.
Dzięki przestrzeganiu uznanych wytycznych i utrzymywaniu profesjonalnych standardów, histeroskopia jest w dalszym ciągu uważana za złoty standard w diagnostyce i leczeniu chorób wewnątrzmacicznych na całym świecie.
Histeroskopia zrewolucjonizowała praktykę ginekologiczną, oferując minimalnie inwazyjną i wysoce precyzyjną metodę oceny i leczenia schorzeń wewnątrzmacicznych. Od histeroskopii diagnostycznej po zaawansowane zabiegi histeroskopii chirurgicznej, takie jak łyżeczkowanie, polipektomia i miomektomia, technika ta poprawia wyniki leczenia pacjentek, skracając jednocześnie czas rekonwalescencji i zachowując płodność.
Dla szpitali i klinik inwestycja w sprzęt histeroskopowy i szkolenie personelu to nie tylko konieczność kliniczna, ale także decyzja strategiczna, która poprawia jakość opieki nad pacjentką, optymalizuje zasoby i wzmacnia reputację placówki. Histeroskopia zapewnia pacjentkom poczucie bezpieczeństwa – oferując bezpieczne, precyzyjne i nowoczesne podejście do zdrowia macicy.
W miarę postępu technologicznego obejmującego miniaturowe histeroskopy, obrazowanie cyfrowe i diagnostykę opartą na sztucznej inteligencji, histeroskopia będzie się nadal rozwijać jako podstawa opieki zdrowotnej kobiet na całym świecie, łącząc precyzyjną diagnozę ze skutecznym leczeniem.
Histeroskopia służy do diagnozowania i leczenia schorzeń wewnątrzmacicznych, takich jak nieprawidłowe krwawienia, polipy macicy, mięśniaki macicy, zrosty i wady wrodzone. Jest również ważnym narzędziem w ocenie niepłodności i leczeniu nawracających poronień.
Histeroskopię diagnostyczną wykonuje się w celu zbadania jamy macicy i wykrycia nieprawidłowości, natomiast histeroskopia chirurgiczna (histeroskopia operacyjna) pozwala lekarzowi na leczenie tych nieprawidłowości, np. poprzez usunięcie mięśniaków lub przeprowadzenie histeroskopowej polipektomii.
Histeroskop to cienki, oświetlony instrument endoskopowy wprowadzany przez szyjkę macicy do macicy. Wyposażony jest w kamerę i źródło światła, co umożliwia bezpośrednią wizualizację jamy macicy i w razie potrzeby prowadzenie narzędzi chirurgicznych.
Histeroskopia D&C łączy w sobie wizualizację histeroskopową z rozszerzeniem i łyżeczkowaniem. Histeroskop pomaga w usunięciu tkanki endometrium, dzięki czemu zabieg jest dokładniejszy i bezpieczniejszy niż łyżeczkowanie na ślepo.
Większość kobiet odczuwa jedynie niewielki dyskomfort podczas diagnostycznej histeroskopii. Zabiegi operacyjne mogą wymagać znieczulenia miejscowego, regionalnego lub ogólnego, aby zapewnić komfort i bezpieczeństwo.
Prawa autorskie © 2025.Geekvalue. Wszelkie prawa zastrzeżone.Wsparcie techniczne: TiaoQingCMS