सामग्रीको तालिका
हिस्टेरोस्कोपी एक न्यूनतम आक्रामक स्त्री रोग प्रक्रिया हो जसले डाक्टरहरूलाई हिस्टेरोस्कोप भनिने विशेष उपकरण प्रयोग गरेर गर्भाशय भित्र हेर्न अनुमति दिन्छ। यो निदान र सर्जिकल हिस्टेरोस्कोपीको लागि पेटको चीरा बिना र सामान्यतया छिटो रिकभरी जस्ता असामान्य रक्तस्राव, फाइब्रोइड, आसंजन र पोलिप्स जस्ता गर्भाशय भित्रका अवस्थाहरूको उपचार गर्न प्रयोग गरिन्छ।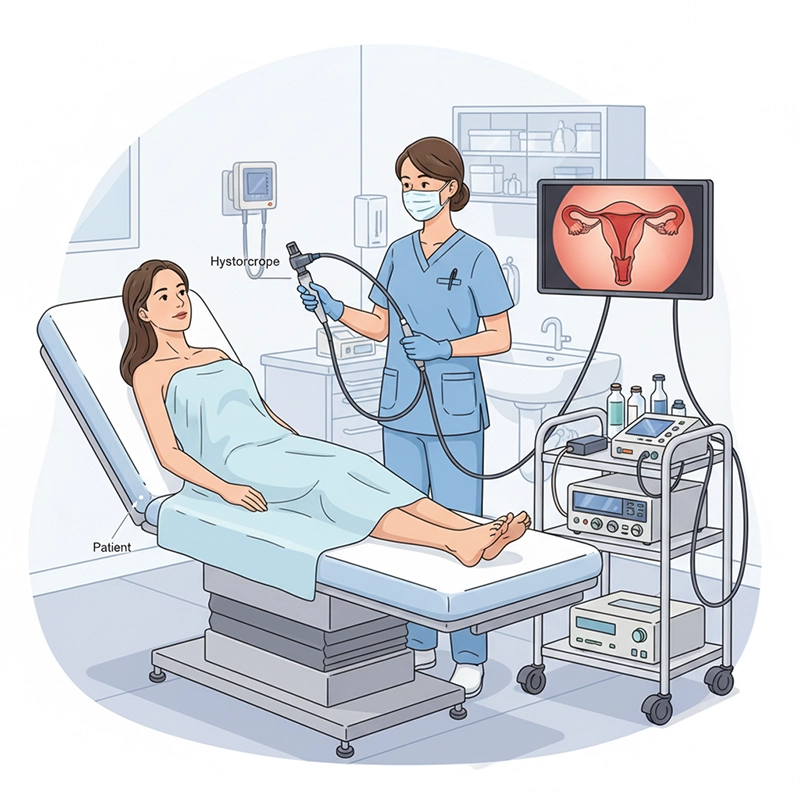
हिस्टेरोस्कोपी भनेको गर्भाशय ग्रीवा मार्फत हिस्टेरोस्कोप घुसाएर गरिने गर्भाशय गुहाको एन्डोस्कोपिक जाँच हो। यसले अल्ट्रासाउन्ड वा एमआरआई द्वारा पूर्ण रूपमा चित्रण नगरिएको गर्भाशय भित्रको असामान्यताहरू पहिचान गर्न र आवश्यक पर्दा उपचार गर्न एन्डोमेट्रियमको प्रत्यक्ष दृश्यावलोकन सक्षम बनाउँछ।
डायग्नोस्टिक हिस्टेरोस्कोपी: असामान्य गर्भाशय रक्तस्राव, बाँझोपन, वा शंकास्पद रोगविज्ञानको अनुसन्धान गर्न दृश्य मूल्याङ्कन।
सर्जिकल हिस्टेरोस्कोपी (अपरेटिभ हिस्टेरोस्कोपी): पोलिप्स, फाइब्रोइड, वा आसंजन हटाउन वा गर्भाशय सेप्टम सच्याउन लघु उपकरणहरू प्रयोग गरेर दृश्यावलोकन र उपचार।
यो विधि ट्रान्स-सर्भाइकल भएकोले, हिस्टेरोस्कोपीले पेटको चीराबाट बचाउँछ, निको हुने समय घटाउँछ, र खुला प्रक्रियाहरूको तुलनामा प्रजनन क्षमतालाई सुरक्षित राख्न सक्छ।
हिस्टेरोस्कोप भनेको अप्टिकल वा डिजिटल क्यामेरा र प्रकाश स्रोत भएको पातलो, ट्यूब जस्तो उपकरण हो जसले वास्तविक-समय मार्गदर्शनको लागि छविहरूलाई मनिटरमा पठाउँछ।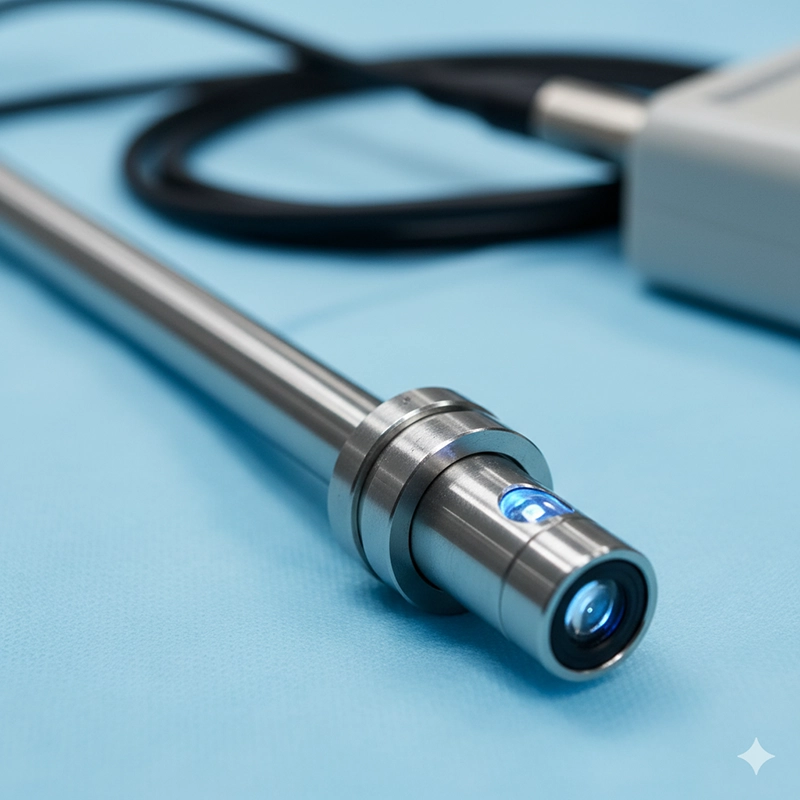
प्रत्यक्ष दृश्यावलोकनको लागि अप्टिकल लेन्स वा डिजिटल क्यामेरा
रोशनीको लागि उच्च-तीव्रता प्रकाश स्रोत
उपकरणहरूको लागि काम गर्ने च्यानलहरू (कैंची, ग्रासर, मोर्सेलेटर)
पाठेघरको गुहा विस्तार गर्न CO₂ वा सलाइन प्रयोग गर्ने डिस्टेन्सन प्रणाली
रिजिड हिस्टेरोस्कोप: हाई-डेफिनिशन इमेजिङ; सामान्यतया शल्यक्रिया/सर्जिकल हिस्टेरोस्कोपीको लागि प्रयोग गरिन्छ।
लचिलो हिस्टेरोस्कोप: बढी आराम; सामान्यतया डायग्नोस्टिक हिस्टेरोस्कोपीको लागि।
मिनी-हिस्टेरोस्कोपहरू: न्यूनतम एनेस्थेसियाको साथ कार्यालय-आधारित प्रक्रियाहरूको लागि उपयुक्त सानो व्यासको स्कोपहरू।
असामान्य गर्भाशय रक्तस्राव (AUB): भारी वा अनियमित रक्तस्रावको मूल्याङ्कन; पोलिप्स, फाइब्रोइड, वा हाइपरप्लासियाको पहिचान।
बाँझोपन मूल्याङ्कन: गर्भधारणमा बाधा पुर्याउन सक्ने पोलिप्स, आसंजन वा सेप्टाको पहिचान।
बारम्बार गर्भावस्था गुमाउनु: जन्मजात विसंगति वा दागको पहिचान।
गर्भाशय फाइब्रोइड र एन्डोमेट्रियल पोलिप्स: हिस्टेरोस्कोपी पोलिपेक्टोमी वा मायोमेक्टोमीको लागि योजना।
गर्भाशय भित्रको आसंजन (एशरम्यान सिन्ड्रोम): गुहा पुनर्स्थापित गर्न हिस्टेरोस्कोपिक आसंजन।
विदेशी शरीर हटाउने: राखिएको IUD वा अन्य गर्भाशय भित्रका सामग्रीहरूको निर्देशित पुन: प्राप्ति।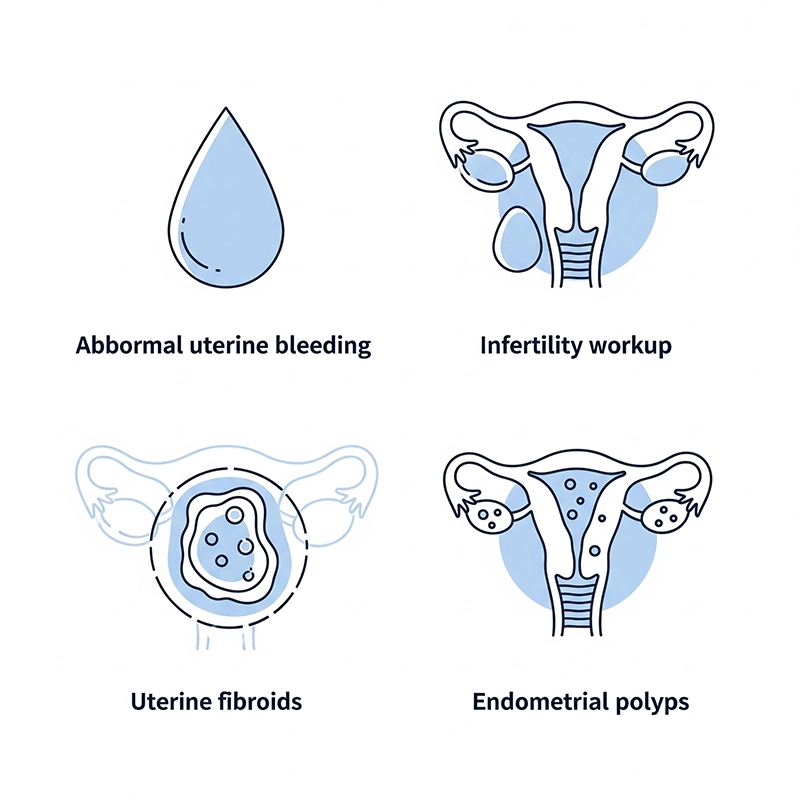
निदान र शल्यक्रियाका केसहरूको लागि अनुक्रम थोरै फरक छ, तर सुरक्षा र शुद्धता कायम राख्न प्रमुख चरणहरू एकरूप छन्।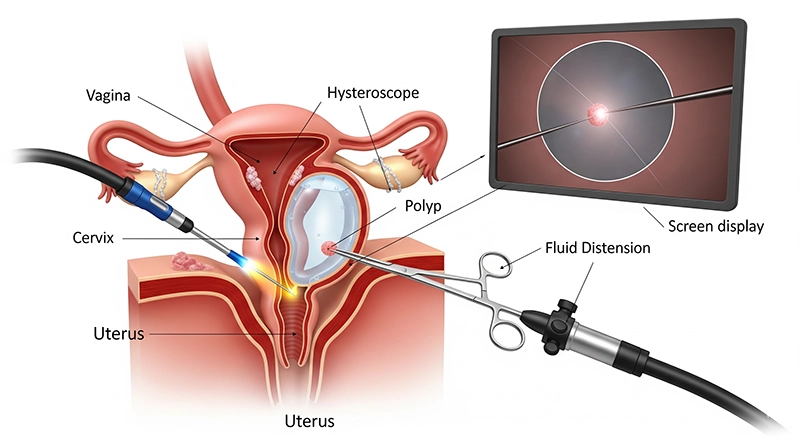
इतिहास र परीक्षा: महिनावारीको ढाँचा, पहिलेका शल्यक्रियाहरू, जोखिम कारकहरू
इमेजिङ: संकेत गरिएमा अल्ट्रासाउन्ड वा एमआरआई
सूचित सहमति र विकल्पहरूको छलफल
डायग्नोस्टिक हिस्टेरोस्कोपी: प्रायः अफिसमा आधारित, थोरै वा बिना एनेस्थेसिया
अपरेटिभ हिस्टेरोस्कोपी: जटिलतामा निर्भर गर्दै स्थानीय, क्षेत्रीय, वा सामान्य एनेस्थेसिया
आवश्यकता अनुसार पाठेघरको मुखको तयारी वा फैलावट
पाठेघरको गुहा फैलाउन CO₂ वा सलाइनको प्रयोग
पाठेघरको मुखबाट हिस्टेरोस्कोप सावधानीपूर्वक घुसाउने
मनिटरमा एन्डोमेट्रियल गुहाको व्यवस्थित दृश्यावलोकन
दायरा पारित उपकरणहरू प्रयोग गरेर पहिचान गरिएको रोगविज्ञानको उपचार
जब हिस्टेरोस्कोपीलाई डायलेसन र क्युरेटेज (D&C) सँग जोडिन्छ, यसलाई हिस्टेरोस्कोपी D&C भनिन्छ। पाठेघरको मुख फैलिएको हुन्छ र एन्डोमेट्रियल तन्तुलाई प्रत्यक्ष दृश्यावलोकन अन्तर्गत हटाइन्छ, जसले ब्लाइन्ड क्युरेटेजको तुलनामा शुद्धतामा सुधार ल्याउँछ।
यदि एउटै सत्रमा एन्डोमेट्रियल पोलिप्स हटाइयो भने, प्रक्रियालाई हिस्टेरोस्कोपी डी एन्ड सी पोलिपेक्टोमी भनिन्छ। यो दृष्टिकोणले एकल भ्रमणमा लक्षित नमूना र उपचार सक्षम बनाउँछ।
हिस्टेरोस्कोपी एउटा मात्र प्रविधि होइन बरु धेरै लक्षित प्रक्रियाहरू सक्षम पार्ने प्लेटफर्म हो। बिरामीको अवस्थाको आधारमा, डाक्टरहरूले हिस्टेरोस्कोपिक उपचारहरूको विस्तृत श्रृंखलाबाट छनौट गर्न सक्छन्। सबैभन्दा सामान्य समावेश छन्:
यो प्रक्रियाले हिस्टेरोस्कोपिक भिजुअलाइजेशनलाई फैलावट र क्युरेटेजसँग जोड्दछ। यो प्रायः असामान्य गर्भाशय रक्तस्राव अनुभव गर्ने महिलाहरूको लागि गरिन्छ वा जब घातकतालाई अस्वीकार गर्न तन्तुको नमूना आवश्यक हुन्छ। हिस्टेरोस्कोपद्वारा प्रदान गरिएको मार्गदर्शनले यो विधिलाई परम्परागत ब्लाइन्ड क्युरेटेज भन्दा सुरक्षित र अधिक सटीक बनाउँछ।
एन्डोमेट्रियल पोलिप्स भनेको पाठेघरको अस्तरको सौम्य अतिवृद्धि हो जसले अत्यधिक रक्तस्राव वा बाँझोपन निम्त्याउन सक्छ। हिस्टेरोस्कोपिक पोलिपेक्टोमीमा पोलिपलाई प्रत्यक्ष रूपमा हेर्ने र सर्जिकल कैंची, इलेक्ट्रोसर्जिकल लूप वा टिस्यु मोर्सेलेटरहरू प्रयोग गरेर हटाउने समावेश छ। यो प्रक्रिया न्यूनतम आक्रामक भएकोले, धेरैजसो बिरामीहरू चाँडै निको हुन्छन् र लक्षणहरूमा तुरुन्तै सुधार अनुभव गर्छन्।
केही अवस्थामा, तन्तुको नमूना लिने र पोलिप हटाउने दुवै सँगै गरिन्छ। यो संयुक्त दृष्टिकोणले अन्तर्निहित रोगविज्ञानको उपचार गर्दा गर्भाशय गुहाको व्यापक मूल्याङ्कन सुनिश्चित गर्दछ।
सबम्यूकोसल फाइब्रोइडहरू क्यान्सर नभएका वृद्धिहरू हुन् जुन गर्भाशय गुहामा फैलिन्छन्। हिस्टेरोस्कोपिक मायोमेक्टोमीले पेटको चीरा बिना नै तिनीहरूलाई हटाउन अनुमति दिन्छ। विशेष रिसेक्टोस्कोप वा मोर्सेलेटरहरू फाइब्रोइड तन्तु खौर्न वा काट्न, गर्भाशयलाई सुरक्षित राख्न र प्रजनन क्षमता कायम राख्न प्रयोग गरिन्छ।
गर्भाशय सेप्टम एक जन्मजात विसंगति हो जहाँ रेशादार पर्खालले गर्भाशय गुहालाई विभाजित गर्दछ, जुन प्रायः बाँझोपन र बारम्बार गर्भपातसँग जोडिएको हुन्छ। हिस्टेरोस्कोपिक सेप्टम रिसेक्शनमा प्रत्यक्ष दृश्यावलोकन अन्तर्गत सेप्टम काट्ने, सामान्य गुहा आकार पुनर्स्थापित गर्ने र गर्भावस्थाको परिणाम सुधार गर्ने समावेश छ।
इन्ट्रायूटरिन एडहेसन्स, जसलाई एशरम्यान सिन्ड्रोम पनि भनिन्छ, संक्रमण वा गर्भाशय शल्यक्रिया पछि बन्न सक्छ। हिस्टेरोस्कोपिक एडहेसियोलिसिसले दागको तन्तुलाई सावधानीपूर्वक अलग गर्न, गर्भाशय गुहा पुनर्स्थापित गर्न र महिनावारी प्रवाह र प्रजनन क्षमता सुधार गर्न राम्रो कैंची वा ऊर्जा-आधारित उपकरणहरू प्रयोग गर्दछ।
महिनावारीमा अत्यधिक रक्तस्राव भएका महिलाहरूका लागि, जो भविष्यमा प्रजनन क्षमता बढाउन चाहँदैनन्, हिस्टेरोस्कोपिक एन्डोमेट्रियल एब्लेसनले पाठेघरको अस्तरलाई नष्ट गर्छ वा हटाउँछ। थर्मल ऊर्जा, रेडियोफ्रिक्वेन्सी, र रिसेक्शन सहित धेरै प्रविधिहरू उपलब्ध छन्।
खुला शल्यक्रिया भन्दा फरक, हिस्टेरोस्कोपीले पेटको चीराबाट बचाउँछ। हिस्टेरोस्कोप प्राकृतिक रूपमा पाठेघरको मुखबाट जान्छ, जसले गर्दा आघात र व्यापक स्वास्थ्यलाभको आवश्यकता कम हुन्छ।
डायग्नोस्टिक हिस्टेरोस्कोपी गराइरहेका धेरैजसो बिरामीहरू केही घण्टामै सामान्य गतिविधिहरूमा फर्कन सक्छन्। परम्परागत शल्यक्रियाको तुलनामा अपरेटिभ हिस्टेरोस्कोपीमा पनि सामान्यतया छोटो रिकभरी अवधि मात्र लाग्छ।
पाठेघरमा ठूला चीराहरू बिना नै पहुँच गर्न सकिने भएकोले, संक्रमण, दाग र शल्यक्रिया पछि दुखाइको जोखिम कम हुन्छ। अस्पताल बसाइ प्रायः अनावश्यक हुन्छ, जसले गर्दा जोखिम र लागत अझ कम हुन्छ।
सर्जिकल हिस्टेरोस्कोपीको सबैभन्दा ठूलो फाइदा भनेको प्रजनन क्षमतालाई संरक्षण गर्दै वा सुधार गर्दै गर्भाशय भित्रका समस्याहरूलाई सच्याउने क्षमता हो। गर्भावस्था खोज्ने महिलाहरूको लागि, यो अधिक आक्रामक शल्यक्रियाको तुलनामा एक निर्णायक कारक हो।
परम्परागत क्युरेटेज जस्ता अन्धा प्रक्रियाहरूले प्रायः स्थानीयकृत घाउहरू छुटाउँछन्। हिस्टेरोस्कोपीले वास्तविक-समय दृश्यावलोकन प्रदान गर्दछ, जसले पोलिप्स, फाइब्रोइडहरू, र आसंजनहरू जस्ता असामान्यताहरू सही रूपमा पहिचान र उपचार गरिएको सुनिश्चित गर्दछ।
साधारण पोलिप हटाउने देखि जटिल मायोमेक्टोमी वा सेप्टम रिसेक्सन सम्म, हिस्टेरोस्कोपीलाई क्लिनिकल संकेतहरूको विस्तृत दायराको लागि अनुकूलित गर्न सकिन्छ। यो लचिलोपनले यसलाई स्त्री रोग अभ्यासमा सबैभन्दा मूल्यवान उपकरणहरू मध्ये एक बनाउँछ।
पाठेघरको भित्तामा आकस्मिक प्वाल पर्न सक्छ, जसलाई सम्मिलित गर्दा वा शल्यक्रिया गर्दा पनि हुन सक्छ। धेरैजसो केसहरू ठूला परिणामहरू बिना नै समाधान हुन्छन्, तर गम्भीर प्वाल पर्दा शल्यक्रिया मर्मत आवश्यक पर्न सक्छ।
हिस्टेरोस्कोपी पछि कहिलेकाहीं इन्डोमेट्राइटिस वा पेल्भिक संक्रमण हुन सक्छ। प्रोफिलेक्टिक एन्टिबायोटिकहरू नियमित रूपमा आवश्यक पर्दैन तर उच्च जोखिम भएका बिरामीहरूमा विचार गर्न सकिन्छ।
प्रक्रिया पछि हल्का रक्तस्राव र दागहरू सामान्य छन्। ठूला फाइब्रोइड वा भास्कुलर घाउहरूको उपचार गरिएमा अत्यधिक रक्तस्राव हुन सक्छ, यद्यपि दुर्लभ।
तरल डिस्टेन्सन मिडिया प्रयोग गर्दा, रक्तप्रवाहमा तरल पदार्थ अवशोषित हुने जोखिम हुन्छ। तरल पदार्थको इनपुट र आउटपुटको सावधानीपूर्वक निगरानी गर्नाले हाइपोनेट्रेमिया जस्ता जटिलताहरूको सम्भावना कम हुन्छ।
पेट दुख्ने, हल्का रक्तस्राव हुने र पेटमा हल्का असुविधा हुने सामान्य तर अस्थायी साइड इफेक्टहरू हुन्। यी सामान्यतया केही दिन भित्रै समाधान हुन्छन्।
अन्तर्राष्ट्रिय सुरक्षा निर्देशिकाहरू पालना गरेर, आधुनिक उपकरणहरू प्रयोग गरेर र उचित प्रशिक्षण सुनिश्चित गरेर, हिस्टेरोस्कोपीको जोखिमलाई कम गर्न सकिन्छ।
हिस्टेरोस्कोपीको लागत क्षेत्र, प्रक्रियाको प्रकार र हेरचाह सेटिङ अनुसार फरक हुन्छ। बिरामीहरू र अस्पतालका खरीददारहरूको लागि, मूल्य निर्धारण सेवा डायग्नोस्टिक हिस्टेरोस्कोपी हो वा सर्जिकल हिस्टेरोस्कोपी (जस्तै, हिस्टेरोस्कोपी डी एन्ड सी वा हिस्टेरोस्कोपी पोलिपेक्टोमी), साथै एनेस्थेसिया, सुविधा शुल्क, र रिकभरी आवश्यकताहरू द्वारा प्रभावित हुन्छ।
संयुक्त राज्य अमेरिका: डायग्नोस्टिक हिस्टेरोस्कोपी सामान्यतया $१,००० देखि $३,००० सम्म हुन्छ; हिस्टेरोस्कोपी D&C वा हिस्टेरोस्कोपी पोलिपेक्टॉमी जस्ता शल्यक्रिया प्रक्रियाहरू प्रायः $३,००० देखि $५,००० सम्म हुन्छन्।
युरोप: सार्वजनिक प्रणालीहरूले प्रायः चिकित्सा रूपमा आवश्यक प्रक्रियाहरू समेट्छन्; निजी शुल्कहरू सामान्यतया €800–€2,500 को आसपास पर्छन्।
एशिया-प्रशान्त: डायग्नोस्टिक हिस्टेरोस्कोपी सामान्यतया शहर र सुविधा स्तरको आधारमा $५००–$१,५०० को आसपास उपलब्ध छ।
विकासशील क्षेत्रहरू: पहुँच सीमित हुन सक्छ; आउटरिच कार्यक्रमहरू र मोबाइल क्लिनिकहरूले उपलब्धता विस्तार गरिरहेका छन्।
असामान्य गर्भाशय रक्तस्राव (AUB), बाँझोपन मूल्याङ्कन, वा शंकास्पद गर्भाशय भित्री रोगविज्ञानको लागि गर्दा, हिस्टेरोस्कोपी प्रायः चिकित्सकीय रूपमा आवश्यक मानिन्छ र यसलाई समेट्न सकिन्छ।
वैकल्पिक वा कस्मेटिक संकेतहरूमा बिरामीहरूको लागि उच्च खर्च समावेश हुन सक्छ।
कार्यालय-आधारित हिस्टेरोस्कोपी: मिनी-हिस्टेरोस्कोपहरू प्रयोग गर्दछ; सामान्यतया कम लागत, छिटो टर्नओभर, र निदानात्मक केसहरू वा सानो शल्यक्रिया कार्यको लागि न्यूनतम वा बिना एनेस्थेसिया।
अस्पताल-आधारित हिस्टेरोस्कोपी: जटिल शल्यक्रिया हिस्टेरोस्कोपी (जस्तै, ठूला फाइब्रोइडहरू, व्यापक आसंजनहरू) को लागि रुचाइएको जसलाई सामान्य एनेस्थेसिया, OR समय, र निगरानी गरिएको रिकभरी आवश्यक पर्दछ।
उपयुक्त केसहरूलाई इनपेशेन्टबाट कार्यालय-आधारित सेटिङहरूमा स्थानान्तरण गर्नाले हेरचाहको कुल लागत घट्छ र बिरामीको थ्रुपुट बढ्छ।
पुन: प्रयोग गर्न मिल्ने हिस्टेरोस्कोप, तरल पदार्थ व्यवस्थापन, र इमेजिङमा लगानीले जटिलता दर र पुन: भर्ना घटाउन सक्छ।
उपकरण लागत: उच्च-गुणस्तरको हिस्टेरोस्कोप, रिसेक्टोस्कोप, र भिजुअलाइजेशन प्रणालीहरूलाई प्रारम्भिक पूँजी चाहिन्छ; डिस्पोजेबल र मर्मतसम्भारले आवर्ती लागत थप्छ।
तालिम: सुरक्षित, प्रभावकारी सर्जिकल हिस्टेरोस्कोपीका लागि विशेष सीपको आवश्यकता पर्दछ; कम स्रोतसाधन भएका ठाउँहरूमा सीमित तालिम पहुँचले अपनाउन बाधा पुर्याउँछ।
पूर्वाधार: OR उपलब्धता, एनेस्थेसिया समर्थन, र आपूर्ति श्रृंखला विश्वसनीयताले सेवा क्षमतालाई असर गर्छ।
बिरामी जागरूकता: धेरै बिरामीहरू हिस्टेरोस्कोपी के हो वा यसको फाइदाहरू बारे अपरिचित हुन्छन्; शिक्षाले अवशोषणमा सुधार ल्याउँछ।
उत्तर अमेरिका: उच्च अपनन; व्यापक कार्यालय-आधारित हिस्टेरोस्कोपी र उन्नत इमेजिङ।
युरोप: सार्वजनिक प्रणालीहरूमा व्यापक एकीकरण; बेलायत, जर्मनी, इटाली, र अन्यमा अफिस हिस्टेरोस्कोपीको बलियो प्रयोग।
एसिया-प्रशान्त क्षेत्र: चीन, भारत, दक्षिण कोरिया र दक्षिणपूर्व एशियामा प्रजनन केन्द्रहरू र निजी अस्पतालहरूद्वारा संचालित तीव्र वृद्धि।
अफ्रिका र ल्याटिन अमेरिका: असमान पहुँच; सरकारी पहल र गैरसरकारी संस्थाको साझेदारीले सेवाहरू विस्तार गर्दैछ।
हालैका आविष्कारहरूले दृश्यावलोकन र दक्षता सुधार गर्दै डायग्नोस्टिक हिस्टेरोस्कोपी र सर्जिकल हिस्टेरोस्कोपीलाई सुरक्षित, छिटो र थप सहज बनाउने लक्ष्य राखेका छन्।
मिनी-हिस्टेरोस्कोपहरूले डायग्नोस्टिक हिस्टेरोस्कोपी सक्षम बनाउँछन् र सामान्य एनेस्थेसिया बिना हस्तक्षेपहरू चयन गर्छन्, लागत र रिकभरी समय घटाउँछन्।
एचडी र डिजिटल हिस्टेरोस्कोपहरूले स्पष्ट छविहरू प्रदान गर्दछ जसले हिस्टेरोस्कोपी पोलिपेक्टॉमी र एडेसियोलिसिसको लागि पत्ता लगाउने र मार्गदर्शन बढाउनेछ।
हिस्टेरोस्कोपिक प्रक्रियाको क्रममा तरल पदार्थको ओभरलोड जोखिम कम गरेर स्वचालित इनफ्लो/आउटफ्लो अनुगमनले सुरक्षामा सुधार गर्छ।
उदीयमान प्लेटफर्महरूले जटिल गर्भाशय भित्री शल्यक्रियाको लागि सुधारिएको गहिराई धारणा र उपकरण नियन्त्रण प्रदान गर्दछ।
एन्डोमेट्रियल पोलिप्स, सबम्यूकोसल फाइब्रोइड र आसंजनको वास्तविक-समय पहिचानलाई समर्थन गर्न एआई-सहायता प्राप्त छवि विश्लेषणको खोजी भइरहेको छ।
हिस्टेरोस्कोपिक प्रक्रियाहरूको प्रभावकारिता र सुरक्षा अन्तर्राष्ट्रिय दिशानिर्देशहरूको कडाईका साथ पालना र तिनीहरूलाई गर्ने विशेषज्ञहरूको योग्यतामा निर्भर गर्दछ।
व्यावसायिक तालिम
हिस्टेरोस्कोपी एन्डोस्कोपिक प्रविधिहरूमा औपचारिक प्रशिक्षण प्राप्त गरेका स्त्री रोग विशेषज्ञहरूद्वारा गरिनुपर्छ। निरन्तर शिक्षा र सिमुलेशन-आधारित अभ्यासले जटिलताहरूको जोखिम कम गर्छ र परिणामहरू सुधार गर्छ।
प्रमाण-आधारित प्रोटोकलहरू
अमेरिकन कलेज अफ अब्स्टेट्रिशियन्स एण्ड गायनोकोलोजिस्ट (ACOG) र युरोपियन सोसाइटी फर गायनोकोलोजिकल एन्डोस्कोपी (ESGE) जस्ता संस्थाहरूले डायग्नोस्टिक र अपरेटिभ हिस्टेरोस्कोपीको लागि विस्तृत सिफारिसहरू प्रकाशित गर्छन्। यी प्रोटोकलहरूले बिरामी छनोट, तरल पदार्थ व्यवस्थापन, र शल्यक्रिया सुरक्षा सम्बन्धी निर्णयहरूलाई मार्गदर्शन गर्छन्।
गुणस्तर आश्वासन
कडा नसबंदी, उपकरण मर्मतसम्भार, र अनुगमन मापदण्डहरू लागू गर्ने अस्पतालहरूले उच्च सुरक्षा स्तर प्राप्त गर्छन्। उन्नत तरल पदार्थ व्यवस्थापन प्रणाली र मानकीकृत रिपोर्टिङले प्रक्रियागत स्थिरतामा सुधार गर्छ।
बिरामी-केन्द्रित हेरचाह
सूचित सहमति, जोखिम र विकल्पहरूको बारेमा पारदर्शी सञ्चार, र व्यक्तिगत उपचार योजनाले बिरामीहरू र स्वास्थ्य सेवा प्रदायकहरू बीचको विश्वासलाई बलियो बनाउँछ।
मान्यता प्राप्त दिशानिर्देशहरू पालना गरेर र व्यावसायिक मापदण्डहरू कायम राखेर, हिस्टेरोस्कोपीलाई विश्वभर गर्भाशय भित्रको अवस्थाको निदान र उपचारको लागि सुनौलो मानकको रूपमा मानिन्छ।
हिस्टेरोस्कोपीले गर्भाशय भित्रको अवस्थाको मूल्याङ्कन र उपचारको लागि न्यूनतम आक्रामक, अत्यधिक सटीक विधि प्रदान गरेर स्त्री रोग अभ्यासमा क्रान्तिकारी परिवर्तन ल्याएको छ। डायग्नोस्टिक हिस्टेरोस्कोपीदेखि लिएर डी एन्ड सी, पोलिपेक्टॉमी र मायोमेक्टोमी जस्ता उन्नत सर्जिकल हिस्टेरोस्कोपी प्रक्रियाहरू सम्म, यो प्रविधिले बिरामीको नतिजामा सुधार ल्याउँछ र निको हुने समय घटाउँछ र प्रजनन क्षमता संरक्षण गर्छ।
अस्पताल र क्लिनिकहरूको लागि, हिस्टेरोस्कोपिक उपकरण र कर्मचारी तालिममा लगानी गर्नु केवल क्लिनिकल आवश्यकता मात्र होइन तर यो एक रणनीतिक निर्णय पनि हो जसले बिरामीको हेरचाह बढाउने, स्रोतहरूलाई अनुकूलन गर्ने र संस्थागत प्रतिष्ठालाई बलियो बनाउनेछ। बिरामीहरूको लागि, हिस्टेरोस्कोपीले आश्वासन प्रदान गर्दछ - गर्भाशय स्वास्थ्यको लागि सुरक्षित, सटीक र आधुनिक दृष्टिकोण प्रदान गर्दै।
मिनी-हिस्टेरोस्कोप, डिजिटल इमेजिङ, र एआई-संचालित निदानको साथ प्रविधिको प्रगति हुँदै जाँदा, हिस्टेरोस्कोपी विश्वव्यापी रूपमा महिला स्वास्थ्य सेवाको आधारशिलाको रूपमा विकसित हुँदै जानेछ, जसले सही निदान र प्रभावकारी उपचार बीचको खाडललाई कम गर्नेछ।
हिस्टेरोस्कोपी गर्भाशय भित्रका अवस्थाहरू जस्तै असामान्य रक्तस्राव, गर्भाशय पोलिप्स, फाइब्रोइड, आसंजन, र जन्मजात विसंगतिहरूको निदान र उपचार गर्न प्रयोग गरिन्छ। यो बाँझोपन मूल्याङ्कन र बारम्बार गर्भावस्था गुमाउने व्यवस्थापनमा पनि एक महत्त्वपूर्ण उपकरण हो।
डायग्नोस्टिक हिस्टेरोस्कोपी गर्भाशय गुहाको जाँच गर्न र असामान्यताहरू पत्ता लगाउन गरिन्छ, जबकि सर्जिकल हिस्टेरोस्कोपी (अपरेटिभ हिस्टेरोस्कोपी) ले डाक्टरलाई यी असामान्यताहरूको उपचार गर्न अनुमति दिन्छ, जस्तै फाइब्रोइडहरू हटाउने वा हिस्टेरोस्कोपी पोलिपेक्टोमी गर्ने।
हिस्टेरोस्कोप भनेको पाठेघरको मुखबाट पाठेघरमा घुसाइने पातलो, बत्ती भएको एन्डोस्कोपिक उपकरण हो। यसमा क्यामेरा र प्रकाश स्रोत हुन्छ, जसले पाठेघरको गुहाको प्रत्यक्ष दृश्यावलोकन गर्न र आवश्यक पर्दा शल्यक्रिया उपकरणहरूलाई मार्गदर्शन गर्न अनुमति दिन्छ।
हिस्टेरोस्कोपी डी एन्ड सी ले हिस्टेरोस्कोपिक भिजुअलाइजेशनलाई फैलावट र क्युरेटेजसँग जोड्दछ। हिस्टेरोस्कोपले एन्डोमेट्रियल टिस्यु हटाउन मार्गदर्शन गर्न मद्दत गर्दछ, जसले गर्दा प्रक्रिया ब्लाइन्ड क्युरेटेज भन्दा बढी सटीक र सुरक्षित हुन्छ।
धेरैजसो महिलाहरूले डायग्नोस्टिक हिस्टेरोस्कोपीको समयमा हल्का असुविधा मात्र अनुभव गर्छन्। आराम र सुरक्षा सुनिश्चित गर्न शल्यक्रिया प्रक्रियाहरूमा स्थानीय, क्षेत्रीय, वा सामान्य एनेस्थेसिया आवश्यक पर्न सक्छ।
प्रतिलिपि अधिकार © २०२५। गीकभ्यालु सबै अधिकार सुरक्षित।प्राविधिक सहयोग: TiaoQingCMS