Tabla de contenido
La artroscopia es un procedimiento mínimamente invasivo que permite a los cirujanos ortopédicos observar directamente el interior de una articulación mediante un instrumento delgado con cámara llamado artroscopio. Insertado a través de una o más incisiones diminutas, el artroscopio proyecta imágenes de alta definición del cartílago, ligamentos, meniscos, membrana sinovial y otras estructuras en un monitor. En la misma sesión, instrumentos diminutos especializados pueden diagnosticar y tratar problemas como desgarros de menisco, cuerpos libres, inflamación de la membrana sinovial o daño del cartílago. En comparación con la cirugía abierta, la artroscopia generalmente produce menos dolor, menos complicaciones, estancias hospitalarias más cortas y una recuperación más rápida, a la vez que conserva una visualización precisa y en tiempo real de la articulación.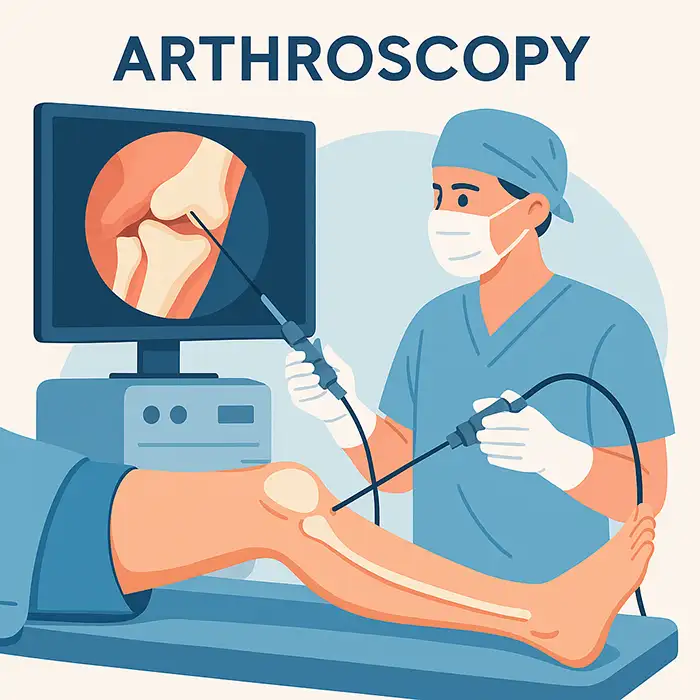
La artroscopia, a menudo llamada “endoscopia articular”, evolucionó de una técnica de diagnóstico a una plataforma versátil para el tratamiento mínimamente invasivo.
Se realiza de forma rutinaria para la rodilla y el hombro y, cada vez más, para la cadera, el tobillo, el codo y la muñeca en medicina deportiva y ortopedia general.
Las pequeñas incisiones en la piel (portales) reducen el traumatismo tisular, las cicatrices y el tiempo fuera del trabajo o del deporte en comparación con los abordajes abiertos.
La visualización directa de las estructuras intraarticulares permite un diagnóstico preciso cuando los síntomas y las imágenes no son concluyentes.
Una sesión puede combinar el diagnóstico con el tratamiento, reduciendo la exposición total a la anestesia y sus costos.
Las técnicas e instrumentos estandarizados respaldan resultados reproducibles en una amplia gama de patologías.
Endoscopio rígido o semiflexible de 4-6 mm de diámetro con iluminación de fibra óptica o LED y cámara digital de alta definición.
Uno o más canales de trabajo permiten el paso de afeitadoras, pinzas, punzones, fresas, sondas de radiofrecuencia y herramientas para pasar suturas.
Un sistema de irrigación hace circular solución salina estéril para expandir el espacio articular, limpiar los residuos y mantener la visualización.
Las imágenes se muestran en un monitor donde el equipo navega y registra los hallazgos clave.
Después de la preparación y el drapeado estériles, se crean portales con una cuchilla o un trocar en puntos de referencia anatómicos seguros.
El endoscopio examina los compartimentos en una secuencia sistemática, documentando las superficies del cartílago, los ligamentos y la membrana sinovial.
Si se encuentra patología, los instrumentos accesorios ingresan a través de portales adicionales para desbridar, reparar o reconstruir tejidos.
Finalmente se evacúa la solución salina, se cierran los portales con suturas o tiras adhesivas y se aplican apósitos estériles.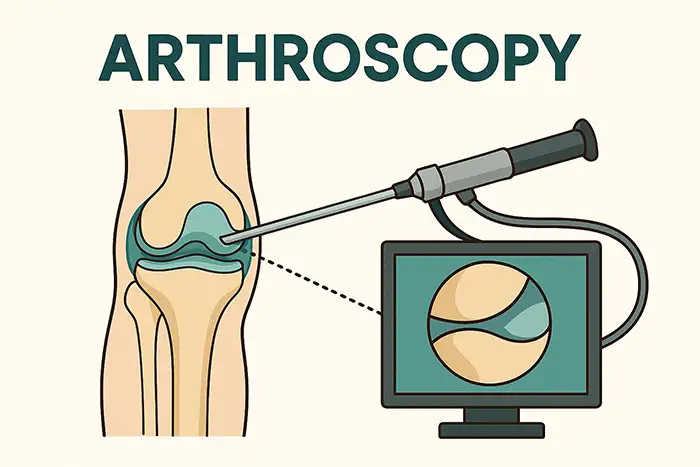
Rodilla: desgarros meniscales, cuerpos sueltos, lesiones del ligamento cruzado anterior/posterior, defectos focales del cartílago, sinovitis.
Hombro: desgarros del manguito rotador, desgarros/inestabilidad del labrum, patología del bíceps, pinzamiento subacromial, liberación de capsulitis adhesiva.
Cadera/Tobillo/Muñeca/Codo: pinzamiento femoroacetabular, lesiones osteocondrales, desgarros del TFCC, desbridamiento de epicondilitis lateral.
Evaluación diagnóstica del dolor o hinchazón articular persistente cuando el examen clínico y las imágenes no coinciden.
El tratamiento temprano de los síntomas mecánicos previene el desgaste secundario del cartílago y la progresión a la osteoartritis.
El desbridamiento o estabilización dirigidos pueden reducir el riesgo de volver a sufrir lesiones en atletas competitivos.
La biopsia de la membrana sinovial o del cartílago aclara las etiologías inflamatorias o infecciosas para orientar la terapia modificadora de la enfermedad.
La historia clínica y el examen físico se centraron en la inestabilidad, el bloqueo, la hinchazón y las lesiones o cirugías previas.
Revisión de imágenes: radiografías para alineación y hueso, resonancia magnética/ecografía para tejidos blandos; análisis de laboratorio según esté indicado.
Plan de medicación: ajuste temporal de anticoagulantes/antiplaquetarios; evaluación de riesgo de alergia y anestesia.
Instrucciones de ayuno generalmente de 6 a 8 horas antes de la anestesia; organizar el transporte posoperatorio.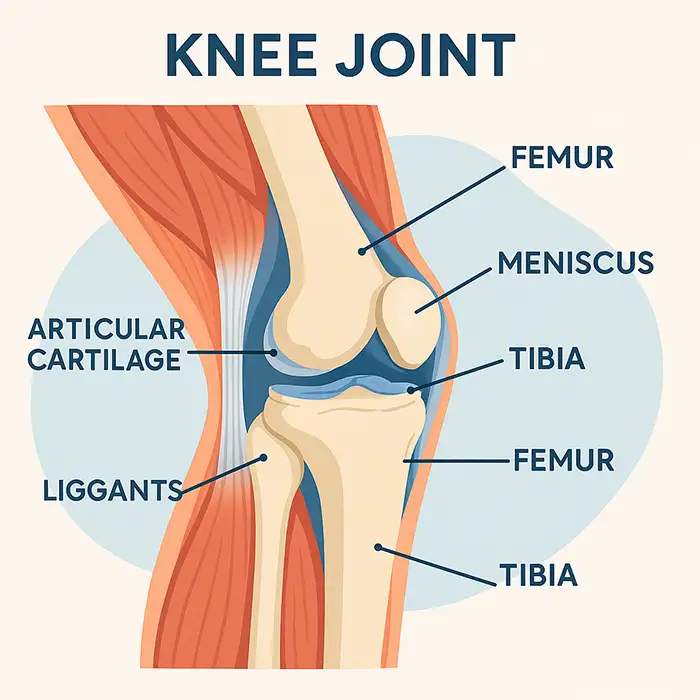
Local con sedación, bloqueos regionales, raquídeo o anestesia general seleccionada según articulación, procedimiento y comorbilidades.
Analice los beneficios, las alternativas y los riesgos, además de plazos realistas para volver al trabajo y al deporte.
Enseñe la aplicación de hielo, la elevación, la carga protegida y los signos de advertencia (fiebre, dolor creciente, hinchazón de pantorrillas).
Posicionamiento (por ejemplo, rodilla en soporte de pierna, hombro en silla de playa o decúbito lateral) con acolchado para proteger los nervios y la piel.
Marcar puntos de referencia anatómicos; crear portales de visualización y trabajo en condiciones estériles.
Estudio diagnóstico: evaluar grados de cartílago, meniscos/labrum, ligamentos, sinovial; capturar fotografías/videos.
Terapia: meniscectomía parcial vs. reparación, reparación del manguito rotador, estabilización del labrum, microfractura o injerto osteocondral.
Cierre: retirar líquido, cerrar portales, aplicar vendaje compresivo, iniciar protocolo postoperatorio inmediato.
Molestias mínimas en la incisión; la mayoría describe presión o rigidez en lugar de dolor agudo durante las primeras 24 a 72 horas.
Es común el alta el mismo día; pueden necesitarse muletas o cabestrillo para protección.
La analgesia combina acetaminofén/AINE, bloqueos regionales y uso breve de agentes más fuertes si es necesario.
Se recomienda el movimiento temprano según las indicaciones para limitar la rigidez y promover la salud del cartílago.
Infección, sangrado, trombosis venosa profunda, irritación de nervios o vasos, rotura de instrumentos (todos poco comunes).
Rigidez o dolor persistente debido a cicatrices o patología no tratada.
Fracaso de la reparación (por ejemplo, desgarro de menisco o del manguito rotador) que requiere cirugía de revisión.
Técnica estéril estricta, profilaxis antibiótica cuando esté indicada y colocación cuidadosa del portal.
Visualización continua, presiones de bomba controladas y hemostasia meticulosa.
Rutas de rehabilitación estandarizadas con reconocimiento temprano de complicaciones.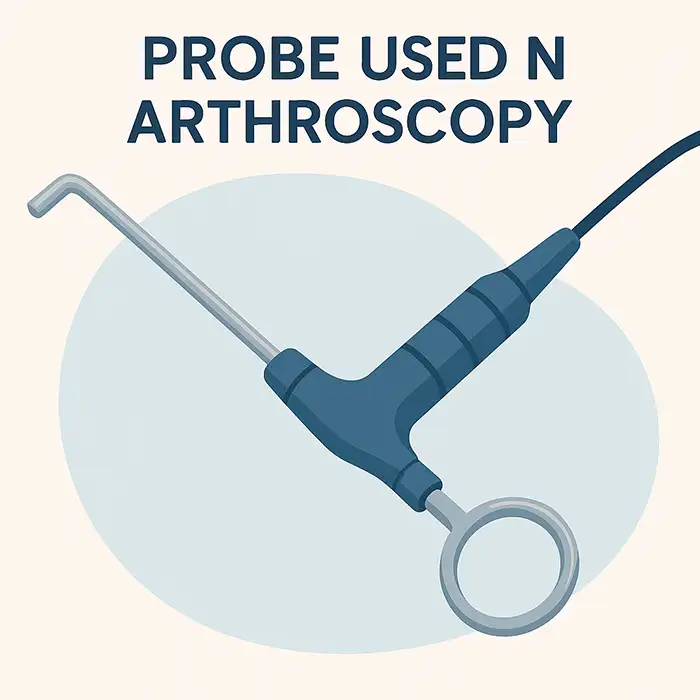
La radiografía revela fracturas y alineación, pero no tejidos blandos; la artroscopia inspecciona directamente el cartílago y los ligamentos.
La resonancia magnética no es invasiva y es excelente para la detección; la artroscopia confirma los hallazgos dudosos y los trata de inmediato.
En comparación con la cirugía abierta, la artroscopia logra objetivos similares con incisiones más pequeñas y un retorno más rápido a la actividad.
Hielo, compresión, elevación e inmovilización con soporte de peso protegido o con cabestrillo según se ordene.
Cuidado de la herida: mantenga los apósitos secos durante 24 a 48 horas y controle si hay enrojecimiento o supuración.
Comience ejercicios suaves de rango de movimiento temprano a menos que un representante lo contraindique.
La artroscopia ha transformado el cuidado articular al combinar la visualización precisa con un tratamiento mínimamente invasivo, lo que ayuda a los pacientes a reincorporarse al trabajo y al deporte antes y con menos complicaciones. Su perfil de seguridad, versatilidad y continuo progreso tecnológico la convierten en una opción de primera línea para numerosos trastornos articulares. Para instituciones y distribuidores que buscan soluciones fiables, asociarse con un proveedor de confianza mejora los resultados y la eficiencia operativa. Al final del proceso, desde el diagnóstico hasta la recuperación, un equipo bien seleccionado y equipos bien capacitados marcan la diferencia, y proveedores como XBX pueden ofrecer sistemas, instrumental y soporte integrales para cumplir con los estándares quirúrgicos modernos.
Los artroscopios suelen ser endoscopios rígidos de 4 a 6 mm de diámetro, diseñados para procedimientos de rodilla, hombro, cadera, tobillo, codo o muñeca. Los hospitales pueden elegir modelos diagnósticos o terapéuticos según la demanda clínica.
Los proveedores deben proporcionar certificaciones CE, ISO o FDA, validación de esterilización y documentación de garantía de calidad para confirmar el cumplimiento normativo.
Los juegos estándar incluyen afeitadoras, pinzas, punzones, pasadores de sutura, sondas de radiofrecuencia, bombas de irrigación y cánulas estériles desechables.
Sí, los sistemas de artroscopia modernos permiten a los cirujanos diagnosticar afecciones articulares y realizar de inmediato procedimientos como reparación de meniscos, reconstrucción de ligamentos o tratamiento de cartílago.
Las cámaras digitales de alta definición, la iluminación LED, la capacidad de grabación y la compatibilidad con los sistemas PACS del hospital son características clave para el uso clínico.
Los proveedores generalmente ofrecen garantía de 1 a 3 años, mantenimiento preventivo, actualizaciones de software y soporte técnico con opciones de capacitación.
Sí, la mayoría de los proveedores incluyen capacitación en el lugar, tutoriales digitales y soporte técnico para garantizar que los cirujanos y el personal se sientan seguros con el funcionamiento del equipo.
El equipo debe permitir el control de la presión de la bomba, una visualización clara y protocolos de esterilización. Los proveedores también deben proporcionar orientación sobre la resolución de problemas en caso de emergencia.
Los equipos de adquisiciones deben comparar especificaciones, paquetes de servicios, soporte de capacitación y términos de garantía, seleccionando proveedores con experiencia clínica comprobada y confiabilidad posventa.
Sí, muchos sistemas son modulares, lo que permite utilizar la misma cámara y fuente de luz en procedimientos de rodilla, hombro, cadera o tobillo con instrumentos específicos para cada articulación.
Copyright © 2025.Geekvalue Todos los derechos reservados.Apoyo técnico: TiaoQingCMS