Spis treści
Artroskopia to małoinwazyjny zabieg, który pozwala chirurgom ortopedom zajrzeć bezpośrednio do wnętrza stawu za pomocą cienkiego, wyposażonego w kamerę instrumentu, zwanego artroskopem. Wprowadzany przez jedno lub kilka małych nacięć, artroskop wyświetla na monitorze obrazy chrząstki, więzadeł, łąkotek, błony maziowej i innych struktur w wysokiej rozdzielczości. Podczas tej samej sesji, specjalistyczne, miniaturowe instrumenty mogą diagnozować i leczyć problemy, takie jak uszkodzenia łąkotki, ciała wolne stawu, zapalenie błony maziowej lub uszkodzenie chrząstki. W porównaniu z operacją otwartą, artroskopia zazwyczaj wiąże się z mniejszym bólem, mniejszą liczbą powikłań, krótszym pobytem w szpitalu i szybszym powrotem do zdrowia, zachowując jednocześnie dokładną, wizualizację stawu w czasie rzeczywistym.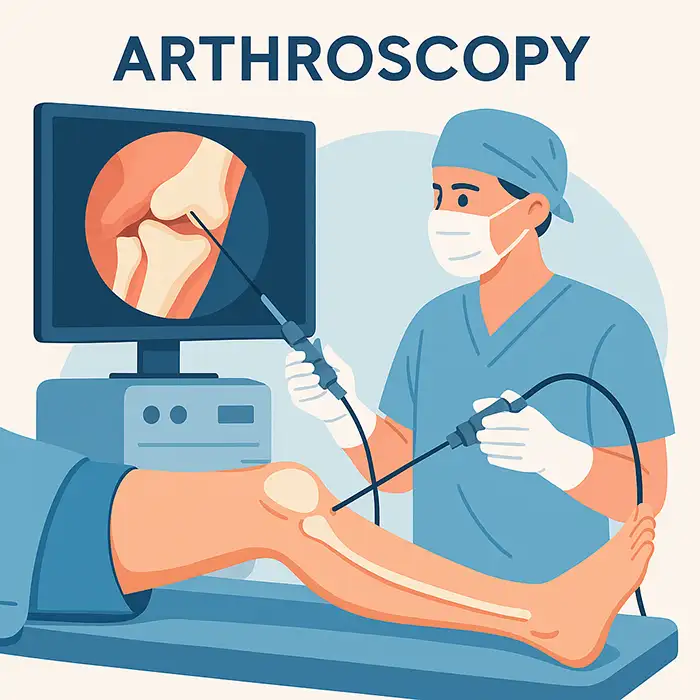
Artroskopia, często nazywana „endoskopią stawów”, rozwinęła się z techniki diagnostycznej w wszechstronną platformę leczenia małoinwazyjnego.
Zabieg ten jest rutynowo wykonywany w przypadku kolana i barku, a coraz częściej także biodra, kostki, łokcia i nadgarstka w medycynie sportowej i ogólnej ortopedii.
Małe nacięcia skóry (portale) zmniejszają ryzyko urazów tkanek, blizn i skrócą czas niezdolności do pracy lub uprawiania sportu w porównaniu z podejściem otwartym.
Bezpośrednia wizualizacja struktur wewnątrzstawowych pozwala na precyzyjną diagnozę, gdy objawy i wyniki badań obrazowych są niejednoznaczne.
Podczas jednej sesji można połączyć diagnozę z leczeniem, co pozwala ograniczyć całkowity nakład środków znieczulających i koszty.
Standaryzowane techniki i instrumenty pozwalają na uzyskanie powtarzalnych wyników w przypadku szerokiego zakresu patologii.
Sztywny lub półelastyczny wziernik o średnicy 4–6 mm z oświetleniem światłowodowym lub LED i cyfrową kamerą o wysokiej rozdzielczości.
Jeden lub więcej kanałów roboczych umożliwia przepływ maszynek do golenia, chwytaków, dziurkaczy, frezów, sond radiowych i narzędzi do przechodzenia szwów.
System irygacyjny rozprowadza sterylny roztwór soli fizjologicznej w celu poszerzenia przestrzeni stawowej, usunięcia zanieczyszczeń i zachowania widoczności.
Obrazy wyświetlane są na monitorze, po którym zespół nawiguje i zapisuje najważniejsze ustalenia.
Po sterylnym przygotowaniu i założeniu opatrunków, za pomocą ostrza lub trokara tworzy się portale w bezpiecznych punktach anatomicznych.
Luneta umożliwia badanie przedziałów w systematycznej kolejności, dokumentując powierzchnie chrząstki, więzadła i błonę maziową.
W przypadku stwierdzenia patologii, przez dodatkowe otwory wprowadzane są dodatkowe narzędzia w celu oczyszczenia, naprawy lub rekonstrukcji tkanek.
Na koniec usuwa się sól fizjologiczną, zamyka się otwory szwami lub paskami samoprzylepnymi i zakłada jałowe opatrunki.
Kolano: uszkodzenia łąkotki, ciała wolne, uszkodzenia więzadła krzyżowego przedniego/tylnego, ogniskowe ubytki chrząstki, zapalenie błony maziowej.
Bark: uszkodzenie stożka rotatorów, uszkodzenie/niestabilność obrąbka stawowego, patologia bicepsa, zespół ciasnoty podbarkowej, uwolnienie torebki stawowej.
Biodro/kostka/nadgarstek/łokieć: konflikt panewkowo-udowy, zmiany chrzęstno-kostne, uszkodzenie więzadła krzyżowego przedniego kości udowej, oczyszczenie bocznego zapalenia nadkłykcia.
Ocena diagnostyczna przewlekłego bólu lub obrzęku stawów w przypadku niezgodności wyników badania klinicznego i obrazowania.
Wczesne leczenie objawów mechanicznych zapobiega wtórnemu zużyciu chrząstki i rozwojowi choroby zwyrodnieniowej stawów.
Celowe oczyszczenie lub stabilizacja mogą zmniejszyć ryzyko ponownego urazu u sportowców wyczynowych.
Biopsja błony maziowej lub chrząstki pozwala wyjaśnić etiologię zapalną lub zakaźną, co pozwala na zaplanowanie terapii modyfikującej przebieg choroby.
Wywiad i badanie fizykalne skupiały się na niestabilności, zablokowaniu, obrzęku oraz wcześniejszych urazach i zabiegach chirurgicznych.
Badanie obrazowe: zdjęcie rentgenowskie w celu sprawdzenia ustawienia kości i prawidłowego ustawienia kości, MRI/USG tkanek miękkich; badania laboratoryjne zgodnie ze wskazaniami.
Plan leczenia: tymczasowa modyfikacja leków przeciwzakrzepowych/przeciwpłytkowych; ocena ryzyka alergii i znieczulenia.
Instrukcje dotyczące postu zazwyczaj 6–8 godzin przed znieczuleniem; zorganizuj transport pooperacyjny.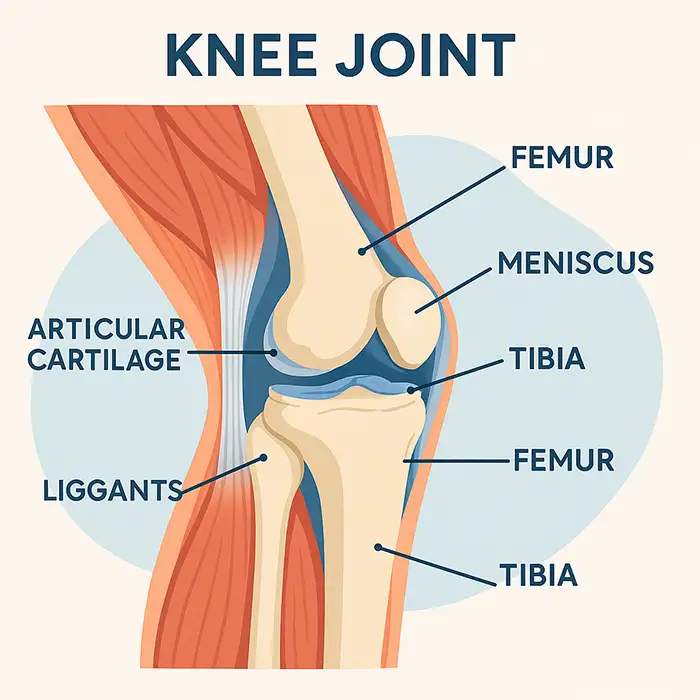
Miejscowe ze znieczuleniem, blokadami regionalnymi, znieczuleniem podpajęczynówkowym lub ogólnym, dobierane w zależności od stawu, zabiegu i chorób współistniejących.
Omów korzyści, alternatywy i zagrożenia, a także realistyczne harmonogramy powrotu do pracy i sportu.
Nauczyć o okładaniu lodem, unoszeniu ciężaru ciała, bezpiecznym dźwiganiu ciężaru ciała i oznakach ostrzegawczych (gorączka, narastający ból, obrzęk łydki).
Ułożenie (np. kolano w uchwycie na nogę, ramię w leżaku lub pozycja boczna) z zastosowaniem podkładek chroniących nerwy i skórę.
Zaznaczaj punkty anatomiczne, twórz portale widokowe i robocze w sterylnych warunkach.
Badanie diagnostyczne: ocena stopnia chrząstki, łąkotek/obrąbka, więzadeł, błony maziowej; wykonanie zdjęć/nagranie wideo.
Terapia: częściowa meniscektomia lub naprawa, naprawa stożka rotatorów, stabilizacja obrąbka stawowego, mikrozłamanie lub przeszczep chrzęstno-kostny.
Zamknięcie: usunięcie płynu, zamknięcie wrót, założenie opatrunku uciskowego, natychmiastowe wdrożenie protokołu pooperacyjnego.
Niewielki dyskomfort związany z nacięciem; większość pacjentów opisuje raczej ucisk lub sztywność niż ostry ból w ciągu pierwszych 24–72 godzin.
Często pacjentka zostaje wypisana ze szpitala tego samego dnia; w celu ochrony może być konieczne korzystanie z kul lub temblak.
Analgezja polega na podawaniu acetaminofenu/NLPZ, blokad regionalnych i krótkotrwałym stosowaniu silniejszych leków, jeśli jest to konieczne.
Zaleca się wczesny ruch, aby ograniczyć sztywność i poprawić zdrowie chrząstki.
Zakażenie, krwawienie, zakrzepica żył głębokich, podrażnienie nerwów lub naczyń, złamanie narzędzia (wszystkie rzadkie).
Utrzymująca się sztywność lub ból z powodu blizn lub nieleczonej patologii.
Niepowodzenie naprawy (np. ponowne rozerwanie łąkotki lub stożka rotatorów) wymagające operacji rewizyjnej.
Ścisła sterylna technika, profilaktyka antybiotykowa, gdy jest wskazana, oraz ostrożne umieszczenie portalu.
Ciągła wizualizacja, kontrolowane ciśnienie pompy i dokładna hemostaza.
Standaryzowane ścieżki rehabilitacji z wczesnym rozpoznaniem powikłań.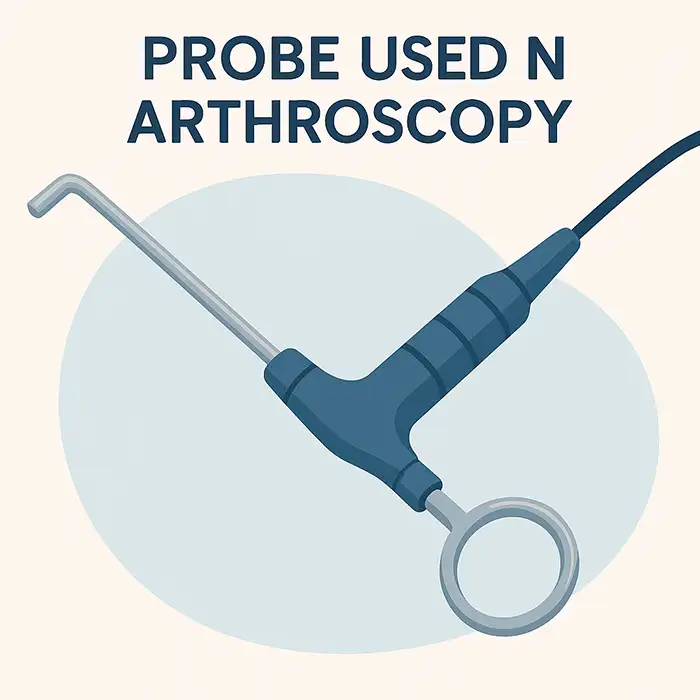
Zdjęcie rentgenowskie ujawnia złamania i ustawienie stawów, ale nie tkanki miękkie; artroskopia pozwala bezpośrednio zbadać chrząstkę i więzadła.
MRI jest badaniem nieinwazyjnym i doskonałym do badań przesiewowych; artroskopia pozwala potwierdzić wyniki graniczne i natychmiast je leczyć.
W porównaniu z operacją otwartą artroskopia pozwala osiągnąć podobne efekty, ale przy mniejszych nacięciach i szybszym powrocie do aktywności.
Lód, ucisk, uniesienie oraz unieruchomienie w pozycji z obciążeniem lub na temblaku, zgodnie z zaleceniami.
Pielęgnacja rany: utrzymuj opatrunki suche przez 24–48 godzin i obserwuj, czy nie występuje zaczerwienienie lub wysięk.
Rozpocznij delikatne ćwiczenia zwiększające zakres ruchu wcześnie, chyba że jest to przeciwwskazane przez powtórzenie
Artroskopia zrewolucjonizowała leczenie stawów, łącząc precyzyjną wizualizację z małoinwazyjnym leczeniem, pomagając pacjentom szybciej wrócić do pracy i uprawiać sport, z mniejszą liczbą powikłań. Jej profil bezpieczeństwa, wszechstronność i ciągły postęp technologiczny czynią ją opcją pierwszego rzutu w przypadku wielu schorzeń stawów. Dla placówek i dystrybutorów poszukujących niezawodnych rozwiązań, współpraca z zaufanym dostawcą poprawia wyniki leczenia i efektywność operacyjną. Na końcu drogi – od diagnozy do powrotu do zdrowia – dobrze dobrany sprzęt i dobrze wyszkolone zespoły robią różnicę, a dostawcy tacy jak XBX mogą zaoferować kompleksowe systemy, instrumenty i wsparcie, aby spełnić nowoczesne standardy chirurgiczne.
Artroskopy to zazwyczaj sztywne endoskopy o średnicy 4–6 mm, przeznaczone do zabiegów w obrębie kolana, barku, biodra, kostki, łokcia lub nadgarstka. Szpitale mogą wybierać modele diagnostyczne lub terapeutyczne w zależności od potrzeb klinicznych.
Dostawcy powinni przedstawić certyfikaty CE, ISO lub FDA, walidację sterylizacji i dokumentację zapewnienia jakości w celu potwierdzenia zgodności z przepisami.
Standardowe zestawy obejmują maszynki do golenia, chwytaki, dziurkacze, przeciągacze szwów, sondy radiowe, pompy irygacyjne i jednorazowe sterylne kaniule.
Tak, współczesne systemy artroskopowe pozwalają chirurgom diagnozować schorzenia stawów i natychmiast wykonywać zabiegi, takie jak naprawa łąkotki, rekonstrukcja więzadeł lub leczenie chrząstki.
Kluczowymi cechami urządzeń do zastosowań klinicznych są wysokiej rozdzielczości kamery cyfrowe, oświetlenie LED, możliwość nagrywania i kompatybilność ze szpitalnymi systemami PACS.
Dostawcy zazwyczaj oferują 1–3-letnią gwarancję, konserwację zapobiegawczą, aktualizacje oprogramowania i wsparcie techniczne z możliwością szkoleń.
Tak, większość dostawców oferuje szkolenia na miejscu, samouczki cyfrowe i wsparcie techniczne, aby zapewnić chirurgom i personelowi pewność w obsłudze sprzętu.
Sprzęt musi obsługiwać kontrolowane ciśnienie pompy, czytelną wizualizację i protokoły sterylności. Dostawcy powinni również zapewnić wskazówki dotyczące rozwiązywania problemów awaryjnych.
Zespoły ds. zaopatrzenia powinny porównywać specyfikacje, pakiety usług, szkolenia i warunki gwarancji, wybierając dostawców z udokumentowanym doświadczeniem klinicznym i niezawodnością obsługi posprzedażowej.
Tak, wiele systemów ma charakter modułowy, co pozwala na stosowanie tej samej kamery i źródła światła podczas zabiegów na kolanie, barku, biodrze lub kostce, z wykorzystaniem instrumentów przeznaczonych do konkretnych stawów.
Prawa autorskie © 2025.Geekvalue. Wszelkie prawa zastrzeżone.Wsparcie techniczne: TiaoQingCMS