תוֹכֶן הָעִניָנִים
בשנת 2025, מחירי קולונוסקופים ינועו בין 8,000$ ל-35,000$, בהתאם לרמת הטכנולוגיה, ליצרן ולאסטרטגיות הרכש. דגמי HD ברמת הכניסה נותרים במחירים נוחים עבור מרפאות קטנות יותר, בעוד שמערכות מתקדמות ברזולוציית 4K ובעזרת בינה מלאכותית מתומחרות בקצה העליון, דבר המשקף את הפרמיה הקשורה לחדשנות. קולונוסקופים חד פעמיים, למרות שאינם מאומצים באופן נרחב בכל האזורים, מציגים מודל תמחור חדש המבוסס על עלויות לכל פרוצדורה. מעבר למכשיר עצמו, בתי החולים חייבים להתחשב גם במעבדים, צגים, ציוד סטריליזציה, הדרכה וחוזי שירות מתמשכים. הבנת גורמים אלה היא קריטית עבור צוותי רכש, שכן רכישות קולונוסקופים מייצגות חלק ניכר מהוצאות ההון האבחוניות בגסטרואנטרולוגיה.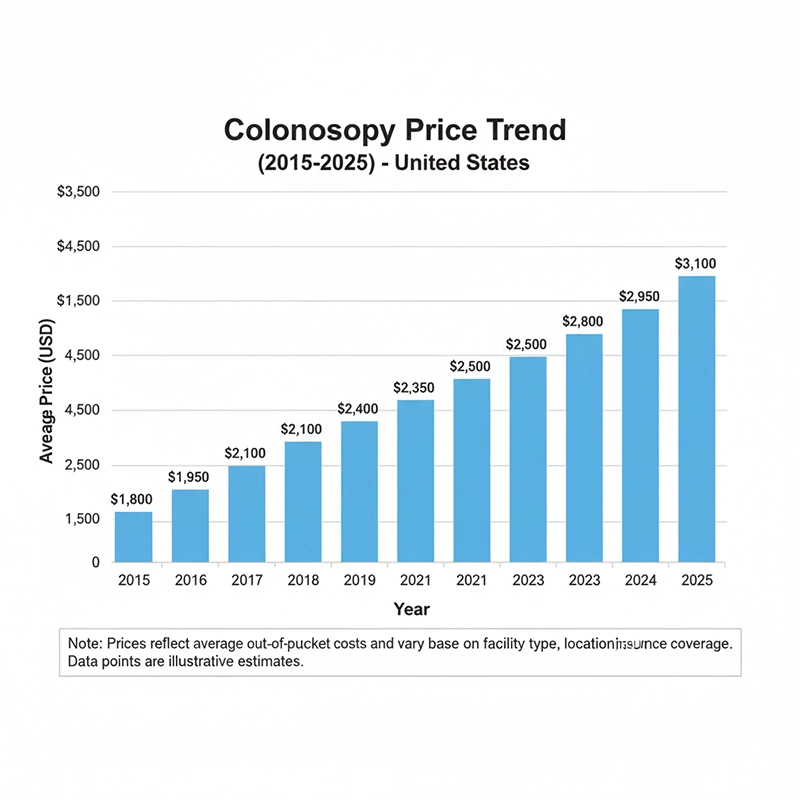
הקולונוסקופשוק ציוד האנדוסקופיה בשנת 2025 משקף את סדרי העדיפויות העולמיים בתחום הבריאות. המודעות הגוברת לסרטן המעי הגס, שזוהה על ידי ארגון הבריאות העולמי (WHO) כגורם השני למוות הקשור לסרטן ברחבי העולם, מניעה ממשלות להרחיב את תוכניות הסינון הלאומיות. מצב זה יוצר ביקוש עקבי למערכות קולונוסקופיה הן במדינות מפותחות והן במדינות מתפתחות. על פי Statista, שוק ציוד האנדוסקופיה העולמי צפוי לעלות על 45 מיליארד דולר עד 2030, כאשר קולונוסקופים מהווים נתח משמעותי מבדיקות האנדוסקופיה האבחנתיות.
צפון אמריקה ממשיכה להוביל מבחינת עלות יחידה, עם מחירי קולונוסקופ ממוצעים הנעים בין 20,000 ל-28,000 דולר. מגמה זו מתמשכת על ידי ביקוש לתכונות מתקדמות כגון הדמיה 4K, הדמיה בפס צר וגילוי נגעים מבוסס בינה מלאכותית. המרכזים לבקרת מחלות ומניעתן (CDC) בארה"ב ממליצים על בדיקות סקר שגרתיות לסרטן המעי הגס החל מגיל 45, מה שמגדיל את אוכלוסיית החולים הזכאים. נפחי בדיקות מוגברים הניעו את מחזורי הרכש, וייצבו את הביקוש גם בתקופת האטה כלכלית.
באירופה, המחירים נעים בין 18,000 ל-25,000 דולר. ההתמקדות של האיחוד האירופי ברגולציה של מכשור רפואי (MDR) ותקני הסמכה מחמירים של CE מוסיפה עלויות תאימות ליצרנים. עם זאת, מערכות בריאות לאומיות מנהלות משא ומתן לעתים קרובות על חוזים בכמויות גדולות, ומייצבים את התמחור לטווח ארוך. גרמניה, צרפת ובריטניה מייצגות את השווקים האירופיים הגדולים ביותר, כאשר כל אחת מהן נותנת עדיפות למערכות הדמיה מתקדמות עבור מרכזי טיפול שלישוני.
אסיה מציגה מגמות מחירים דינמיות יותר. ביפן, טכנולוגיית הקולונוסקופים נמצאת בחזית, כאשר יצרנים מקומיים כמו אולימפוס ופוג'יפילם מייצרים מערכות פרימיום במחירים של 22,000–30,000 דולר. סין, בינתיים, הרחיבה את יכולות הייצור המקומיות, ומציעה דגמים תחרותיים במחירים של 12,000–18,000 דולר, מה שמקטין משמעותית את מחירי המותגים הבינלאומיים. הודו ודרום מזרח אסיה נותרו שווקים רגישים לעלויות, כאשר דגמים משופצים ודגמים בינוניים שולטים ברכישות.
קולונוסקופים חד פעמיים, במחיר של כ-250-400 דולר ליחידה, נמצאים בניסויים הולכים וגדלים בארה"ב ובמערב אירופה. בעוד שהאימוץ שלהם נותר מוגבל, פרוטוקולי בקרת זיהומים וחוויית מגפת הקורונה הגבירו את העניין. בתי חולים המאמצים קולונוסקופים חד פעמיים מפחיתים את עלויות התשתית לעיקור, אך מתמודדים עם הוצאות גבוהות יותר עבור כל הליך.
ניתן להבין בצורה הטובה ביותר את תמחור קולונוסקופ באמצעות ניתוח מובנה על פני רמות המוצר.
טלסקופים אלה, במחירים שבין 8,000 ל-12,000 דולר, מצוידים בהדמיית HD, בקרות זווית סטנדרטיות ותאימות למעבדים בסיסיים. הם מיועדים למרפאות ומתקנים קטנים עם כמות מוגבלת של מטופלים. מחירם הסביר הופך אותם לאטרקטיביים עבור סביבות מוגבלות במשאבים, אך הפונקציונליות שלהם לרוב אינה מספקת להתערבויות אבחון וטיפול מתקדמות.
מחירי טלסקופים ברמה בינונית נעים בין 15,000 ל-22,000 דולר, המציעים יכולת תמרון משופרת, תאימות למעבדים התומכים ב-4K ועמידות משופרת. הם מאומצים באופן נרחב בבתי חולים אזוריים ובמרכזי בריאות קהילתיים. דגמים אלה מאזנים עלות וביצועים, ומציעים תוחלת חיים ארוכה יותר וצורכי תחזוקה נמוכים יותר בהשוואה לציוד בסיסי.
קולונוסקופים פרימיום עולים על 25,000 דולר, ומגיעים עד 35,000 דולר. הם כוללים רזולוציית 4K, הדמיה משופרת על ידי בינה מלאכותית, מצבי הדמיה מתקדמים כגון הדמיה בפס צר ועמידות גבוהה המיועדת לבתי חולים שלישוניים בעלי נפח עבודה גבוה. שילובם עם מערכות רישום רפואי אלקטרוני (EHR) של בתי חולים ופלטפורמות מבוססות ענן מצדיק עוד יותר את תמחורם.
קולונוסקופים משופצים, במחירים שבין 5,000 ל-10,000 דולר, נותרו פופולריים באזורים רגישים לעלויות. הם מספקים ביצועים אמינים לבדיקות סקר בסיסיות אך ייתכן שחסרה להם כיסוי אחריות או טכנולוגיות הדמיה חדישות. בתי חולים השוקלים אפשרויות משופצות חייבים לשקול עלויות ראשוניות נמוכות יותר מול סיכוני תחזוקה פוטנציאליים גבוהים יותר.
עם עלויות הנעות בין 250$ ל-400$ להליך, קולונוסקופים חד פעמיים מציגים מודל תמחור משתנה. אימוץם מפחית את סיכוני העיקור והזיהום הצולב אך מגדיל את ההוצאה לחולה. למרות שהם עדיין לא נכללים במיינסטרים, הם צוברים תאוצה בהקשרים רגישים למחלות זיהומיות.
| קָטֵגוֹרִיָה | טווח מחירים (דולר ארה"ב) | תכונות | מתקנים מתאימים |
|---|---|---|---|
| HD ברמת כניסה | $8,000–$12,000 | הדמיית HD בסיסית, תכונות סטנדרטיות | מרפאות קטנות |
| רמה בינונית | $15,000–$22,000 | מוכן ל-4K, ארגונומי, עמיד | בתי חולים אזוריים |
| 4K מתקדמת + בינה מלאכותית | $25,000–$35,000 | הדמיה של בינה מלאכותית, NBI, שילוב ענן | בתי חולים שלישוניים |
| משופץ | $5,000–$10,000 | דגמים אמינים אך ישנים יותר | מתקנים רגישים לעלות |
| יחידות חד פעמיות | 250–400 דולר כל אחד | בקרת זיהומים, לשימוש חד פעמי | מרכזים ייעודיים |
 גורמי מחיר קולונוסקופ
גורמי מחיר קולונוסקופרזולוציה היא הגורם החשוב ביותר המשפיע על העלות. קולונוסקופים באיכות HD עדיין מספיקים לבדיקות סקר שגרתיות, אך מערכות הדמיה ברזולוציית 4K מספקות זיהוי משופר של נגעים שטוחים ופוליפים קטנים. הדמיה בפס צר, כרומואנדוסקופיה וזיהוי בסיוע בינה מלאכותית מגדילים עוד יותר את עלות המכשיר. עמידות, יעילות עיבוד מחדש ותאימות עם חומרי חיטוי ברמה גבוהה תורמות גם הן למחירים גבוהים יותר.
בשנת 2025, שוק הקולונוסקופים מראה הבחנה ברורה בין ספקים בינלאומיים למפעלים אזוריים. בעוד שחברות גלובליות רבות נותרו פעילות, בתי חולים ומפיצים פונים יותר ויותר לייצור אסייתי תחרותי. ביניהם, XBX בנתה מוניטין חזק כספקית קולונוסקופים אמינה, יצרנית קולונוסקופים ומפעל קולונוסקופים, המציעה פתרונות המשלבים אבטחת איכות עם יעילות עלויות.
בחירת הספק או היצרן הנכון היא גורם מפתח במחיר של קולונוסקופ. עבודה ישירה עםמפעל קולונוסקופכמו XBX מפחית עלויות ביניים, משפר את זמני האספקה ומבטיח התאמה אישית טובה יותר באמצעות מודלים של OEM ו-ODM. בתי חולים ומרפאות שמשתפים פעולה עם ספקי קולונוסקופים מבוססים מקבלים גישה לרשתות שירות חזקות יותר, אחריות מורחבת ותמיכה בתאימות לתקני FDA, CE ו-ISO.
עבור מנהלי רכש, השוואת אסטרטגיות מחיר של קולונוסקופים בין ספקים והערכת עלות הבעלות הכוללת הן צעדים חיוניים. XBX, כספק אמיןיצרן קולונוסקופ,תומך בקונים עם הצעות מחיר שקופות, תמחור ישיר מהמפעל ושירות מקיף לאחר המכירה. גישה זו מסייעת לספקי שירותי בריאות להשיג גם סבירות וגם איכות קלינית בשנת 2025.
צוותי רכש חייבים להתחשב בעלויות המערכת המלאות. קולונוסקופ דורש מעבד תואם (8,000$–12,000$), מקור אור (5,000$–10,000$) וצג (2,000$–5,000$). חוזי תחזוקה יכולים להוסיף 3,000$–5,000$ בשנה. תוכניות הכשרה לצוות, מערכות סטריליזציה וחומרים מתכלים תורמים להוצאות נוספות. במהלך מחזור חיים של 5 שנים, עלויות הבעלות הכוללות עשויות לעלות על כפול ממחיר הרכישה הראשוני.
אישורי FDA, CE ו-ISO משפיעים על המחיר. תאימות דורשת ניסויים קליניים, בדיקות איכות ותיעוד, שכולם משתקפים במחיר הקמעונאי. מכשירים שאינם מאושרים או שאושרו באופן מקומי עשויים לעלות פחות אך הם נושאים סיכוני מוניטין וחבות.
בתי חולים גדולים נהנים מרכישה בכמויות גדולות, ומשא ומתן על הנחות של 10-15% על חוזים מרובי יחידות. רשתות בריאות לעיתים קרובות מאחדות משאבים כדי להבטיח חוזים גדולים יותר. מרפאות קטנות יותר, אף שאינן מסוגלות לנהל משא ומתן על הנחות כמות, עשויות להפיק תועלת משותפויות ארוכות טווח עם מפיצים מקומיים.
הסכמי ליסינג והסדרי מימון מאפשרים לבתי חולים לפזר עלויות על פני 3-5 שנים. יחידות משופצות מציעות נקודות כניסה למוסדות בעלי משאבים מוגבלים. חוזים הכוללים שירותים, למרות העלאת העלויות הראשוניות, מייצבים תקציבים ארוכי טווח. חלק מבתי החולים מאמצים גם ציי מכשיר ...
רכישה ישירה מיצרנים או ממפעלי OEM עוקפת את התמחור של המפיצים, ומפחיתה עלויות עד 20%. אסטרטגיות משא ומתן כוללות יותר ויותר אלמנטים שאינם קשורים למחיר, כגון אחריות מורחבת, הדרכה חינם ולוחות זמנים מובטחים לאספקת חלקי חילוף. בשווקים תחרותיים, ספקים מוכנים יותר להתאים אישית הסכמים, מה שנותן לבתי חולים יתרון.
בתי חולים גם מעריכים סיכונים באסטרטגיות רכש. תלות בספק יחיד עלולה ליצור פגיעות במקרה של שיבושים באספקה. גיוון ספקים בין אזורים וכולל יצרנים ברמה הגבוהה ביותר וגם יצרנים בינוניים מספק יציבות.
עלויות קולונוסקופיה ממוצעות נעות בין 20,000 ל-28,000 דולר. בתי חולים נותנים עדיפות למערכות מתקדמות עם 4K, תכונות בינה מלאכותית ואחסון נתונים משולב בענן. דרישות אישור רגולטוריות ועלויות עבודה גבוהות יותר תורמות לעלייה במחירים.
המחירים נשארים בטווח של 18,000$ עד 25,000$. מסגרות רגולטוריות של האיחוד האירופי מבטיחות עלויות ציות גבוהות. שירותי הבריאות הלאומיים מנהלים משא ומתן על הסכמים ארוכי טווח, ולעתים קרובות מבטיחים תנאים נוחים לרכישות בכמויות גדולות.
דגמי הפרימיום של יפן מתומחרים בין 22,000 ל-30,000 דולר. סין מציעה מערכות בינוניות במחירים של 12,000 ל-18,000 דולר, באיכות תחרותית. הודו ודרום מזרח אסיה מסתמכות במידה רבה על דגמים משופצים ודגמי כניסה עקב אילוצי תקציב.
באפריקה ובאמריקה הלטינית, מחירי קולונוסקופים משתנים מאוד. תוכניות במימון תורמים ותמיכה של ארגונים לא ממשלתיים מספקות לעתים קרובות ציוד משופץ או בהנחה. קולוסקופים חד פעמיים מאומצים לעיתים רחוקות עקב עלויות לכל הליך.
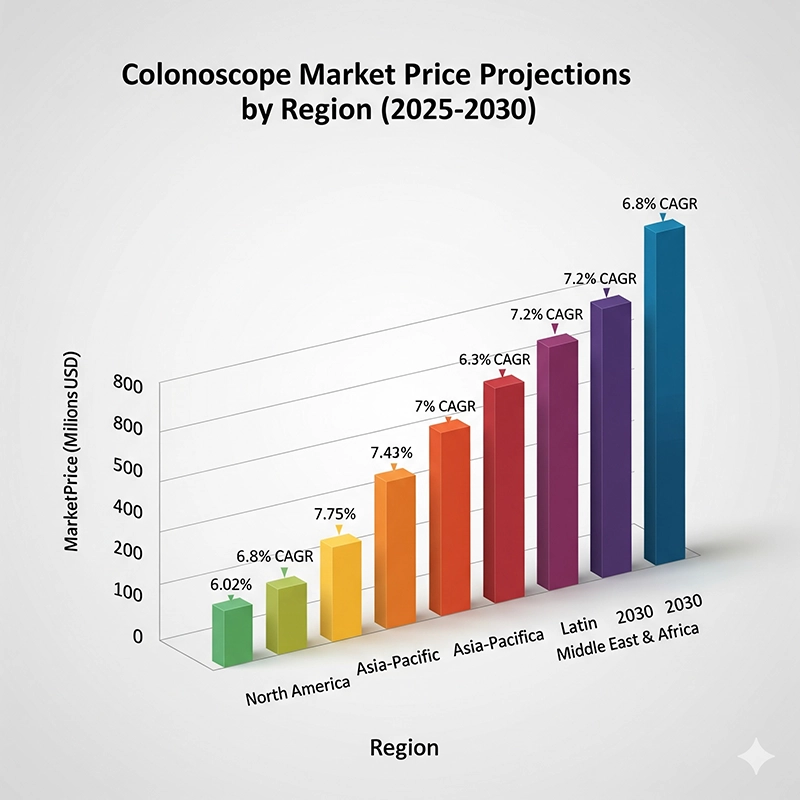
בין השנים 2025 ל-2030, שוק הקולונוסקופים צפוי להתרחב בקצב צמיחה שנתי מצטבר (CAGR) של 5-7%. על פי IEEE HealthTech, הדמיה בסיוע בינה מלאכותית עשויה להפוך לסטנדרט בבתי חולים שלישוניים תוך חמש שנים, מה שיעלה את עלויות הבסיס. Statista צופה כי אסיה-פסיפיק אחראית לצמיחת השוק המהירה ביותר עקב הרחבת תשתית הבריאות.
חידושים מתפתחים כגון קולונוסקופים אלחוטיים, דיווח מבוסס ענן וניווט בסיוע רובוטי נמצאים בפיתוח. טכנולוגיות אלו עשויות להגדיל עוד יותר את עלויות הרכש אך לשפר את דיוק האבחון ואת בטיחות המטופלים. קולונוסקופים חד פעמיים עשויים לזכות לאימוץ רחב יותר אם עלויות היחידה ירדו באמצעות ייצור המוני, מה שעשוי לעצב מחדש אסטרטגיות לבקרת זיהומים.
| אֵזוֹר | מחיר ממוצע לשנת 2025 (דולר ארה"ב) | מחיר ממוצע צפוי לשנת 2030 (דולר ארה"ב) | ממוצע שנתי ממוצע (CAGR) (%) | מניעים מרכזיים |
|---|---|---|---|---|
| צפון אמריקה | $24,000 | $29,000 | 4.0 | אימוץ בינה מלאכותית, תאימות ל-FDA |
| אֵירוֹפָּה | $22,000 | $27,000 | 4.2 | תאימות MDR, חוזים בכמות גדולה |
| אסיה-פסיפיק | $16,000 | $22,000 | 6.5 | סינון מורחב, ייצור מקומי |
| אמריקה הלטינית | $14,000 | $18,000 | 5.0 | תוכניות לא ממשלתיות, אימוץ מחודש |
| אַפְרִיקָה | $12,000 | $16,000 | 5.5 | תמיכה בתורמים, רכש רגיש לעלות |
הבנת מחיר הקולונוסקופ בשנת 2025 היא יותר מאשר המדבקה על המכשיר. קולונוסקופיה היא תהליך עבודה המשלב עבודה קלינית, עיבוד סטרילי, אבחון וציוד הון. קולונוסקופ נייד בסיסי באיכות HD יכול לעלות כ-2,900 דולר, מערכות בינוניות עולות 15,000-22,000 דולר, ופלטפורמות 4K/AI משולבות מתקדמות מגיעות ל-25,000-35,000 דולר. עם זאת, מטופלים כמעט ולא רואים את "מחיר המכשיר" בחשבון שלהם. במקום זאת, הם נתקלים בעלויות המצטברות של מתקנים, רופאים, הרדמה, פתולוגיה וביקורי הכנה/מעקב - מוגדלות או ממותנות על ידי תכנון פוליסת ביטוח.
להלן מבט מעשי, המבוסס על מספרים, על האופן שבו עלויות אלו משתלבות, וכיצד בתי חולים יכולים לתכנן רכישות, תקציבים והחזר השקעה (ROI).
בעוד שהעלויות משתנות בהתאם לאזור ולסוג בית החולים, הממוצעים הארציים בארה"ב מספקים בסיס שימושי. בסינון לוחות הזמנים של התעריפים ותעריפי המתקן האופייניים, הפירוט נראה לרוב כך:
| רכיב העלות | חלק משוער מהסך הכל (%) | טווח אופייני (דולר ארה"ב) | מה זה מכסה |
|---|---|---|---|
| דמי מתקן | 35–45% | 700–2,000 | זמן בחדר האנדוסקופיה, תא התאוששות, פחת הון, כוח אדם סיעודי/טכנאי, ניקיון/תחלופה |
| רופא + הרדמה | 20–25% | 400–1,200 | שכר טרחה של גסטרואנטרולוג; איש מקצוע להרדמה + תרופות (פרופופול/טיפול בהרדמה תחת פיקוח) |
| פתולוגיה/ביופסיה | 10–15% | 200–700 | עיבוד מעבדתי והיסטולוגיה אם הוצאת רקמה; דגימות מרובות מגדילות את העלות |
| ייעוץ לפני/אחרי | 5–10% | 100–300 | הערכה ראשונית, הוראות הכנה, ביקור לאחר ההליך |
| מטופל מכיסו | 5–15% | 150–800 | השתתפות עצמית/ביטוח משותף עבור קידוד אבחוני או שירותים מחוץ לרשת |
| אפקט גיאוגרפי | — | ±20–30% | מרכזים אקדמיים עירוניים במגמת עלייה; מרכזים אמבולטוריים כפריים במגמת ירידה |
ממוצע להמחשה (ארה"ב, 2025): חשבון כולל של 2,500-5,000 דולר עשוי להתחלק לכ-1,200 דולר עבור מתקן (40%), כ-800 דולר עבור רופא/הרדמה (25%), כ-400 דולר עבור פתולוגיה (15%), כ-200 דולר עבור ייעוץ (7%), וכ-400 דולר עבור אחריות המטופל (13%). בפועל, הגורם המשמעותי ביותר הוא המקום שבו מתבצע ההליך - מחלקת חוץ בבית חולים לעומת מרכז כירורגי אמבולטורי - מכיוון שתעריפי העבודה, התקורות והקצאות ההון שונים זה מזה.
מה משנה את האחוזים?
קולונוסקופיות טיפוליות (פוליפקטומיה נרחבת, הצבת קליפס) דוחפות את נתחי המקצוע והפתולוגיה למעלה.
מרכזים בעלי נפח עבודה גבוה מרככים את מניות המתקנים באמצעות תפוקה ותחלופת חדרים מהירה יותר.
טשטוש עמוק מגביר את עלויות ההרדמה; טשטוש מתון המבוצע על ידי צוות האנדוסקופיה גוזר שחולקים.
חוזים מבוססי ערך (תשלומים מקובצים) דוחסים את השונות על ידי קביעת הסכום הכולל המותר.
מחיר הקולונוסקופ משקף יותר מאשר אופטיקה:
HD בסיסי (כ-2,900–12,000 דולר): מספיק לסינון שגרתי; עמידות בינונית; מעבדים/מקורות אור בסיסיים.
רמה בינונית (15,000–22,000 דולר): ארגונומיה טובה יותר, זווית רחבה יותר, חומרים חזקים יותר לצינור ההכנסה, תאימות למעבדי 4K.
4K מתקדמת + בינה מלאכותית (25,000–35,000 דולר): מצבי הדמיה מתקדמים (למשל, NBI/כרומואנדוסקופיה דיגיטלית), גילוי פוליפים בסיוע בינה מלאכותית, שילוב עם EHR/PACS, עיצוב מחוזק לעיבוד חוזר במחזורי זמן גבוהים.
משופץ (5,000–10,000 דולר): אטרקטיבי למרכזים בעלי תקציב מוגבל; המפתח הוא היסטוריית שירות מאומתת, בדיקת דליפות שלמות ואחריות אמיתית.
משקפות חד פעמיות (250-400 דולר למארז): הסרת סיכון לעיבוד חוזר; ישים במקומות בהם פרמיות בקרת זיהומים או אילוצי עבודה גבוהים.
| קָטֵגוֹרִיָה | מחיר ממוצע (דולר ארה"ב) | מקרי שימוש אופייניים |
|---|---|---|
| HD ברמת כניסה | 2,900 – 12,000 | מרפאות קטנות, בדיקות שגרתיות |
| רמה בינונית | 15,000 – 22,000 | בתי חולים אזוריים, ביצועים מאוזנים |
| 4K מתקדמת + בינה מלאכותית | 25,000 – 35,000 | בתי חולים שלישוניים, אבחון מתקדם |
| משופץ | 5,000 – 10,000 | מתקנים רגישים לעלות |
| יחידות חד פעמיות | 250 – 400 לכל הליך | שימוש מיוחד בבקרת זיהומים |
אל תשכחו את הערימה: מעבדים במחיר של 8,000–12,000 דולר, מקורות אור במחיר של 5,000–10,000 דולר, צגים ברמה רפואית במחיר של 2,000–5,000 דולר. קונים רבים ממעיטים בערכם של כמה מאיכות התמונה הסופית תלויה בצינור המעבד ובתצוגה - ולא רק בצינור ההחדרה.
מכיוון שהמכשיר נמצא בשימוש אלפי פעמים, מחיר הרכישה הופך רק לחלק אחד מהמצב הכלכלי. מודל עלות כוללת פשוט אך מציאותי לחמש שנים מסייע בהשוואת אפשרויות:
| אלמנט עלות הבעלות הכוללת (5 שנים) | מערכת כניסה HD | מערכת ביניים | מערכת 4K + בינה מלאכותית |
|---|---|---|---|
| רכישת מכשירים (היקף + מחסנית) | 12,000–18,000 | 20,000–30,000 | 30,000–45,000 |
| חוזי שירות שנתיים | 8,000–12,500 | 12,500–20,000 | 15,000–25,000 |
| תיקונים/חומרים מתכלים | 3,000–6,000 | 4,000–8,000 | 6,000–10,000 |
| הכשרת/מיומנות צוות | 3,000–6,000 | 4,000–8,000 | 6,000–10,000 |
| עיבוד/שדרוגים סטריליים | 4,000–8,000 | 5,000–10,000 | 7,000–12,000 |
| עלות כוללת (TCO) לחמש שנים (טווח) | 30,000–50,000 | 45,000–76,000 | 64,000–102,000 |
שתי הערות מעשיות:
רמות השירות (זמן תגובה, זמינות טלסקופ בהשאלה) שוות את המחיר במרכזים בעלי נפח עבודה גבוה, שבהם זמן ההשבתה יקר ביותר.
הכשרה אינה אופציונלית - בינה מלאכותית ומצבי הדמיה מתקדמים משתלמים רק כאשר אנדוסקופים ואחיות משתמשים בהם באופן שגרתי.
ארצות הברית. קולונוסקופיות סקר מונעות מכוסות בדרך כלל ללא השתתפות בעלויות במסגרת חוק ה-ACA. עם זאת, ברגע שפוליפ מוסר, חלק מהתוכניות מקודדות את התביעה כאבחון, מה שיכול להפעיל ביטוח משותף. הוצאות מכיס עבור מטופלים מבוטחים נופלות לעיתים קרובות על טווח של 1,300-1,500 דולר; מטופלים לא מבוטחים עשויים לקבל חשבונות של 4,000 דולר ומעלה. מדיקר מכסה את הבדיקה אך ייתכן שלא יכירו בהבדלי המחירים בין מערכות HD לעומת מערכות 4K/AI - בית החולים סופג את פרמיות הטכנולוגיה בתוך דמי המתקן.
אירופה. ציבור המשלם מכסה את עיקר העלויות. בדרך כלל משכורת עצמית היא השתתפות עצמית סמלית. הרכש מרוכז; התמחור מיוצב באמצעות מכרזים וחוזים רב שנתיים. חוויית המטופל מוגנת במידה רבה ממחירי הציוד.
אסיה-פסיפיק. הביטוח הלאומי של יפן תומך בשיעורי בדיקות גבוהים, ובתי חולים משקיעים בהדמיה מהשורה הראשונה כדי לשמור על איכות. בסין, בתי חולים עירוניים מהשורה השלישית מאמצים במהירות מערכות 4K/AI, בעוד שבתי חולים מחוזיים לעתים קרובות פורסים מכשירי צילום בינוניים או משופצים; התשלום העצמי של המטופלים נותר משמעותי מחוץ לערים גדולות. בהודו ובחלקים מדרום מזרח אסיה, חדירת הביטוח נמוכה יותר, ולכן לחצי הסבירות נוטים לספקים לכיוון ציוד בינוני/משופץ.
אמריקה הלטינית ואפריקה. מימון מעורב של ציבור ופרטי מייצר שונות רבה. תוכניות תורמים וארגונים לא ממשלתיים לעתים קרובות זורעים קיבולת עם מערכות משופצות; כאשר הנפחים גדלים, בתי החולים עוברים לערימות ביניים וכיסוי שירותים חזק יותר.
בשורה התחתונה: עיצוב הביטוח - ולא רק מחיר הקולונוסקופ - קובע את חשבון המטופל. עבור בתי חולים, שיעורי ההחזר, ולא מחירי המחירון, הם שקובעים את החזר ההשקעה.
ארבעה מנופים מזיזים את החזר ההשקעה (ROI) יותר מכל תג מחיר בודד:
תפוקה. תחלופה מהירה יותר של החדרים ופרוטוקולים/הרגעה סטנדרטיים יכולים להגדיל את המקרים היומיים ב-15-30%, ולדלל את עלויות המתקן הקבועות.
תפוקת גילוי. מערכות 4K/AI משפרות במידה צנועה את שיעורי גילוי אדנומות (ADR) במסגרות רבות; פחות נגעים שהוחמצו יכולות להפחית הליכי מעקב ועלויות המשך הטיפול.
זמן פעולה. חוזי שירות עם אחריות השאלה ל-24-48 שעות מגנים על ההכנסות. יחידה עסוקה שמאבדת שלושה ימי בדיקות עלולה לאבד החזר של חמש ספרות.
תמהיל מקרים. קולונוסקופיות טיפוליות מחזירות יותר החזר; מרכזים עם כלים מתקדמים (ערכות EMR, מכשירי חיתוך) מקזזים את עלויות ההון מהר יותר.
שלושה תרחישי תרחישים (אופק של 5 שנים):
מרכז שלישוני בנפח גבוה (3 חדרים × 12 מקרים/יום, 250 ימים/שנה = 9,000 מקרים/שנה): אפילו עלות כוללת של 90,000 דולר עבור מערכת 4K+AI מחזירה את עצמה במהירות מכיוון שזמן השבתה יקר ורווחי זיהוי שוליים חשובים לתוצאות ומדדי איכות.
בית חולים אזורי (חדר 1 × 8 מקרים/יום, 200 ימים/שנה = 1,600 מקרים/שנה): עלות כוללת של 60,000 דולר במערכת בינונית מניבה החזר השקעה (ROI) חזק אם כיסוי השירותים בגודל הנכון והצוות משתמש באופן עקבי במצבים מתקדמים.
ASC קהילתי (חדר 1 × 5 מקרים/יום, 180 ימים/שנה = 900 מקרים/שנה): תוכנית היברידית התחלתית/בינונית של 35-45 אלף דולר בעלות כוללת של 35-45 אלף דולר עם תוכנית שיפוץ חזקה יכולה להיות אופטימלית, במיוחד עבור מטופלים המקבלים תשלום במזומן.
סיכום מהיר של המעטפה. אם הרווח הנקי הממוצע לכל תיק הוא 250-400 דולר לאחר עלויות משתנות, אז 1,600 תיקים לשנה מייצרים תרומה של 400,000-640,000 דולר. החלטת ההון הופכת להיות הגנה על הזרימה הזו באמצעות זמן פעולה, זרימת עבודה והדמיה נאותה - ולא מרדף אחר מפרטים שלא יהיו בשימוש.
טלסקופים רב פעמיים דורשים חיטוי ברמה גבוהה, בדיקת דליפות וטיפול קפדני. לכל מחזור יש עלות עבודה + חומרים מתכלים (לעתים קרובות 25-45 דולר לסיבוב) בתוספת תיקונים תקופתיים. המספר הנסתר הוא שיעור הנזק - כמה טלסקופים שטופלו בצורה לא נכונה יכולים למחוק את החיסכון מקניית ציוד זול יותר.
טלסקופים חד פעמיים מסירים את הסיכון לעיבוד חוזר ויכולים לפנות זמן לצוות; הם מצטיינים במרכזים אמבולטוריים עם עיבוד סטרילי מוגבל או בהתפרצויות שבהן בקרת זיהומים חשובה. אבל במחיר של 250-400 דולר למקרה, נקודת איזון לעומת טלסקופים רב פעמיים דורשת בדרך כלל סביבת עבודה/תיקון גבוהה מאוד או מדיניות בקרת זיהומים ספציפית שמנצלת את הפחתת הסיכון.
ציי מערכות היברידיים (ניתנים לשימוש חוזר כעמוד שדרה, חד פעמיים עבור מקרים נבחרים, למשל, חדרי בידוד) הופכים לפשרה נפוצה יותר ויותר.
רכישות בכמויות גדולות והסכמי מסגרת. מערכות בריאות המאחדות ביקוש באופן שגרתי מבטחות הנחות של 10-15% על יחידות ותנאי שירות טובים יותר. השתמשו בהתחייבויות כמות רב שנתיות כדי לפתוח מאגרי השאלה ותגובה מהירה יותר באתר.
שירות ליסינג/מנוהל. חוזי שכירות לשלוש עד חמש שנים מאגדים את השירות ומאפשרים שדרוגים לטווח בינוני. ידידותי לתזרים מזומנים עבור מרפאות המרחיבות את הקיבולת ללא קפיצות חדות בהוצאות הון.
שותפויות OEM/ODM. אספקה ישירה מהמפעל יכולה לחסוך מתווכים ולהתאים אישית מבנים (מחברים, תוכנה, תוכן הדרכה). מותגים כמו XBX מציעים לעתים קרובות התאמה אישית ותמיכה מהירה בתמורה לתחזיות ברורות יותר והתחייבויות הדרכה.
מצבי הדמיה נדרשים (HD/4K, NBI/כרומו דיגיטלי) וזמינות מודול בינה מלאכותית
תאימות עם מעבדים ומכונות כביסה קיימות
הסכמי רמת שירות (זמן תגובה, משאלים, קצב תחזוקה מונעת)
היקף ההכשרה (התחלתי + רענון, במקום לעומת מרחוק)
תנאי אחריות (כיסוי צינור הכנסה, אופק זמינות חלקים)
שילוב נתונים (ייצוא EHR/PACS, יציבות אבטחת סייבר)
מנופי משא ומתן. תמחור חבילות (היקף + מעבד + מקור אור), שנות אחריות מורחבות, צינורות החדרה רזרביים וימי הדרכה באתר נוטים להיות בעלי ערך גבוה יותר מהנחה קטנה לכותרת.
צפון אמריקה: מחירי המכשירים ועלויות המתקן הם הגבוהים ביותר. קונים מדגישים הסכמי רמת שירות והגנה מפני זמן השבתה; תוספות בינה מלאכותית נפוצות במרכזים אקדמיים.
אירופה: מכרזים מרכזיים דוחסים מחירים ומסדירים תצורות. תאימות לתקן MDR מוסיפה עלות לספקים אך מפחיתה את השונות עבור בתי חולים.
אסיה-פסיפיק: צמיחה מהירה עם דפוס דו-כיווני - יפן בקצה היוקרתי; סין וקוריאה המציעות מערכות ברמה בינונית-גבוהה במחירים תחרותיים; הודו/דרום מזרח אסיה מאזנות בין שיפוצים לבין רכישות חדשות סלקטיביות.
אמריקה הלטינית/אפריקה: ציי רכב משופצים שולטים בהתרחבות המוקדמת; ככל שהתוכניות מתבגרות, בתי החולים מצטברים בערימות ביניים עם כיסוי שירות טוב יותר.
גיוון זה חשוב משום שמחיר קולונוסקופ המצוטט בשוק אחד יכול להתבטא בכלכלה שונה מאוד של בתי חולים במקומות אחרים.
מסלול תמחור. צפו לתמחור יציב של מכשירים ברמת כניסה (ייצור הדוק ותחרות עולמית) ועלייה הדרגתית בפלטפורמות מתקדמות ככל שיצטברו מודולי בינה מלאכותית, חיישנים טובים יותר ותכונות אבטחת מידע. בתי החולים יבחנו בקפידה האם בינה מלאכותית משפרת את ה-ADR בידיהם - אם כן, קל יותר להצדיק את פרמיית ההון.
דומיננטיות בזרימת העבודה. למנצחים לא רק יהיו תמונות חדות יותר; הם יגיעו עם מסלולי הכשרה, ניתוחים של זמן נסיגה/ADR, וייצוא נתונים קל יותר. במילים אחרות, המחיר עוקב אחר ערך זרימת העבודה.
שירות כאסטרטגיה. עם מחסור בכוח אדם, הצעות שירות הכוללות מדריכים באתר, השאלה מהירה ותחזוקה פרואקטיבית יוערכו במחיר גבוה. חוזים המבטיחים זמן פעילות הם למעשה ביטוח להכנסות.
סף לשימוש חד פעמי. אם עלות היחידה תרד ל-200 דולר ובתי החולים יוכלו לייעד מחדש את כוח האדם של SPD, ייתכן שינוי רחב יותר לעבר שימוש חד פעמי במסגרות ממוקדות (חדרי בידוד, לוויינים, רשימות תחלופה גבוהה).
מה לעשות עכשיו. קשרו כל רכישה לתוצאות מדידות: יעדי שיפור ADR, מדדי KPI של תחלופת חדרים, הסכמי SLA של זמן פעילות ומדדי כשירות של הצוות. כך מנהיגות מצדיקה הוצאות גם כאשר התקציבים מוגבלים.
עבור מטופלים:
שאל את חברת הביטוח שלך אם הבדיקה שלך תסווג כבדיקה מונעת או אבחנתית - פרט זה קובע לעתים קרובות אם תשלמו 0 דולר או כמה מאות דולרים.
מחלקות חוץ בבתי חולים עולות יותר ממרכזים אמבולטוריים; אם זה מתאים מבחינה רפואית, יש להשתמש במתקן חנות.
עבור בתי חולים/מרפאות:
קבע עלות כוללת (TCO) לחמש שנים; אל תקנו תכונות שלא תשתמשו בהן.
הגן על התפוקה באמצעות SLA של שירות והדרכה.
שקלו OEM/ODM לקבלת ערך מותאם אישית; סטנדרטיזציה בין חדרים כדי לפשט את SPD וההדרכה.
עקוב אחר ADR ותחלופת חדרים; תן לטכנולוגיה להרוויח את מקומה.
בשורה התחתונה: מחיר הקולונוסקופ הוא מנוף אחד בתוך מערכת רחבה יותר של איכות קלינית, זרימת עבודה, כוח אדם ותשלומים. תכננו רכישות בהתאם לעלות הכוללת (TCO) ולתוצאות מדידות, והכלכלה - הן מול המטופל והן ברמת בית החולים - מתאימה.
תמחור קולונוסקופים בשנת 2025 משקף איזון בין טכנולוגיה, ייצור, כלכלה אזורית ואסטרטגיות רכש. בתי חולים עומדים בפני מגוון רחב של אפשרויות, החל ממכשירים בסיסיים משופצים ועד מערכות פרימיום מבוססות בינה מלאכותית. צוותי רכש חייבים להעריך את עלויות הבעלות הכוללות, כולל שירות, הדרכה וחומרים מתכלים, במקום להסתמך אך ורק על מחיר המדבקה.
מגמות מחירים מצביעות על עלייה הדרגתית, במיוחד עבור מכשירים מתקדמים, המונעת על ידי בינה מלאכותית ושילוב 4K. עם זאת, התחרות מצד יצרנים אסייתיים ושווקים משופצים ממשיכה לספק נקודות כניסה במחירים נוחים. גישות רכש אסטרטגיות - רכש בכמויות גדולות, ליסינג ורכישה ישירה - מציעות הזדמנויות משמעותיות לשליטה בהוצאות.
בסופו של דבר, רכש קולונוסקופים בשנת 2025 דורש ניתוח מעמיק. על ידי שילוב של מודעות למגמות מחירים עולמיות, הערכה מדוקדקת של גורמי השפעה ויישום אסטרטגיות חסכוניות, בתי חולים ומרפאות יכולים להבטיח שהשקעותיהם יביאו הן ליעילות פיננסית והן למצוינות קלינית.
מחירי קולונוסקופים נעים בדרך כלל בין 8,000$ ל-35,000$, תלוי ברזולוציה (HD לעומת 4K), במצבי ההדמיה, העמידות והיצרן. דגמים משופצים זמינים במחיר של 5,000$ עד 10,000$, בעוד שקולוסקופים חד פעמיים עולים 250$ עד 400$ להליך.
קולונוסקופ דורש מעבדים (8,000-12,000 דולר), מקורות אור (5,000-10,000 דולר) וצגים (2,000-5,000 דולר). חוזי שירות שנתיים (3,000-5,000 דולר), ציוד סטריליזציה ודמי הדרכה נפוצים גם כן. עלות הבעלות הכוללת יכולה להיות כפולה ממחיר הרכישה במשך 5 שנים.
עלותם של מכשירי ראייה חד פעמיים היא בין 250 ל-400 דולר ליחידה, והיא מבטלת את הצורך בעיבוד חוזר, אידיאלית עבור בתי חולים הרגישים לזיהומים. מכשירי ראייה רב פעמיים כוללים עלויות ראשוניות גבוהות יותר, אך הוצאות נמוכות יותר עבור כל הליך בבתי חולים בנפח גבוה.
גורמי המחיר של קולונוסקופ כוללים מעבדים (8,000-12,000 דולר), מקורות אור (5,000-10,000 דולר), צגים (2,000-5,000 דולר), שירות שנתי (3,000-5,000 דולר), ציוד סטריליזציה והדרכה. לאורך מחזור חיים של 5 שנים, עלות הבעלות הכוללת עשויה להכפיל את המחיר ההתחלתי של קולונוסקופ.
מגמות מחירי קולונוסקופים לשנת 2025 מראות כי צפון אמריקה מרוויחה בממוצע 20,000-28,000 דולר, אירופה 18,000-25,000 דולר, יפן 22,000-30,000 דולר, סין 12,000-18,000 דולר. גורמי מחיר אזוריים של קולונוסקופים כוללים מיסי יבוא, אישורים ואסטרטגיות ספקים.
רוב ספקי הקולונוסקופים כוללים התקנה באתר והדרכת צוות באסטרטגיות המחיר של הקולונוסקופים. יצרני קולונוסקופים מסוג OEM/ODM עשויים גם לספק הדרכה דיגיטלית או חוזי שירות מורחבים.
זכויות יוצרים © 2025.Geekvalue כל הזכויות שמורות.תמיכה טכנית: TiaoQingCMS