Table des matières
La gastroscopie, également appelée endoscopie gastro-intestinale (GI) haute, est une intervention médicale mini-invasive qui permet une visualisation directe du tube digestif supérieur, notamment de l'œsophage, de l'estomac et de la première partie de l'intestin grêle (duodénum). L'intervention est réalisée à l'aide d'un tube flexible appelé gastroscope, équipé d'une caméra haute définition et d'une source lumineuse. L'objectif principal de la gastroscopie est de diagnostiquer et parfois de traiter les affections gastro-intestinales, en fournissant des images en temps réel plus précises que d'autres modalités d'imagerie comme la radiographie ou le scanner.
La gastroscopie est largement utilisée dans les hôpitaux, les cliniques et les centres de gastroentérologie spécialisés, tant à des fins diagnostiques que thérapeutiques. Elle permet d'identifier des pathologies telles que la gastrite, les ulcères gastroduodénaux, les polypes, les tumeurs et les cancers à un stade précoce, et de réaliser des biopsies tissulaires pour analyse histologique. L'intervention dure généralement de 15 à 30 minutes, selon la complexité, et est considérée comme sûre avec un faible risque de complications.
L’évolution de la gastroscopie au cours des dernières décennies a été stimulée par les progrès technologiques, notamment l’imagerie haute définition, l’imagerie à bande étroite et l’intégration avec l’intelligence artificielle (IA), qui aident les médecins à détecter les changements subtils de la muqueuse et à améliorer la précision du diagnostic.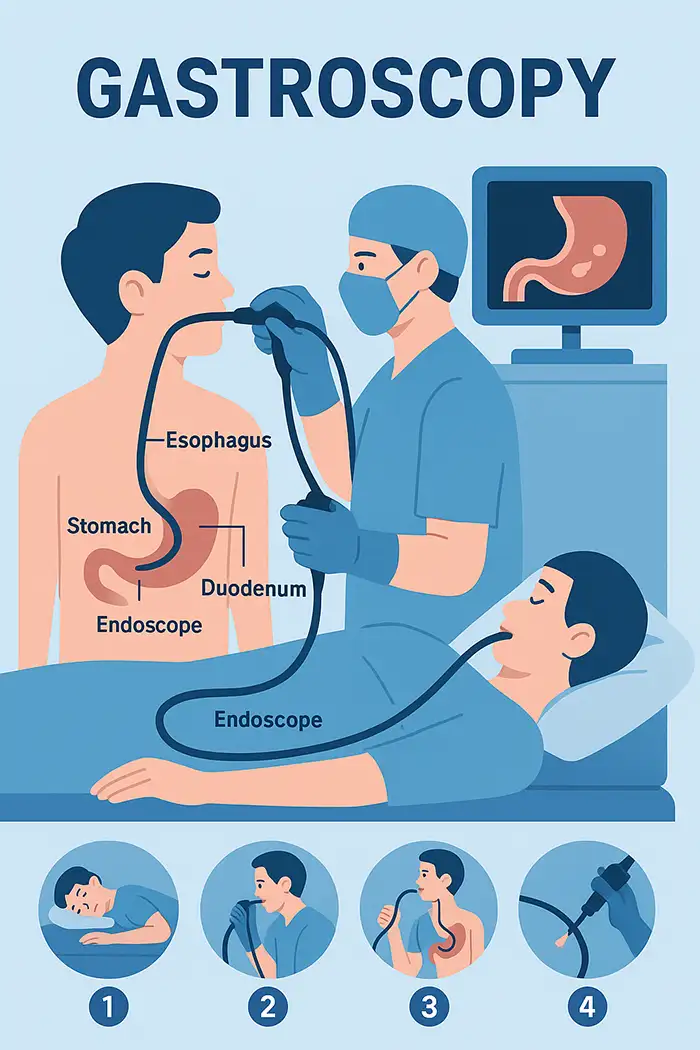
La gastroscopie permet une visualisation directe de l’œsophage, de l’estomac et du duodénum.
Il détecte des affections non visibles par imagerie standard, telles que la gastrite, les ulcères, l’œsophage de Barrett ou le cancer gastrique à un stade précoce.
Permet une évaluation diagnostique et des interventions thérapeutiques simultanées.
Important pour les patients souffrant de douleurs abdominales supérieures persistantes, de saignements gastro-intestinaux inexpliqués ou de reflux chronique.
Permet des biopsies tissulaires pour une évaluation histopathologique, cruciale pour diagnostiquer une infection à H. pylori, une maladie cœliaque ou des tumeurs précoces.
Soutient la médecine préventive en identifiant précocement les lésions précancéreuses.
Réduit le besoin de visites multiples et permet une intervention immédiate.
Améliore les soins aux patients, la détection précoce et les résultats du traitement.
Tube flexible avec caméra haute définition et source lumineuse.
Les canaux de travail permettent la biopsie, l'ablation des polypes, l'hémostase ou la cytologie.
Fonctionnalités avancées : imagerie à bande étroite, grossissement, chromoendoscopie, amélioration numérique.
Prend en charge l'enregistrement et le stockage de vidéos en temps réel pour la documentation ou la télémédecine.
Le patient est allongé sur le côté gauche ; une anesthésie locale ou une sédation légère est appliquée.
Gastroscope inséré par la bouche, naviguant dans l'œsophage, l'estomac et le duodénum.
Muqueuse examinée à la recherche d'anomalies ; biopsies ou interventions thérapeutiques réalisées si nécessaire.
Images affichées sur un écran haute définition pour la documentation.
Évalue les saignements gastro-intestinaux supérieurs et localise les sites de traitement.
Patients à haut risque dépistés pour détecter des changements précancéreux précoces.
Surveille les maladies chroniques comme l’œsophage de Barrett.
Combiné à une biopsie, à des analyses de sang ou à un test H. pylori pour des soins complets.
Douleur abdominale supérieure persistante ou dyspepsie.
Détection d'ulcères gastriques ou duodénaux provoquant des saignements ou une obstruction.
Evaluation des saignements gastro-intestinaux (hématémèse ou méléna).
Surveillance de la gastrite, de l'œsophagite ou de l'œsophage de Barrett.
Diagnostic de l'infection à H. pylori.
Dépistage du cancer gastrique et œsophagien chez les patients à haut risque.
Détection précoce de dysplasie ou d'adénomes.
Stratification du risque en fonction des facteurs liés au mode de vie (alcool, tabagisme, régime alimentaire).
Surveillance postopératoire après chirurgie ou thérapie gastrique.
Dépistage systématique chez les patients de plus de 50 ans ou dans les régions à forte prévalence.
Jeûner 6 à 8 heures pour s’assurer d’avoir l’estomac vide.
Ajustez les médicaments anticoagulants si nécessaire.
Fournir des antécédents médicaux complets, y compris les allergies et les réactions antérieures à l’anesthésie.
Évitez de fumer, de boire de l’alcool et de prendre certains médicaments avant l’intervention.
Expliquez la procédure, le but, les risques et les résultats attendus.
Traiter l’anxiété ou la claustrophobie.
Obtenir un consentement éclairé à des fins diagnostiques et thérapeutiques.
Organiser le transport après l’intervention si une sédation est utilisée.
Surveillance continue des signes vitaux.
Examen systématique pour éviter de passer à côté de lésions subtiles.
Biopsies prélevées et procédures thérapeutiques réalisées si nécessaire.
Résultats anormaux documentés ; images/vidéos stockées pour les archives.
Une légère pression, des ballonnements ou des maux de gorge sont courants mais temporaires.
La sédation ou l’anesthésie locale minimise l’inconfort.
Les interventions durent de 15 à 30 minutes ; la récupération prend 1 à 2 heures.
Reprenez progressivement vos activités normales ; suivez les conseils diététiques et d’hydratation.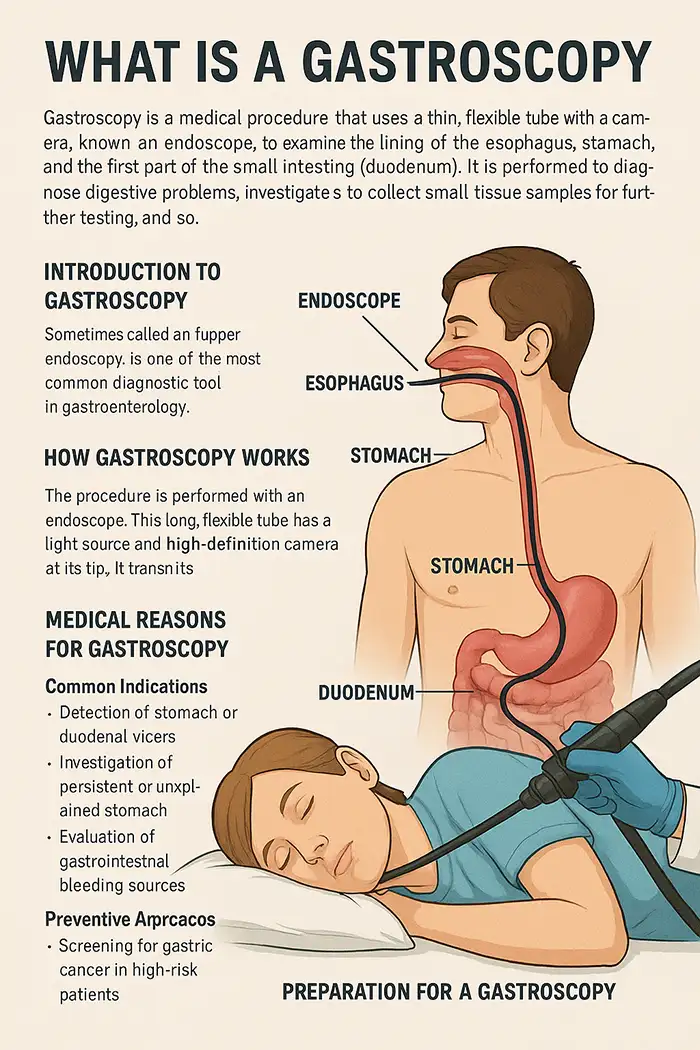
La douleur dépend de la sédation, du réflexe nauséeux, de la durée de la procédure et de l’anatomie.
Les patients sous sédation ressentent généralement une gêne minime.
Les sprays ou gels anesthésiques topiques réduisent le réflexe nauséeux.
Une légère sédation intraveineuse assure la relaxation.
Les techniques de respiration et de relaxation aident au réconfort.
Une technique douce réalisée par un endoscopiste expérimenté réduit le stress.
Légère irritation ou douleur de la gorge.
Faible risque de saignement à la biopsie, généralement résolutif spontanément.
Rare : perforation, infection ou réaction de sédation.
Les patients souffrant de troubles cardiopulmonaires graves nécessitent une surveillance supplémentaire.
Stérilisation stricte des endoscopes.
Sédation surveillée par du personnel qualifié.
Protocoles d'urgence prêts en cas de complications.
Formation régulière du personnel en matière de sécurité et de soins aux patients.
Gastrite, œsophagite, inflammation des muqueuses, ulcères gastroduodénaux.
Sources de saignements gastro-intestinaux, polypes, tumeurs, infection à H. pylori.
Lésions précancéreuses, œsophage de Barrett, cancer gastrique précoce.
Affections chroniques : gastrite récurrente, reflux, modifications post-chirurgicales.
Anomalies anatomiques : sténoses, hernie hiatale.
Radiographies : vue structurelle, pas de biopsie.
Tomodensitométrie : images en coupe, détails limités de la muqueuse.
Endoscopie par capsule : visualise l'intestin grêle mais pas de biopsie/intervention.
Visualisation directe, capacité de biopsie, détection précoce des lésions, interventions thérapeutiques.
Réduit le besoin de visites de diagnostic multiples.
Permet un traitement mini-invasif.
Observation jusqu’à ce que la sédation disparaisse (30 à 60 minutes).
Aliments mous et hydratation au départ.
Les ballonnements légers, les gaz ou les maux de gorge disparaissent généralement rapidement.
Signalez immédiatement toute douleur abdominale intense, tout vomissement ou tout saignement.
Examiner les résultats de la biopsie et la gestion du suivi.
Surveillance périodique des affections chroniques ou post-thérapeutiques.
Imagerie haute définition, imagerie à bande étroite, chromoendoscopie, visualisation 3D pour une meilleure détection des lésions.
La détection assistée par l’IA réduit les erreurs humaines et prend en charge le diagnostic en temps réel.
L’IA facilite la formation en mettant en évidence les zones suspectes pour les nouveaux endoscopistes.
Résection muqueuse endoscopique pour l'ablation précoce de la tumeur sans chirurgie.
Les techniques hémostatiques permettent de contrôler efficacement les saignements.
Les dispositifs avancés permettent des interventions mini-invasives pour les polypes et les sténoses.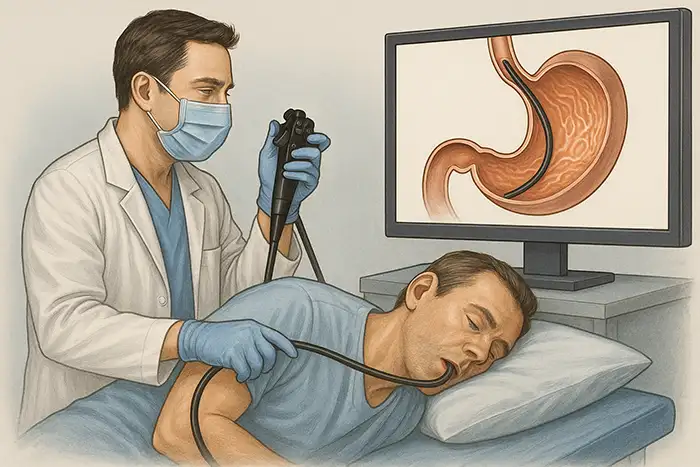
Évaluer le diamètre, la flexibilité et la résolution de l'image.
Tenez compte de la réputation du fournisseur, des certifications et de la qualité du service.
Assurer la compatibilité avec les outils de biopsie, d’aspiration et thérapeutiques.
Équilibrez le coût et la qualité pour une valeur clinique maximale.
Tenez compte de la garantie, de la maintenance et de la formation.
Approvisionnement en vrac ou en unités individuelles en fonction de la demande clinique.
La gastroscopie est un outil indispensable en gastroentérologie moderne, alliant précision diagnostique, dépistage préventif et efficacité thérapeutique. Sa capacité à visualiser directement le tractus gastro-intestinal supérieur, à réaliser des biopsies et à détecter précocement les lésions la rend précieuse, tant pour les soins de routine que pour le suivi des patients à haut risque. Les avancées technologiques telles que l'imagerie haute définition, l'imagerie à bande étroite et la détection assistée par IA ont amélioré la précision diagnostique et le confort des patients. Une préparation adéquate, des protocoles de sécurité et des soins post-opératoires adéquats garantissent des résultats optimaux. Le choix d'équipements de haute qualité et de fournisseurs fiables améliore l'efficacité, la sécurité et la prise en charge des patients. La gastroscopie reste à la pointe du diagnostic gastro-intestinal mini-invasif, jouant un rôle essentiel dans l'intervention précoce, la médecine préventive et l'amélioration de la qualité de vie des patients.
Les hôpitaux peuvent choisir parmi des gastroscopes de diagnostic standard, des gastroscopes thérapeutiques dotés de canaux de travail plus grands et des modèles avancés dotés d'une imagerie haute définition ou d'une imagerie à bande étroite.
Tous les dispositifs de gastroscopie doivent être conformes aux certifications ISO et CE, et les fournisseurs doivent fournir des rapports d'assurance qualité, une validation de la stérilisation et une documentation de conformité réglementaire.
Oui, les gastroscopes modernes comprennent des canaux de travail pour les pinces à biopsie, les outils d'élimination des polypes et les dispositifs hémostatiques, permettant des procédures diagnostiques et thérapeutiques.
L'imagerie haute définition, l'imagerie à bande étroite et la chromoendoscopie numérique sont recommandées pour détecter les changements subtils de la muqueuse et améliorer la précision du diagnostic.
La plupart des fournisseurs offrent une garantie de 1 à 3 ans, une maintenance préventive, une assistance technique sur site et la disponibilité des pièces de rechange pour garantir une fiabilité à long terme.
Oui, de nombreux gastroscopes avancés prennent en charge l’enregistrement vidéo numérique, le stockage et l’intégration avec les plateformes PACS ou de télémédecine pour la consultation à distance.
Des protocoles de stérilisation appropriés, une sédation surveillée et un personnel formé aux procédures d’urgence sont essentiels pour garantir la sécurité des patients et le respect des normes hospitalières.
Les fournisseurs proposent souvent des formations sur site, des manuels d’utilisation et des didacticiels numériques, et peuvent proposer des ateliers sur des techniques avancées comme l’endoscopie assistée par l’IA.
Les accessoires courants comprennent des pinces à biopsie, des brosses de cytologie, des aiguilles d’injection, des brosses de nettoyage et des protège-dents jetables pour le confort du patient et le contrôle des infections.
Les équipes d’approvisionnement doivent comparer les spécifications des équipements, le support après-vente, les conditions de garantie et les services de formation, en choisissant des fournisseurs ayant une expérience clinique éprouvée et une conformité aux certifications.
Copyright © 2025.Geekvalue Tous droits réservés.Support technique : TiaoQingCMS